Что такое холестерин, какова его роль в жировом обмене организма и в чем опасность нарушения липидного профиля
Причины повышенного уровня холестерина
Холестерин — это сложное органическое соединение, относящееся
к классу липидов, без которого невозможен энергетический клеточный обмен организма и выработка необходимых для жизнедеятельности химических веществ.
В XVIII веке французские ученые впервые выделили твердое белое жирообразное вещество из желчных камней человека. В 1815 году химик Мишель Шеврёль дал открытию научное название, используя греческие слова «холе» (желчь) и «стерол» (твердый). Позже было доказано, что холестерин принадлежит к классу спиртов, в названии которых обязательно присутствие суффикса «-ол». В 1900 году холестерин был переименован в холестерол, но в русском языке мы продолжаем использовать его изначальное название.
На протяжении XX века за изучение холестерина было присуждено 13 Нобелевских премий, что неоспоримо доказывает его важную роль в организме человека.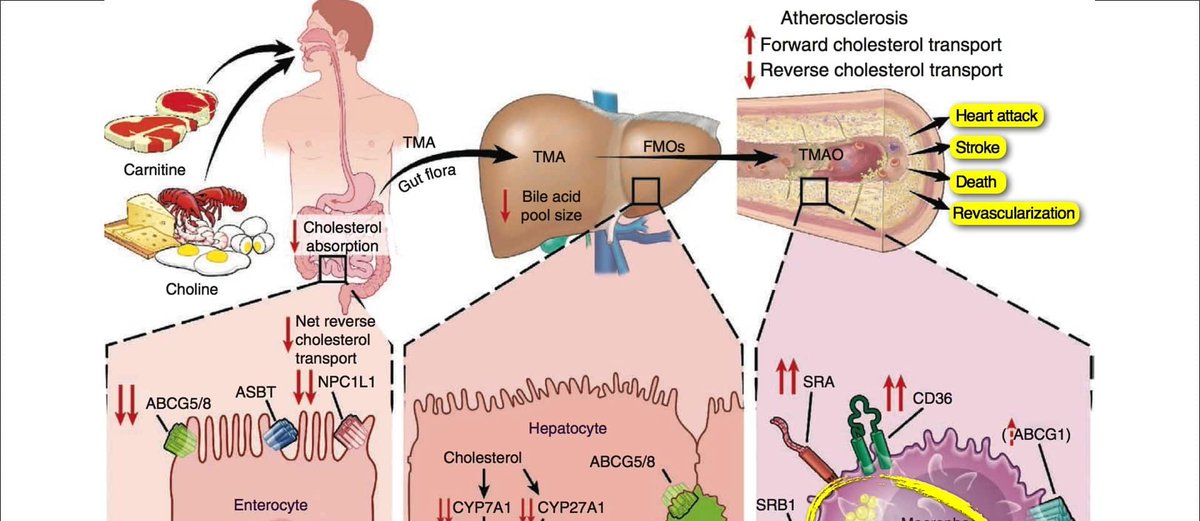
Холестерин необходим для построения клеточных мембран, деления и прочности клеток. Он регулирует выработку витамина D и необходимых нашему телу гормонов: эстрогена, андрогена, гидрокортизона и альдостерона.
Холестерин отвечает за нормальную работу нервной и иммунной систем организма.
Поскольку функционирование целого ряда жизненно важных систем человеческого тела зависит от уровня холестерина в крови, медицина уделяет огромное внимание изучению источников и механизмов его поступления в организм.
На 80% холестерин синтезируется организмом человека самостоятельно из жиров, глюкозы и аминокислот, и лишь 20% усваиваются из насыщенных жиров, которые мы употребляем вместе с пищей.
Холестерин — продукт исключительно животного происхождения, и получаем мы его только с животной пищей. Согласно научным исследованиям, в организме человека находится около 350 г этого вещества. Не следует путать холестерин с жирами — это спиртовое соединение, которое само по себе не является источником калорий (однако продукты с высоким содержанием холестерина часто содержат и много калорий).
Здоровье человека зависит от наличия в организме необходимого уровня различных химических соединений, в том числе и липидов, а также от правильного обмена этих веществ. Как избыток, так и недостаток холестерина приводят к нарушениям клеточного энергетического обмена и серьезным проблемам со здоровьем.
Помимо общего уровня холестерина (ОХС), ключевыми показателями липидного обмена являются:
- уровень липопротеинов высокой плотности (ЛПВП) — липидной фракции холестерина, которую называют «хорошим» холестерином. ЛПВП транспортирует холестерин в печень, где он расщепляется и выводится из организма. Высокая концентрация ЛПВП в крови снижает риск сердечно-сосудистых заболеваний;
- уровень липопротеинов низкой плотности (ЛПНП), или «плохого» холестерина, высокое содержание которого в крови, наоборот, увеличивает риск атеросклероза.
Именно ЛПНП транспортирует холестерин в сосуды, где он оседает на стенках в виде холестериновых бляшек, сужая их и препятствуя циркуляции крови.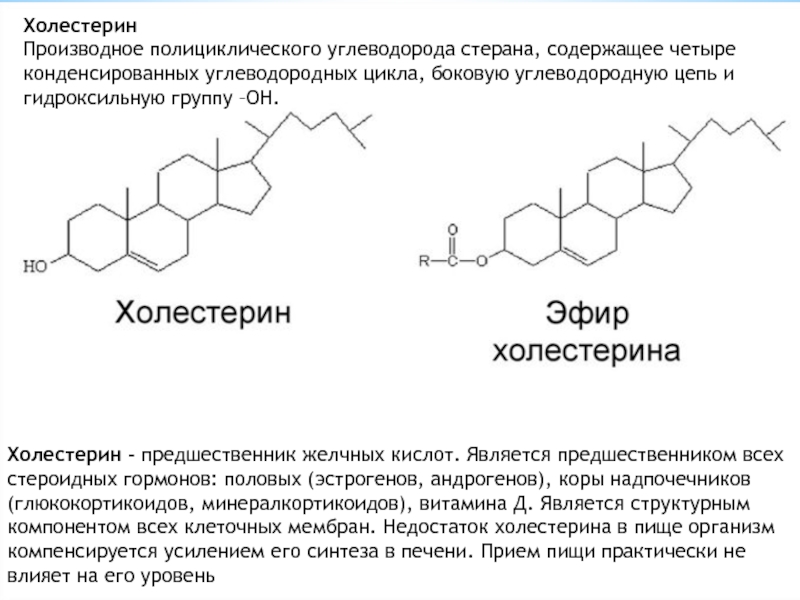 Это заболевание называется атеросклерозом.
Это заболевание называется атеросклерозом.
Липидный профиль — это комплекс анализов крови, позволяющий обнаружить отклонения от нормы в жировом обмене организма человека, которые могут привести к сердечно-сосудистым заболеваниям.
Наряду с уровнем общего холестерина липидный профиль демонстрирует:
- уровень ЛПВП, отвечающих за расщепление и вывод холестерина из организма;
- уровень ЛПНП, способствующих образованию холестериновых бляшек в кровеносных сосудах;
- уровень триглицеридов — разновидности жиров, которые синтезируются в пищеварительном тракте человека из углеводов. Они необходимы нашему организму в качестве топлива для клеток, но их избыток также может стать причиной сердечно-сосудистых заболеваний.
Кроме того, в липидном профиле измеряют коэффициент атерогенности — показатель соотношения «плохих» и «хороших» фракций липидов, наглядно демонстрирующий степень риска
Поскольку холестерин поступает не только с пищей, но также вырабатывается организмом самостоятельно, его уровень зависит как от питания и образа жизни, так и от работы внутренних органов.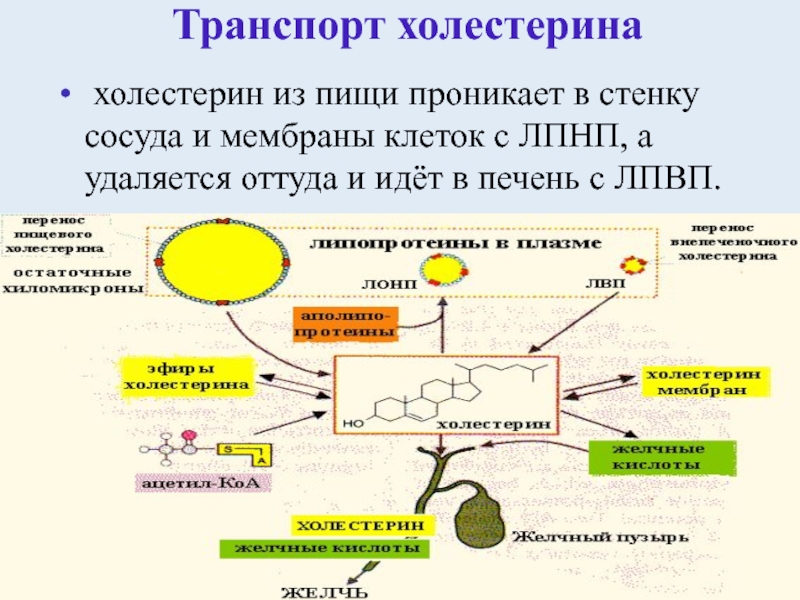 В основном за правильный биосинтез холестерина в организме отвечает печень, но какое-то количество вырабатывают кишечник и кожа.
В основном за правильный биосинтез холестерина в организме отвечает печень, но какое-то количество вырабатывают кишечник и кожа.
Холестерин содержится только в продуктах животного происхождения, поэтому злоупотребление жирным мясом, жирной рыбой, молочными продуктами и кондитерскими изделиями при низком потреблении клетчатки приводит к превышению его допустимого уровня в крови.
Курение, употребление алкоголя и малоподвижный образ жизни также являются существенными факторами риска.
Негативно на биосинтез холестерина влияют нарушения в работе эндокринной системы и некоторые заболевания печени и почек.
Исследования липидного профиля человека дают возможность определить риск или наличие у него таких сердечно-сосудистых заболеваний, как атеросклероз, ишемическая болезнь сердца, болезни сосудистых заболеваний мозга и инфаркт миокарда, и назначать своевременную эффективную профилактику или лечение.
Полис ОМС гражданина РФ предусматривает возможность бесплатного исследования липидного профиля, включающее следующие анализы крови:
- исследование уровня холестерина;
- исследование уровня триглицеридов;
- исследование уровня липопротеинов низкой плотности;
- исследование уровня липопротеинов высокой плотности.
Направление на данное и другие исследования, а также рекомендации можно получить у лечащего врача.
Cоавтор, редактор и медицинский эксперт:
Волобуева Ирина Владимировна
Родилась 17.09.1992.
Образование:
2015 г. — Сумской государственный университет по специализации «Лечебное дело».
2017 г. — Окончила интернатуру по специальности «Семейная медицина» и также защитила магистерскую работу по теме «Особенности развития антибиотикоассоциированной диареи у детей разных возрастных групп».
Холестерин: нормы для женщин и влияние на организм
Информация о холестерине у многих людей вызывает двойственные чувства. Существует множество заблуждений касательно этого вещества.
Но каким бы вредным его не позиционировали, он должен присутствовать в организме каждого человека. Рассмотрим роль и нормы холестерина для женщин.
Роль в организме человека
Ложное мнение о том, что холестерин – это зло, сформировали современные статьи о здоровом образе жизни. Здоровье человека зависит от его наличия в организме. Другое дело – его количество.
Здоровье человека зависит от его наличия в организме. Другое дело – его количество.
- Это вещество содержится во всех внутренних органах и системах жизнедеятельности.
- Из него состоит часть нервов, клеток, серого вещества головного мозга.
- Он отвечает за рост тканей в организме человека.
- С его помощью формируются клеточные оболочки и мембраны.
- Холестерин – один из участников правильного обмена веществ.
Средний показатель уровня холестерина зависит от двух факторов. Организм вырабатывает до 80% этого вещества самостоятельно с помощью печени. Остальное количество человек получает дополнительно через пищу животного происхождения.
Холестерин разносится по организму с помощью крови. Его высокая концентрация может свидетельствовать о нарушении здоровья.
Для женщин этотпоказатель будет отличаться от того, который соответствует норме у мужчин. Они имеют свою норму этого вещества, которая может меняться с возрастом.
Они имеют свою норму этого вещества, которая может меняться с возрастом.
Нормы холестерина для женского организма
Холестерин делится на «хороший» и «плохой». Плохой обладает низкой плотностью, что приводит к образованию бляшек в сосудах. Это чревато сердечными заболеваниями, плохим самочувствием, быстрой утомляемостью. Плотный (хороший) холестерин способен устранять эти последствия. Он транспортирует вещество в печень для переработки.
Основная проблема наступает, когда эти виды соединения перестают зависеть друг от друга и создают дисбаланс.
Женский организм переносит множество физических и гормональных преображений в течение жизни. С возрастом наличие «плохого» холестерина увеличивается из-за плохого обмена веществ и других проблем со здоровьем. Для девушек 20–25 лет норма «плохого» холестерина будет составлять 1,5–4,15 ммоль/л. У женщины 65–70 лет эта цифра составит 2,4–5,5 ммоль/л.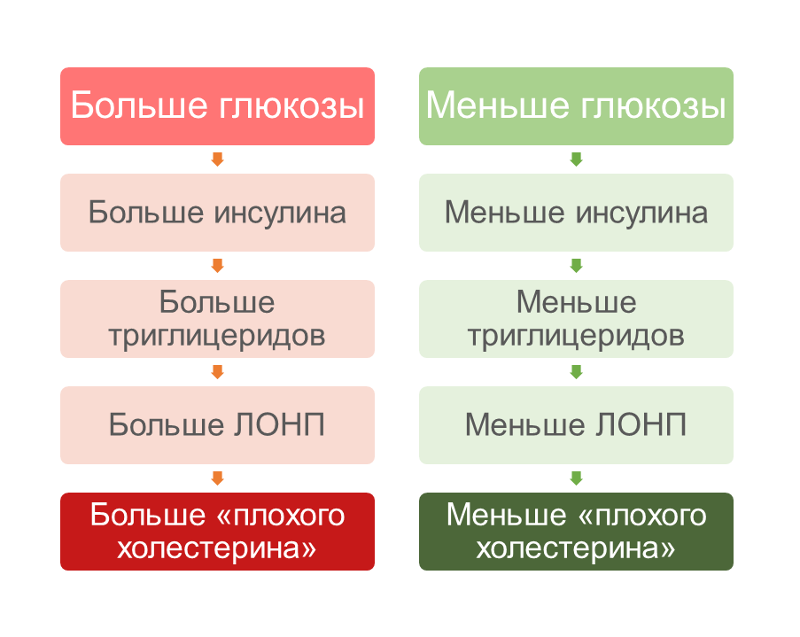
Более подробные цифры для каждого возраста можно узнать из специальной таблицы или с помощью соответствующих анализов.
Причины высокого холестерина
Количество вещества в организме зависит от разных причин. К ним относят:
- вредные привычки;
- отсутствие физической активности;
- неправильную пищу;
- плохой обмен веществ;
- хронические заболевания.
Раз в год любая женщина должна проверять состояние своего здоровья. Постоянная активность и правильное питание способны предотвратить множество болезней. Повышенные нормы вещества необходимо своевременно устранять. Всего несколько месяцев здорового и правильного образа жизни смогут дать первые результаты.
Внимание! Постоянная профилактика повышенного уровня холестерина позволит искоренить вероятность развития сердечно-сосудистых заболеваний и атеросклероза.
Женский уровень холестерина зависит от множества факторов. Он меняется в зависимости от физиологических особенностей и возрастных изменений. Должный образ жизни позволит продлить молодость и предотвратит страшные болезни в зрелом возрасте. Важно вовремя проходить медицинское обследование и получать профессиональную консультацию врача.
Биологическая роль холестерина — Информация для населения | Гигиеническое воспитание и обучение | ФБУЗ «Центр гигиены и эпидемиологии в Липецкой области» — Официальный сайт
Биологическая роль холестерина
Биологическая роль холестерина заключается в формировании факторов липидного и частично углеводного обмена. Это вещество отвечает за трансформацию жиров и превращений их в удобный для получения энергии материал. Огромная роль холестерина в организме человека принадлежит здоровью мышечных волокон. Холестерин выполняет важную роль в обеспечении процессов жизнедеятельности организма, а также является важным компонентом, участвующим в различных биохимических процессах. При его участии происходят процессы выработки витамина D, стероидных гормонов коры надпочечников, женских и мужских половых гормонов, транспорт веществ через клеточные мембраны и поддерживается уровень воды в клетках.
При его участии происходят процессы выработки витамина D, стероидных гормонов коры надпочечников, женских и мужских половых гормонов, транспорт веществ через клеточные мембраны и поддерживается уровень воды в клетках.
Согласно статистике с пищей поступает в среднем 0,4-0,5 г холестерина в сутки, при этом в организме образуется по некоторым данным от 0,8 до 2 г за день. Половина холестерина образуется в печени, около 15% в кишечнике, оставшаяся часть в любых клетках, имеющих ядро. Особенно важно: резкое ограничение холестерина в диете приводит к увеличению его образования в организме. Ограничивать поступление продуктов, богатых холестерином следует при атеросклерозе, сахарном диабете, ожирении, но делать это нужно аккуратно и не исключать полностью потребление этого вещества, в противном случае можно только усилить синтез своего собственного холестерина. В некоторых пищевых продуктах содержатся вещества, нормализующие обмен жиров и холестерина и баланс с холестерином в них очень благоприятный: например, это творог, яйца, морская рыба. В зерновых продуктах, овощах и орехах содержится ситостерин, уменьшающий всасывание холестерина в кишечнике. Поэтому следует умеренно включать в свой рацион эти допустимые продукты, а не отказываться полностью от употребления холестеринсодержащей пищи.
Отметим, что снизить концентрацию холестерина в крови можно путём сокращения интервалов между приёмами пищи. Проведённые исследования показывают, что у людей, принимающих пищу 6 раз в день, уровень холестерина на 5% ниже, чем у тех, кто принимает еду реже.
Выведение холестерина из организма происходит с фекалиями (до 0,5 г/сутки), в виде желчных кислот (до 0,5 г/сутки), в виде слущивающегося эпителия кожи и кожного сала (до 0,1 г/сутки), а около 0,1 г холестерина превращается в стероидные гормоны и после деградации выводится с мочой.
Допустимая норма холестерина — 250 мг в день. Это соответствует одному яйцу или двум стаканам молока 6% жирности, или 200 г свинины, или 150 г сырокопченой колбасы или 50 г печени. Стоит заметить, что существуют также пищевые продукты, которые способны выводить из организма лишний холестерин. Это, в основном, продукты, богатые клетчаткой и пектином (овощи, фрукты, ягоды, семечки). Растительные масла отличаются желчегонными свойствами и также помогают избавляться от избытка холестерина. Но только в натуральном виде, так как при тепловой обработке целебная сила растительного масла пропадает.
Для того чтобы снизить уровень «плохого» холестерина необходимо регулярно заниматься спортом, отказаться от курения и употребления алкоголя и придерживаться правильного питания. Будьте здоровы!
Высокий уровень холестерина
Образовательная программа для пациентов
Основные сведения:
У миллионов людей во всем мире уровень холестерина в крови повышен. Это состояние описывается медицинским термином гиперлипидемия. Повышенный уровень холестерина увеличивает риск инфаркта миокарда и инсульта. Этот курс объясняет, что такое холестерин, как его повышенный уровень приводит к заболеванию сердца, и что можно сделать (с применением лекарственных средств и без них) для снижения уровня холестерина.
1. Что такое липиды и холестерин?
Холестерин, жирные кислоты и триглицериды являются разновидностями жиров (липидов). Это занятие объясняет, что такое липиды и показывает, почему они важны для жизни.
Описание
Существуют три типа липидов: холестерин, жирные кислоты и триглицериды. Жирные кислоты бывают двух типов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Холестерин
Холестерин в норме присутствует во всех тканях организма. Тело человека состоит из миллионов клеток. В состав их стенок входят липиды, к числу которых относится холестерин. Без холестерина наши клетки не смогли бы правильно работать. Холестерин также является одним из основных элементов структуры солей желчных кислот (помогающих переваривать жиры), витамина D и гормонов. Холестерин попадает в организм из двух источников. Примерно 70% синтезируется самим организмом, в основном, в печени. Еще 30% поступает с пищей. Все мы потребляем пищу, содержащую холестерин.
Жирные кислоты
Другие важные типы липидов — жирные кислоты и триглицериды. Как и холестерин, они являются незаменимыми компонентами клеточных стенок.
Жирные кислоты образуются в организме, однако некоторые из них должны поступать с пищей. Жирные кислоты бывают двух видов: насыщенные и ненасыщенные. Ненасыщенные жирные кислоты могут быть мононенасыщенными или полиненасыщенными.
Липопротеины
Липиды нужны всем тканям организма, поэтому они транспортируются кровью при помощи химических веществ, называемых липопротеинами. Эти липопротеины могут связываться с различными структурами клеток организма и при необходимости освобождать липиды. Две основные категории липопротеинов, переносящих холестерин в организме, называются липопротеинами Высокой плотности (ЛПВП) и липопротеинами низкой плотности (ЛПНП). Они описаны более подробно в следующем разделе
2. В чем различие холестерина ЛПВП и ЛПНП?
ЛПВП и ЛПНП — основные липопротеины, используемые для транспорта холестерина в организме. Холестерин ЛПВП часто называют «хорошим», а холестерин ЛПНП — «плохим». В этом разделе рассказано, почему.
Описание
Липопротеины — такие, как липопротеины высокой плотности (ЛПВП), и низкой плотности (ЛПНП) — являются основными переносчиками холестерина. Они связываются с холестерином, переносят его в другую часть организма, а затем при необходимости освобождают.
ЛПНП
ЛПНП переносят 60 — 70% холестерина крови. Одна из неприятных особенностей ЛПНП состоит в их тенденции «прилипать» к стенкам кровеносных сосудов. Поэтому ЛПНП – это основной класс липопротеинов, обнаруживаемых при атеросклерозе (заболевании, сопровождающемся образованием отложений на стенках артерий), а высокие уровни холестерина ЛПНП являются важным фактором риска сердечно-сосудистых заболеваний.
Это будет описано более подробно в следующем разделе. В связи с этим холестерин ЛПНП часто называют «плохим».
ЛПВП
ЛПВП — самый малочисленный класс липопротеинов, который переносит 20 — 30% холестерина крови. ЛПВП связывают избыток холестерина и возвращают его в печень для переработки и/или удаления из организма. Таким образом, в отличие от ЛПНП, ЛПВП удаляют холестерин из циркулирующей крови. Считается, что высокий уровень ЛПВП снижает риск сердечно-сосудистых заболеваний, поэтому холестерин ЛПВП часто называют «хорошим».
Отношение
Отношение ЛПНП к ЛПВП часто используется для оценки риска сердечно-сосудистых заболеваний у пациента. Высокие значения отражают преобладание холестерина ЛПНП (плохого) и указывают на высокий риск. Низкие значения отражают преобладание холестерина ЛПВП (хорошего) и указывают на низкий риск.
3. Что такое дислипидемия?
Дислипидемия — это состояние, при котором изменены уровни липидов в крови, например, повышен уровень холестерина. Этот раздел объясняет, что такое дислипидемия, и указывает на две ее причины.
Описание
Кроме холестерина, имеются другие важные классы липидов, в том числе жирные кислоты и триглицериды. Набор липидов и их уровни у каждого пациента обычно называются его липидным профилем. Организм регулирует уровни этих липидов, которые зависят друг от друга. У большинства людей уровни этих липидов находятся в нормальных пределах. Однако у некоторых людей количества отдельных типов липидов могут выходить за нормальные границы. Такое состояние называется дислипидемией. Так чем же может быть вызвана дислипидемия? Дислипидемия может быть либо первичной, либо вторичной. Причиной первичной дислипидемии являются генетические, или наследственные нарушения, и эти состояния довольно редки. Вторичные дислипидемии наблюдаются гораздо чаще. Они вызваны другим заболеванием, некоторыми лекарственными средствами, гормонами или факторами стиля жизни (например, жирной пищей, ожирением и недостаточной физической активностью). Несомненно, гораздо легче лечить вторичную дислипидемию.
4. Повышенный холестерол — причина заболевания
Повышение уровня холестерина может привести к образованию бляшек на стенках артерий — атеросклерозу. В результате этого движение крови по сосудам может быть нарушено, а в некоторых случаях может произойти разрыв пораженного сосуда. В зависимости от того, в каком органе это произойдет, такой процесс может стать причиной тяжелого осложнения, например, инсульта или инфаркта. В этом уроке объясняется, как это происходит.
Описание
Атеросклероз — это процесс образования жировых или волокнистых отложений в виде бляшек на стенках кровеносных сосудов. При этом просвет кровеносного сосуда со временем сужается, а его стенка уплотняется.
Так какова же роль повышенного уровня холестерина в образовании этих бляшек?
Бляшка
Образование бляшки начинается с повреждения внутренней оболочки кровеносного сосуда. Такое повреждение может возникнуть в результате курения, повышения кровяного давления или слишком высокого уровня глюкозы крови (например, при диабете). Эти повреждения позволяют ЛПНП проникать в стенки сосудов. Иммунные клетки также проходят в стенку сосуда и, поглощая ЛПНП, превращаются в пенистые клетки. Скопления
пенистых клеток под микроскопом похожи на жировые полоски. Пенистые клетки вырабатывают химические вещества, которые образуют волокнистый слой на поверхности жировой полоски, в результате чего образуется атероматозная бляшка. К каким нарушениям приводят эти бляшки? Существуют три основных события, вызванных наличием атеросклеротических бляшек.
Ишемия
Растущая бляшка может сузить просвет кровеносного сосуда, ограничивая кровоток тканей и их снабжение кислородом. Это состояние называется ишемией.
Эмболия
Мелкие части бляшки могут отрываться и циркулировать в крови, закупоривая другие сосуды. Это называется эмболией. Разрыв бляшки может также привести к освобождению накопленного холестерина в кровоток. Содержимое бляшки может также спровоцировать образование тромба в месте разрыва.
Аневризма
Формирование бляшек на стенках кровеносных сосудов может ослаблять их стенки, в результате чего образуются шарообразные расширения, называемые аневризмами. По мере роста аневризмы стенки сосуда истончаются и ослабляются; повышается вероятность их разрыва и опасного для жизни кровоизлияния. Эти три процесса могут иметь серьезные последствия в зависимости от того, в какой части организма они происходят. Переместите курсор на три показанные области организма.
5. Что означает Ваш липидный профиль
Врач может назначить Вам исследование липидного профиля, если заподозрит у Вас дислипидемию. При этом в анализе крови будут определены уровни основных липидов и липопротеинов. До взятия крови на этот анализ вы не должны принимать пищу в течение 12 часов, так как уровни многих из этих липидов повышаются после еды.
Описание
При исследовании липидного профиля определяют содержание триглицеридов, общего холестерина, ЛПВП (иногда пишут «холестерин ЛПВП») и ЛПНП (иногда пишут «холестерин ЛПНП»). В сообщении о результатах исследования часто указывают отношение ЛПНП/ЛПВП. В США единицей измерения уровня липидов служат миллиграммы на децилитр (мг/дл), а в Европе и России — миллимоли на литр (ммоль/л). Рекомендуемые уровни различны в разных странах и часто изменяются. В России используются Европейские рекомендации по профилактике ССЗ. Согласно этим рекомендациям оптимальные значения липидов составляют: общий холестерин <5 ммоль/л (<200 мг/дл), холестерин ЛПНП <3,0 ммоль/л (<115 мг/дл), холестерин ЛПВП > 1,0 ммоль/л у мужчин (>40мг/дл) и > 1,2 ммоль/л у женщин (>46 мг/дл), триглицериды < 1,7 ммоль/л (< 155 мг/дл).
У больных ИБС и/или при атеросклерозе периферических артерий, сонных артерий,а также при наличии сахарного диабета, рекомендуемый уровень общего холестерина < 4,5 ммоль/л, а «плохого» холестерина <2,6 ммоль/л.
Ролловер-текст:
Триглицериды (ТГ): Триглицериды не так тесно связаны с заболеванием, как холестерин. Однако нормальные уровни не должны превышать 1,7 ммоль/л (150 мг/дл), и врач может назначить медикаментозное лечение, если обнаружит у Вас более 200 мг/дл (2,3 ммоль/л).
Общий холестерин: В идеальном случае уровень общего холестерина должен быть ниже 5,2 ммоль/л (200 мг/дл).
Холестерин ЛПВП: Уровень «хорошего холестерина» в идеальном случае должен быть выше 1,1 ммоль/л (45 мг/дл) у мужчин и 1,4 ммоль/л (55 мг/дл) у женщин до менопаузы. Уровни выше 60 мг/дл (1,55 ммоль/л) особенно благоприятны и снижают риск сердечно-сосудистых заболеваний.
Холестерин ЛПНП: Уровень этого «плохого холестерина» в идеальном случае должен быть ниже 2,6 ммоль/л (100 мг/дл).
Отношение холестерина ЛПНП к холестерину ЛПВП: Отношение ниже 3,5 считается нормальным. Отношение 5,0 или выше должно настораживать. Такое отношение часто считается показателем высокого риска сердечно-сосудистых заболеваний.
6. Каков Bаш риск инфаркта?
Высокий уровень холестерина — только один из многих факторов риска, связанных с атеросклерозом и сердечно-сосудистыми событиями, например, с инфарктом миокарда. В этом разделе описаны эти факторы риска.
Описание
Фактор риска — это признак (например, ожирение или курение), повышающий вероятность развития заболевания. Факторы риска, указывающие на возможность развития заболевания сердца, подразделяются на управляемые и неуправляемые. Неуправляемыми называются факторы, на которые человек не может воздействовать, например, возраст (риск сердечно-сосудистых заболеваний с возрастом повышается), наследственность, пол и этнические факторы. К управляемым факторам риска относятся те, которые можно изменить. Среди них — курение, ожирение, диета, недостаток физической активности, дислипидемия, высокое
артериальное давление и диабет. Ответьте на следующие вопросы и нажмите «ввести», чтобы увидеть численную оценку Ваших факторов риска. Если Bы не уверены в ответе, оставьте его пустым. Нажмите «продолжить», когда закончите работу в этом разделе. Риск коронарных заболеваний сердца значительно возрастает при наличии нескольких факторов риска, поскольку влияние отдельных факторов умножается, а не суммируется. Эта диаграмма показывает, как сочетаются относительные риски. Например, если человек курит, его относительный риск равен 1,6, т.е. вероятность развития сердечно-сосудистого заболевания, которое может привести к инфаркту, в 1,6 раз выше, чем у некурящего. Если у того же человека еще и высокое артериальное давление, относительный риск возрастает до 4,5. Если у того же человека повышен уровень холестерина, относительный риск резко повышается до 16. Поэтому чем больше факторов риска Вы устраните, тем меньше Ваш риск сердечно- сосудистого заболевания.
7. Как можно понизить уровень холестерина?
Добиться снижения уровня холестерина можно многими способами. Большинство из них связаны со сменой образа жизни, например, изменением диеты и увеличением физической активности. Такие изменения описаны в этом разделе.
Описание
Здесь показан список пищевых продуктов и блюд. Отметьте те из них, которые Вы регулярно едите или пьете. Нажмите «продолжить», когда закончите работу в этом разделе. Здесь показана схема, описывающая различные типы липидов.
Ролловер-текст:
Жиры/Липиды: Употребляйте меньше жирной пищи. Жир должен составлять менее 30% потребляемых Вами калорий. (Для человека, потребляющего в день 2000 калорий, это означает суточное потребление не более 65 граммов жира).
Холестерин: Холестерин присутствует только в пище животного происхождения, т.е. в мясе, молочных продуктах, но не во фруктах, овощах или орехах. Ограничивайте потребление холестерина до величины не более 300 миллиграммов (мг) в день.
Жирные кислоты/триглицериды (ТГ): В отличие от холестерина, они
присутствуют в пище животного и растительного происхождения. Насыщенные жиры: Это самые плохие жиры. Насыщенные жиры имеют плотную консистенцию при комнатной температуре. Они содержатся в жирах животного происхождения и некоторых маслах тропических растений (в том числе, в пальмовом и кокосовом). Эти жиры повышают уровень холестерина ЛПНП. Насыщенные жиры должны составлять менее 10% потребляемых Вами калорий.
Ненасыщенные жиры: Ненасыщенные жиры лучше, чем насыщенные.
Ненасыщенные жиры содержатся в растениях. При комнатной температуре они имеют жидкую консистенцию.
Полиненасыщенные жиры: Подсолнечное, кукурузное и соевое масла содержат полиненасыщенные жиры.
Мононенасыщенные жиры: Это самые хорошие жиры. Примеры: рапсовое и рисовое масла. Этот тип жиров помогает повысить уровень холестерина ЛПВП.
8. Какие лекарства можно применять?
В настоящее время существуют 5 основных классов лекарственных средств, которые могут снизить уровень липидов. Чаще всего применяются статины. Кроме того, имеются смолы (также известные как секвестранты желчных кислот), ингибиторы всасывания холестерина, фибраты и никотиновая кислота. В этом разделе описаны эти препараты.
Описание
Статины
Статины — самые распространенные препараты для снижения уровня липидов. Холестерин образуется во всех клетках организма, однако наибольшее его количество образуется в печени. Поэтому снижение продукции холестерина печенью стало главной целью лекарственной терапии. Чтобы понять механизм действия статинов, нужно знать пути синтеза холестерина. Холестерин образуется в результате многоступенчатого процесса, а статины угнетают один из его этапов. Основной фермент, управляющий этим процессом — ГМГ КоА-редуктаза. Статины влияют на активность этого фермента и блокируют путь синтеза холестерина в организме. Поэтому организм вырабатывает меньше холестерина, а его уровень в крови пациента снижается. В настоящее время имеются несколько статинов. Посоветуйтесь с врачом о различных статинах и их полезных эффектах. Существуют также другие лекарственные средства, снижающие уровни холестерина и триглицеридов. Их можно использовать отдельно или в комбинации со статинами.
Смолы
Смолы связывают соли желчных кислот, после чего они выходят из организма с калом. Печень реагирует на потерю солей желчных кислот использованием большего количества холестерина для синтеза новых солей желчных кислот, и, таким образом, снижает уровень холестерина в организме.
Ингибиторы всасывания холестерина
Аналогичным образом, ингибиторы всасывания холестерина ограничивают его всасывание в кишечнике и, тем самым, снижают содержание липидов.
Фибраты
Фибраты — другой пример нестатиновых средств лечения дислипидемии. Эти препараты несколько снижают уровень ЛПНП, но, в основном, используются для коррекции высокого уровня триглицеридов и низкого уровня ЛПВП.
Никотиновая кислота
Наконец, никотиновая кислота, которая принадлежит к группе витаминов РР, снижает уровни холестерина ЛПНП и триглицеридов, повышая уровень холестерина ЛПВП. Это эффективное средство повышения уровня холестерина ЛПВП.
Спасибо!
Мы надеемся, что этот курс был Вам интересен. Если Вы полагаете, что Вы или кто-то из Ваших близких страдаете этим заболеванием — посоветуйтесь с врачом.
Холестерин и его фракции — роль при сердечно-сосудистых заболеваниях
Холестерин, или холестерол, относится к липидам (жирам) и
играет важную роль в человеческом организме. Без него клеточные мембраны не
будут прочными и упругими, а также будет невозможен синтез желчи и ряда половых
гормонов. Однако повышение уровня этого вещества в крови для человека опасно.
Поэтому желательно время от времени делать анализ крови на холестерин.
Фракции холестерина
Вопреки распространенному мнению, не весь холестерин вреден для
человека. В организме он присутствует в виде разных фракций – врачи часто
называют их «хорошим» и «плохим» холестерином.
- Липопротеины
низкой плотности (ЛПНП) – это «плохой» холестерин. В большом количестве они
образуют бляшки на стенках сосудов. Но это же вещество отвечает, например, и за
нейтрализацию токсинов. - Липопротеины
очень низкой плотности (ЛПОНП) для организма вредны, т.к. их роль сводится
только к образованию холестериновых бляшек. - Липопротеины
высокой плотности (ЛПВП) – это так называемый «хороший» холестерин, т.к.
его задача – растворять холестериновые бляшки. Кроме того, именно он отвечает
за синтез гормонов, строительство клеточных мембран и обмен витамина D.
Для получения информации о состоянии здоровья человека важно
не только фиксировать повышение общего уровня холестерина в организме, но и
оценивать, какой он в большинстве своем – «хороший» или «плохой». Поэтому
рекомендовано сдавать анализ, который называется «липидный спектр».
Связь холестерина и болезней сердца
Дисбаланс липидов в крови может быть причиной проблем в
работе разных органов, но наиболее часто он становится причиной развития у
человека атеросклероза. А это, в свою очередь, — риск инфаркта, инсульта, ИБС и
других заболеваний сердечно-сосудистой системы.
Если холестерин накапливается в организме в составе ЛПНП,
это приводит к откладыванию его в виде бляшек на эндотелии (внутренней
поверхности сосудов). Стенки сосудов становятся чрезмерно жесткими. При
повреждении эндотелия внутрь бляшки может попасть кровь, что приведет к
формированию тромба или полной закупорке сосуда.
Если же холестерин в организме содержится в основном в
составе ЛПВП, риск развития болезней сердца понижается.
Как поднять уровень «хорошего» холестерина?
При незначительных отклонениях баланс липидов корректируется
хорошо известными каждому способами: изменением рациона и образа жизни.
- Животные жиры лучше заменить растительными, а
сладости и выпечку – овощами и фруктами. - Умеренные физические упражнения улучшат
кровообращение, что будет способствовать устранению холестериновых бляшек.
При серьезных отклонениях от нормы требуется медицинская
помощь.
Сдать
анализы на липидный спектр крови вы можете, обратившись в клинико-диагностическую
лабораторию «Биогенетика» по адресу г. Ярославль, Школьный проезд, д. 2Б.
Список выполняемых в нашей
лаборатории анализов и исследований и информацию об их стоимости вы можете
найти в разделе «Прайс-лист» или позвонить нам по телефону
+7 (4852) 20-65-50
Холестерин — ЕМЦ
Холестерин или холестерол — органическое соединение, важнейший компонент жирового обмена.
Роль холестерина в организме
- холестирин используется для построения мембран клеток
- в печени холестерин — предшественник желчи
- холестерол участвует в синтезе половых гормонов, в синтезе витамина D
Холестерин в крови содержится в следующих формах
- общий холестерин
- холестерин липопротеинов низкой плотности (ЛПНП)
- холестерин липопротеидов высокой плотности (ЛПВП)
ЛПНП
Холестерин липопротеинов низкой плотности (ЛПНП) — это основная транспортная форма общего холестерина. Холестерин ЛПНП переносит общий холестерин в ткани и органы. Определение холестерина ЛПНП проводят для того, чтобы выявить повышение холестерина в крови. При развитии сосудистых заболеваний именно холестерин ЛПНП — источник накопления холестерина в стенках сосудов. Риск развития атеросклероза и ишемической болезни сердца (ИБС) более тесно связан с холестерином ЛПНП, чем с общим холестерином.
ЛПВП
Холестерин липопротеинов высокой плотности (ЛПВП) осуществляет транспорт жиров, включая общий холестерин, от одной группы клеток к другой, где холестерин ЛПВП сохраняется или распадается. Холестерин ЛПВП переносит холестерин из сосудов сердца, сердечной мышцы, артерий мозга и других периферических органов в печень, где из холестерина образуется желчь. Холестерин ЛПВП удаляет излишки холестерина из клеток организма.
Организм человека самостоятельно вырабатывает холестерол = холестерин. Синтез холестерина происходит в печени (50-80%), некоторое количество холестерина вырабатывается в коже, надпочечниках и стенках кишечника
Незначительная часть холестерина поступает в организм с продуктами питания. Холестерин содержится в жирном мясе, рыбе, сливочном масле, яйцах, молоке и других продуктах животного происхождения.
Нормы холестерина общего в крови:
3, 0 — 6, 0 ммоль/л
Нормы содержания холестерина ЛПНП в крови:
для мужчин — 2, 25 — 4, 82 ммоль/л
для женщин — 1, 92 — 4, 51 ммоль/л
Нормы уровня холестерина ЛПВП:
для мужчин — 0, 7 — 1, 73 ммоль/л
для женщин — 0, 86 — 2, 28 ммоль/л
Определение холестерина крови — обязательный этап диагностики заболеваний сердечно-сосудистой системы (ишемическая болезнь сердца, инфаркт миокарда), атеросклероза и заболеваний печени.
Состояние организма, при котором отмечается повышенный уровень холестерина и триглицеридов в крови, врачи называют гиперлипидемией. Гиперлипидемия может быть наследуемым явлением, особенно если в семье среди родственников были случаи инфаркта миокарда, инсульта до 50 лет.
Повышенный холестерин или гиперхолестеринемия приводит к образованию атеросклеротических бляшек: холестерин присоединяется к стенкам сосудов, сужая просвет внутри них. Холестериновые бляшки способствуют образованию тромбов, которые могут оторваться и попасть в кровеносное русло, вызвав закупорку сосудов в различных органах и тканях, что может привести к инфаркту миокарда, инсульту и другим заболеваниям.
Повышенное содержание холестерина в крови, характерно для людей, в чьем рационе преобладает пища, богатая углеводами и насыщенными жирами. Снизить уровень холестерина возможно, изменив рацион питания.
Во-первых, необходимо употреблять в пищу меньше продуктов, в которых содержится холестерин: ограничить употребление сладостей, яиц, масла, заменить жирное молоко на обезжиренное.
Во-вторых, необходимо больше употреблять в пищу продукты, ненасыщенные жирными кислотами, которые содержатся в растительных маслах и рыбьем жире.
Снижение холестерина без помощи врача — весьма сложная задача, которая не каждому по плечу.
Повышенный уровень холестерина может быть выявлен при следующих заболеваниях:
- ишемическая болезнь сердца, инфаркт миокарда (уровень холестерина выше 6, 22 ммоль/л)
- атеросклероз
- заболевания печени (первичный цирроз, внепеченочные желтухи)
- заболевания почек (гломерулонефрит, хроническая почечная недостаточность, нефротический синдром)
- хронический панкреатит, рак поджелудочной железы
- сахарный диабет
- гипотиреоз
- ожирение
- дефицит соматотропного гормона (СТГ)
- подагра
Повышение холестерина ЛПВП происходит при нервной анорексии.
Высокий холестерин крови может быть следствием приема половых гормонов или контрацептивов. Обычно при беременности холестерин повышенный. Высокий холестерин крови наблюдается у людей, подверженных стрессам, курению и злоупотреблению алкоголем.
Понижение холестерина не менее опасно для здоровья человека. Тест холестерина может показать снижение уровня холестерина (общего холестерина, ЛПВП, ЛПНП) при нарушении усвоения жиров, голодании, обширных ожогах.
Снижение холестерина может быть симптомом следующих заболеваний:
- гипертиреоз
- хроническая сердечная недостаточность
- мегалобластическая анемия
- талассемия
- миеломная болезнь
- сепсис
- острые инфекционные заболевания
- терминальная стадия цирроза печени, рак печени
- хронические заболевания легких, туберкулез легких
Низкий холестерин характерен для людей, чья пища бедна насыщенными жирами и холестерином. Низкий уровень холестерина крови наблюдается вследствие приема некоторых медицинских препаратов (эстрогенов и др.).
В Екатеринбургском Медицинском Центре вы всегда найдете высококвалифицированных специалистов, которые проведут всесторонне обследование и, поставив точный диагноз, проведут комплексное целевое лечение.
Сделать биохимический анализ крови, пройти полное обследование вы всегда можете, обратившись в наш медицинский центр.
В своей работе мы используем только одноразовые материалы. Сдать анализы можно в любое время, без записи и очередей.
Норма холестерина у женщин по возрасту: таблица
Многие знают, что анализ на холестерин выполняется для диагностики расстройства липидного обмена и для оценки риска развития такого заболевания, как атеросклероз. Однако у большинства нет ответов на такие вопросы:
- А должно ли это органическое соединение присутствовать в организме человека?
- В любом ли количестве?
- Одинаковы ли показатели для мужчин и женщин?
- Зависит ли уровень холестерина у женщин от уровня гормонов?
- А что будет, если значение выше нормы или, наоборот, ниже?
И это не весь список того, о чем может подумать женщина, услышав об анализе на холестерин. Раз вопросы возникают, то их стоит задать соответствующему специалисту. Но если в данный момент такой возможности нет, то можно изучить хотя бы базовую информацию.
Холестерин. Что это и зачем он нужен всем
Холестерин (или, по-другому, холестерол) представляет собой органическое соединение, которое производится нашим организмом и еще поступает в него с пищей. Причем не из любого продукта. Если говорить о пище, то она должна быть животного происхождения: яйца, рыба, мясо, молоко и субпродукты. А в организме человека печень выступает в роли главного «завода» по изготовлению холестерина. Также вещество образуется еще и в стенках кишечника, коже, надпочечниках и некоторых других органах. Есть определенные значения, в пределах которых содержание холестерина в крови считается нормой. Показатели для женщин и мужчин различаются не только по половому признаку, но и по возрастному. Тем не менее холестерин в широком смысле – строительный материал для клеток. Органическое соединение содержится в клеточных мембранах; участвует в синтезе витамина D, половых гормонов и в обмене веществ. Таким образом, без холестерина наш организм не может нормально функционировать.
Холестерин – плохой или хороший
Само по себе вещество в крови не плавает. Соединение всегда окружено липопротеинами – комплексами белков, жиров и других компонентов. В зависимости от состава этих комплексов холестерин может превращаться в хороший либо плохой.
- При повышении в крови холестерин в составе липопротеинов низкой плотности (ЛНП, или ЛПНП) часто ведет себя не очень: оседает на стенки сосудов, образуя бляшки. Если эти «засоры» сильно закупорят сосуды, то могут развиться сердечно-сосудистые заболевания.
- А вот с липопротеинами высокой плотности (ЛВП, или ЛПВП) вещество может переноситься из самих бляшек и органов в печень для дальнейшей переработки.
Нельзя говорить, что один из видов нужен, а другой – нет. Холестерин с липопротеинами и высокой, и низкой плотности нужен в организме. Однако, как и в любой системе, важное значение имеет баланс. Для расширенной диагностики анализ крови обычно берется:
- на общий холестерин;
- ЛПВП;
- ЛПНП;
- триглицериды.
Верхние и нижние границы нормы для женщин. Таблица с основными показателями
Данные, указанные в таблице, носят информативный характер. Для проведения анализов обратитесь к терапевту по месту жительства или в сертифицированную лабораторию. ВАЖНО: правильно интерпретировать результаты может только врач, учитывая анамнез пациентки, ее жалобы (либо их отсутствие) и другие диагностические данные.
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Почему норма холестерина для женщин меняется с их возрастом
Обычно при разговоре о повышенном холестерине подразумевают именно показатели ЛПНП. Если выше посмотреть на всю таблицу, то можно с легкостью заметить, что с возрастом норма содержания вещества в крови увеличивается. Следовательно, можно сделать вывод, что ЛПНП (и не только они) все больше появляются в крови. Конечно, это не постоянное пропорциональное повышение вверх. Увеличение происходит до определенного возраста женщины. Примерно после 65 лет концентрация холестерина в крови начинает опускаться вместе с границами нормы. А почему с возрастом концентрация повышается? Вопрос хороший и простой, поэтому и ответ на него короткий: чем старше человек становится, тем больше разрастаются соединительные ткани в организме и формируются жировые отложения, все это и провоцирует повышение уровня холестерина. Именно по этой причине в течение жизни стоит контролировать показатели ХС, ЛПВП, ЛПНП и триглицеридов.
5 мифов: я слышала, что холестерин…
Люди постоянно делятся друг с другом различной информацией. Однако важно обмениваться правдивыми фактами и не искажать их. Именно потому, что кто-то что-то где-то слышал, а потом рассказал другому, и берутся мифы. Рассмотрим несколько конкретно про холестерин.
Провоцирует ожирение. А если быть точнее, повышенный уровень холестерина провоцирует набор лишнего веса. Нет! Эта взаимосвязь не доказана. Но то, что гиперхолестеринемия и ожирение часто наблюдаются одновременно, – факт. Все дело в том, что появление и первого, и второго заболевания могут провоцировать одни и те же причины:
- дисбаланс микрофлоры кишечника;
- употребление большого количества рафинированных продуктов;
- дисфункция печени.
При коррекции питания, активном образе жизни и прохождении лечения (при необходимости) и масса тела, и уровень холестерина могут снизиться, а затем прийти в норму.
Провоцирует появление атеросклероза. Среди причин возникновения заболевания действительно есть такая, как повышенный уровень холестерина. Но утверждать, что это вещество – главная причина возникновения атеросклероза, нельзя. Как правило, заболевание возникает из-за совокупного наличия многих факторов (вредных привычек, неправильного питания, ожирения, сахарного диабета, наследственности, половой принадлежности, регулярного употребления жирного, возраста пациента и так далее).
Выведется из организма, если есть много фруктов и овощей. В этих продуктах содержится клетчатка, поэтому некоторые думают, что она может обволакивать холестерин и выводить его из организма. Нет. Клетчатка полезна для функционирования кишечника, печени и других органов, но упомянутым свойством не обладает. Да и не требуется полностью выводить холестерин. Помните, что органическое соединение нужно многим клеткам, и не только им.
Выведется из организма, если убрать из рациона пищу животного происхождения. Помните, что в организм холестерин попадает извне, как раз из такой еды? Так вот, совсем убирать ее из рациона не стоит. Жирную еду – да, нужно свести к минимуму (фастфуд, майонез, колбасы, печенье, торты и т. п.). Яйца, мясо, рыба и подобная пища животного происхождения являются источником не только необходимого организму холестерина, но и белков. Если холестерин повышен, то нужна консультация специалиста и обследования, чтобы выявить реальные причины проблемы.
Не нуждается в контроле, если я худая. А вот и неправда. Необходимость в контроле холестерина не зависит от телосложения. Сдавать анализ на такой показатель нужно всем женщинам. Во-первых, функционирование печение и желудочно-кишечного тракта зависит далеко не от одного уровня холестерина. Соответственно, пониженный или повышенный показатель может быть у женщины с любой фигурой и весом. Во-вторых, в детородном возрасте женский организм обычно препятствует отложению плохого холестерина в сосудах. Однако при недостатке этого органического соединения может наступить аменорея. После менопаузы уровень вещества повышается, что иногда увеличивает риск развития сердечно-сосудистых заболеваний у женщин.
Как можно поддерживать холестерин в норме
- Отказаться от вредных привычек. Алкоголь и курение негативно влияют на здоровье, в том числе и на уровень хорошего холестерина. Откажитесь от этих двух вредных привычек – и организм наверняка отблагодарит вас улучшением самочувствия и настроения.
- Правильно питаться. Да, это тяжело, ведь так хочется жирненького, жареного, сладкого… Но тяжело не значит невозможно! Начните процесс постепенно. Например, уберите сначала сладкое, потом через неделю – жареное, еще через неделю – жирное. Ведите дневник, записывая свой вес, уровень холестерина и другие достижения. Так вы увидите динамику, которая обычно является мотивацией к дальнейшим действиям. При необходимости обратитесь за консультацией к диетологу. Специалист поможет составить рацион правильного питания. Компания Herbalife Nutrition разработала линейку продуктов, которые в комплексе с правильным питанием, умеренными спортивными нагрузками и при отсутствии противопоказаний могут помочь организму насытить клетки полезными веществами и избавиться от токсинов, шлаков.
- «Термо Комплит». Может нормализовывать обменные процессы, насыщать и тонизировать ткани.
- «Роузгард». Помогает продлить молодость на клеточном уровне и очистить клетки от антиоксидантов.
- «Найтворкс». Может использоваться для нормализации работы сердечно-сосудистой системы и насыщения крови азотом.
- «Клеточный Активатор». Помогает оперативной трансформации жировых клеток в энергию.
- Заниматься спортом. Необязательно совершать километровые забеги в парке, хотя кому-то и это придется по душе. Гуляйте, передвигайтесь пешком, запишитесь в бассейн или спортзал. Если парк далеко, бегайте на стадионе в соседнем дворе. Бегать тяжело? Как вариант – скандинавская ходьба. Подумайте, что вам было бы интересно и в удовольствие. Нужна компания? Пригласите с собой мужа, подругу, ребенка или другого близкого человека. Относитесь к спорту не как к принуждению, а как к части образа жизни.
Холестерин нужен женщинам. Бесспорно. Однако следите за его уровнем. Проводите контроль хотя бы раз в год и вне зависимости от возраста. Но помните, что обычно именно от возраста зависит, какой будет верхняя и нижняя граница нормы холестерина для женщины.
Друг или враг?
Холестерин — стерол, синтезируемый клетками животных, а также компонент рациона питания животного происхождения. Его основная функция заключается в поддержании целостности и текучести клеточных мембран и в качестве прекурсора для синтеза жизненно важных для организма веществ, включая стероидные гормоны, желчные кислоты и витамин D. Хотя высокое потребление холестерина с пищей считалось допустимым. Фактор риска сердечно-сосудистых заболеваний (ССЗ), недавние данные свидетельствуют о том, что он не увеличивает значительно уровни холестерина липопротеидов низкой плотности (ХС-ЛПНП) в кровотоке.Однако результаты остаются противоречивыми, возможно, из-за корреляции с потреблением насыщенных жиров. Ввиду этих недавних открытий и того факта, что холестерин играет жизненно важную роль в основных функциях организма, в специальном выпуске Nutrients «Холестерин и здоровье» основное внимание было уделено функциям холестерина и влиянию холестерина с пищей на различные метаболические процессы. процессы.
Синтез холестерина и желчных кислот имеет суточный ритм в организме, но роль циркадной системы в гомеостазе холестерина все еще изучается.Лучшее понимание этой системы необходимо для разработки целевых мероприятий по улучшению метаболического здоровья, прежде чем рассматривать влияние пищевого холестерина или холестерина в организме как фактора риска конкретных заболеваний, главным из которых является сердечно-сосудистая система. В исследовании, опубликованном в этом специальном выпуске Nutrients , систематизирован обзор литературы по суточным ритмам маркеров синтеза и абсорбции холестерина, а также маркеров синтеза желчных кислот [1]. Кроме того, он изучал суточные ритмы маркеров синтеза холестерина, латостерола и десмостерола, а также маркеров абсорбции холестерина, холестанола, кампестерола и ситостерина в образцах сыворотки из исследования Bispebjerg.Исследование пришло к выводу, что, хотя синтез холестерина и желчной кислоты имеет суточный ритм, не было обнаружено никаких доказательств суточного ритма абсорбции холестерина.
Факторы риска сердечно-сосудистых заболеваний зависят от питательных веществ, продуктов питания, режима питания и энергетического баланса. Четыре очень интересных исследования по этому вопросу пытались затронуть эти аспекты [2,3,4,5]. Во-первых, данные Греческого национального исследования питания и здоровья (HNNHS) указали и подтвердили выводы других исследований о том, что яйца, которые являются основным источником пищевого холестерина, не повышают риск дислипидемии.Исследование пришло к выводу, что яйца можно употреблять как часть здоровой диеты с высоким содержанием клетчатки и низким содержанием насыщенных жиров, без чрезмерного потребления энергии, всеми людьми [2]. Интересно, что результаты HNNHS на самом деле показали, что риск дислипидемии может даже снизиться при умеренном потреблении менее пяти яиц в неделю, возможно, благодаря сбалансированной диете в целом.
Второе исследование [3] проводилось во время Рамадана, очень важного религиозного периода в мусульманском мире.Известно, что голодание в этот период связано с большими изменениями в ежедневном режиме питания, что сильно влияет на ежедневный биоритм и нарушает нормальную функцию пищеварительного тракта. В этом исследовании оценивалось влияние зерновых с высоким содержанием клетчатки на рассвете (Сохор) в течение месяца Рамадан на чувство сытости, привычки кишечника, состав тела, гликемию и липидемию крови, и было обнаружено, что это потребление положительно влияет на чувство сытости и он улучшил работу кишечника и уровень липидов в крови.
Третья статья представляет собой повествовательный обзор избранных функций частиц липопротеинов высокой плотности (ЛПВП) и способов, которыми различные режимы питания могут влиять на биомаркеры сердечно-сосудистой системы, с акцентом на функциональность ЛПВП [4]. ЛПВП вовлечены в обратный транспорт холестерина, и высокий уровень холестерина ЛПВП считается антиатерогенным. Обзор в настоящем выпуске предполагает, что средиземноморская диета имеет сильный положительный вклад в повышение способности оттока холестерина ЛПВП и активности параоксоназы 1.Параксоназа 1 — это фермент, который гидролизует окисленные липиды ЛПНП и предотвращает перекисное окисление частиц ЛПНП. Способность оттока холестерина ЛПВП и параоксиназа 1 также связаны с несколькими группами пищевых продуктов, такими как оливковое масло первого отжима, диета, богатая ликопином, орехи и яйца. Некоторые из этих продуктов также играют центральную роль в диетическом подходе к борьбе с гипертонией (DASH) и других полезных для здоровья растительных схемах, но обзор показал, что есть ограниченные данные о функциональности ЛПВП при этих диетах.
Наконец, в четвертой статье [5] рассматривается потеря веса и ее влияние на липидный профиль крови. Известно, что, если потеря веса вызвана хроническим дефицитом энергии, это может улучшить липидный профиль крови. Однако последствия острого отрицательного энергетического баланса и сравнительная эффективность диеты и упражнений до сих пор не изучены. Поэтому в этой статье на здоровых людях изучались эффекты прогрессирующего острого дефицита энергии (20% или 40% суточной потребности в энергии), вызванного ограничением калорий в течение одного дня или аэробными упражнениями.Результаты этого очень интересного исследования показали, что острый отрицательный энергетический баланс, вызванный ограничением калорийности и аэробными упражнениями, может снизить уровни триглицеридов дозозависимым образом за счет уменьшения циркулирующих крупных и средних частиц липопротеинов очень низкой плотности (ЛПОНП), которые, следовательно, могут способствовать снижение риска сердечно-сосудистых заболеваний.
Чтобы изменить пищевое поведение человека, необходимо прежде всего оценить его знания о питании, чтобы определить методы его улучшения.Поперечный опрос студентов в Объединенных Арабских Эмиратах изучал знания, отношения и практики, связанные с потреблением соли с пищей и 24-часовым отзывом о питании среди подвыборки исследуемого населения, чтобы оценить потребление с пищей общего жира, холестерина, насыщенные жиры, трансжиры и натрий [6]. Результаты этого исследования показали, что учащиеся с низким уровнем знаний, связанных с употреблением соли, коррелировали с более высокой распространенностью избыточного веса / ожирения, а также гипертонии. Результаты также выявили высокий процент студентов, превышающих рекомендованное потребление общих жиров (48% выборки), насыщенных жиров (90%), трансжиров (64%) и натрия (89%), и все студенты не соответствовали требованиям. Рекомендации по потреблению калия.Тот факт, что продукты с высоким содержанием насыщенных жиров также являются хорошими источниками холестерина, указывает на то, что комбинация может увеличить риск сердечно-сосудистых заболеваний, особенно в связи с высоким содержанием соли и низким потреблением калия в этой группе населения. Программы общественного здравоохранения по сокращению потребления красного мяса и продуктов из него, а также диетического натрия имеют первостепенное значение в этом регионе.
Помимо сердечно-сосудистых заболеваний, хроническая болезнь почек (ХБП) является серьезной проблемой общественного здравоохранения во всем мире, которая в конечном итоге может привести к терминальной стадии почечной недостаточности (ESRDA), если ее не контролировать.«Кетодиета» относится к разнообразным кетоаналогам аминокислот (безазотистые аналоги незаменимых аминокислот) и диетам с низким содержанием белка (LPDs; 0,6 г / кг в день) или диетам с очень низким содержанием белка (VLPDs; 0,3–0,4). г / кг в день), которые позволяют снизить потребление азота, избегая при этом пагубных последствий недостаточного потребления белка с пищей и недоедания. В этом выпуске метаанализ 12 интервенционных исследований [7] показал, что диеты с ограниченным белком, дополненные кетоаналогами, могут замедлить прогрессирование ХБП у пациентов с расчетной скоростью клубочковой фильтрации (рСКФ)> 18 мл / мин / 1.73 м 2 без нарушения питания и обратного развития минеральных и костных нарушений (MBD) ХБП у пациентов с рСКФ <18 мл / мин / 1,73 м 2 . Как и ожидалось, эта конкретная добавка кетоаналогов не повлияла на уровень холестерина.
Хотя для снижения риска хронических заболеваний уровень холестерина в крови должен быть низким, в человеческом теле есть органы, в которых холестерин имеет большое значение, например, глаза. В частности, плазматические мембраны волоконных клеток хрусталика человека перегружены холестерином, который насыщает фосфолипидный бислой этих мембран и приводит к образованию двухслойных доменов чистого холестерина.Очень интересный обзор в этом выпуске был посвящен полезным и вредным действиям холестерина в хрусталике глаза, особенно с высоким уровнем холестерина, который в хрусталике глаза выполняет другую функцию по сравнению с другими тканями и органами [8]. Было подчеркнуто, что основное различие между действием холестерина в хрусталике по сравнению с другими тканями и органами состоит в том, что хрусталик глаза бессосудистый, и поэтому он не подвергается воздействию крови и связанных с ней компонентов, включая холестерин, переносимый в ЛПНП и ЛПВП.Кроме того, дифференцировка клеток волокон хрусталика включает образование зоны, свободной от органелл, состоящей из клеток, лишенных их. Поскольку свободная от органелл зона в хрусталике состоит только из плазматических мембран и цитозоля, высокое содержание холестерина в хрусталике кажется важным и полезным.
Другой важный аспект, который был представлен в этом вопросе о холестерине, — это связь между сердечно-сосудистыми заболеваниями и метаболизмом костей [9]. Была предложена положительная корреляция между сердечно-сосудистыми заболеваниями и риском остеопороза, что подразумевает тесную связь между гиперлипидемией и / или гиперхолестеринемией и метаболизмом костей.Холестерин и его метаболиты влияют на гомеостаз костей, модулируя дифференцировку и активацию остеобластов и остеокластов. Кроме того, гемопоэтические клетки и адипоциты костного мозга занимают большую часть пространства в костной полости, и влияние холестерина на гемопоэтические стволовые клетки, включая пролиферацию, миграцию и дифференцировку, также хорошо известно и связано с атеросклеротическими поражениями. Однако корреляция между циркулирующим холестерином и адипоцитами костного мозга остается неуловимой.В последней обзорной статье этого специального выпуска были изучены последние достижения в изучении влияния холестерина на регуляцию метаболизма костной ткани и микросреды костного мозга, включая кроветворение и ожирение костного мозга. Были предложены некоторые механизмы, но было подчеркнуто, что функции адипоцитарной ткани костного мозга все еще широко неизвестны. Также было отмечено, что будущие исследования по изучению физиологических и патологических функций ткани адипоцитов костного мозга могут дать лучшее понимание важности гомеостаза ниши костного мозга в локальном гематопоэзе и остеогенезе, что потенциально может положительно повлиять на терапевтические стратегии атеротромбоза и остеопороза.
Наконец, нагретые масла также могут влиять на риск различных заболеваний. Широко известно, что топочные масла и жиры в течение значительного времени вызывают химические реакции, ведущие к обострению свободнорадикальных процессов, что в конечном итоге способствует развитию атеросклероза. В исследовании на животных, посвященном этому вопросу, изучали влияние кормления нагретыми маслами с пищевым холестерином или без него на развитие атеросклероза у кроликов, поскольку эти животные считаются очень хорошими моделями для исследования атеросклероза [10].Результаты этого исследования показали, что нагретое пальмовое масло может защитить от развития атеросклероза по сравнению с нагретыми полиненасыщенными маслами на модели кролика. Это потенциально можно объяснить влиянием тепла на химическую структуру полиненасыщенных жирных кислот из-за наличия двойных связей по сравнению с отсутствием двойных связей в химической структуре пальмового масла и, следовательно, его нечувствительностью к окислению.
В этом выпуске было рассмотрено множество различных аспектов роли холестерина в организме.Понятно, что каждый исследователь сосредоточился на своей конкретной области исследования; поэтому, с точки зрения сердечно-сосудистых заболеваний, исследуется потенциальное негативное влияние на липиды крови, по сравнению с исследователями, изучающими клетки хрусталика глаза, где подчеркивается положительное влияние холестерина. Несомненно, холестерин необходим организму для выполнения многих функций, и большинство данных свидетельствуют о том, что один только холестерин с пищей в присутствии здоровой диеты не оказывает отрицательного воздействия на липиды крови.Однако общее диетическое питание и методы приготовления могут повлиять на эту взаимосвязь и потенциально могут быть причиной спорных результатов, которые наблюдаются на сегодняшний день. Этот специальный выпуск может помочь будущим исследователям холестерина спланировать свое исследование, включив параметры, представленные здесь, в свой план и анализ.
Физиология холестерина
Холестерин необходим всем живым организмам. Он синтезируется в организме из более простых веществ. Холестерин также можно получить с пищей.Насыщенные жиры в пище могут превращаться в холестерин. Это может привести к чрезмерному содержанию холестерина в крови.
Высокий уровень холестерина в кровообращении, в зависимости от того, как он транспортируется внутри липопротеинов, в значительной степени связан с прогрессированием атеросклероза.
Сколько холестерина в норме вырабатывает организм?
Нормальные взрослые люди обычно синтезируют около 1 г (1000 мг) холестерина в день, а общее содержание в организме составляет около 35 г.
Типичное ежедневное дополнительное диетическое потребление в Соединенных Штатах и аналогичных культурах составляет около 200–300 мг.Организм компенсирует потребление холестерина за счет уменьшения синтезируемого количества. Это происходит за счет снижения синтеза холестерина, повторного использования существующего холестерина и выведения избыточного холестерина печенью через желчь в пищеварительный тракт.
Обычно около 50% выводимого холестерина реабсорбируется тонким кишечником обратно в кровоток для повторного использования.
Функции холестерина в организме
Холестерин необходим для создания клеточных мембран и клеточных структур, а также жизненно важен для синтеза гормонов, витамина D и других веществ.
- Синтез клеточных мембран — холестерин помогает регулировать текучесть мембран в диапазоне физиологических температур. Он имеет гидроксильную группу, которая взаимодействует с полярными головными группами мембранных фосфолипидов и сфинголипидов. Они существуют вместе с цепью неполярных жирных кислот других липидов. Холестерин также предотвращает прохождение протонов (положительных ионов водорода) и ионов натрия через плазматические мембраны.
- Переносчики клеток и сигнальные молекулы. Молекулы холестерина существуют как переносчики и сигнальные молекулы вдоль мембраны.Холестерин также способствует нервной проводимости. Он образует инвагинированные кавеолы и покрытые клатрином ямки, включая кавеолозависимый и клатрин-зависимый эндоцитоз. Эндоцитоз означает поглощение клеткой чужеродных молекул. Холестерины помогают в передаче сигналов клетками, помогая формированию липидных рафтов в плазматической мембране.
- Холестерин в миелиновых оболочках — нервные клетки покрыты защитным слоем или миелиновой оболочкой. Миелиновая оболочка богата холестерином.Это потому, что он образован из уплотненных слоев клеточной мембраны Шванна. Он помогает обеспечить защиту, изоляцию и позволяет более эффективно проводить нервные импульсы.
- Роль внутри клеток — внутри клеток холестерин является молекулой-предшественником в нескольких биохимических путях. Например, в печени холестерин превращается в желчь, которая затем сохраняется в желчном пузыре. Желчь состоит из желчных солей. Это помогает сделать жиры более растворимыми и способствует их усвоению.Соли желчных кислот также способствуют усвоению жирорастворимых витаминов, таких как витамины A, D, E и K.
- Гормоны и витамин D — холестерин является важной молекулой-предшественником для синтеза витамина D и стероидных гормонов, таких как кортикостероиды, половые стероиды (половые гормоны, такие как эстроген, прогестерон, тестостерон и т. Д.).
Синтез холестерина
Печень — главный орган, синтезирующий холестерин. Здесь происходит около 20–25% от общего суточного производства холестерина.Холестерин также в меньшей степени синтезируется в надпочечниках, кишечнике, репродуктивных органах и т. Д.
Синтез холестерина начинается с молекулы ацетил-КоА и одной молекулы ацетоацетил-КоА, которые дегидратируются с образованием 3-гидрокси-3-метилглутарил-КоА (ГМГ-КоА). Затем эта молекула восстанавливается до мевалоната ферментом HMG-CoA редуктазой. Этот шаг — необратимый шаг в синтезе холестерина. Этот шаг блокируется препаратами, снижающими уровень холестерина, такими как статины.
Мевалонте затем превращается в 3-изопентенилпирофосфат. Эта молекула декарбоксилируется до изопентенилпирофосфата. Три молекулы изопентенилпирофосфата конденсируются с образованием фарнезилпирофосфата под действием геранилтрансферазы. Затем две молекулы фарнезилпирофосфата конденсируются с образованием сквалена. Для этого требуется скваленсинтаза в эндоплазматическом ретикулуме. Затем оксидоскваленциклаза циклизует сквален с образованием ланостерина. Затем ланостстерин образует холестерин.
Регуляция синтеза холестерина
Биосинтез холестерина напрямую регулируется присутствующим уровнем холестерина.Когда обнаруживается чрезмерное поступление холестерина с пищей, происходит снижение синтеза эндогенного холестерина. Основным регуляторным механизмом является восприятие внутриклеточного холестерина в эндоплазматическом ретикулуме белком SREBP (белок 1 и 2, связывающий регуляторный элемент стерола).
HMG CoA редуктаза содержит мембрану и цитоплазматический домен. Мембранный домен может ощущать его деградацию. Повышение концентрации холестерина (и других стеринов) вызывает изменение этого домена и делает его более восприимчивым к разрушению протеосомами.Активность этого фермента также снижается за счет фосфорилирования AMP-активируемой протеинкиназой.
Холестерин из пищевых продуктов
Есть несколько животных жиров, которые являются источниками холестерина. Животные жиры представляют собой сложные смеси триглицеридов и содержат меньшее количество холестерина и фосфолипидов.
Основные пищевые источники холестерина включают сыр, яичные желтки, говядину, свинину, птицу и креветки. Холестерин отсутствует в растительной пище, однако растительные продукты, такие как семена льна и арахис, могут содержать холестериноподобные соединения, называемые фитостеринами.Они полезны и помогают снизить уровень холестерина.
Насыщенные жиры и транс-жиры в пище — худшие виновники повышения уровня холестерина в крови. Насыщенные жиры присутствуют в жирных молочных продуктах, животных жирах, некоторых видах масла и шоколаде. Трансжиры присутствуют в гидрогенизированных маслах. В природе они не встречаются в значительных количествах. Они содержатся во многих фаст-фудах, закусках, жареной или выпечке.
Транспорт холестерина и липидов
Есть два основных пути транспорта липидов.Это:
Экзогенный путь (транспорт пищевых липидов)
Этот путь обеспечивает эффективный транспорт пищевых липидов. При этом пищевые триглицериды гидролизуются липазами поджелудочной железы в кишечнике и эмульгируются с желчными кислотами с образованием мицелл. Образованные таким образом хиломикроны секретируются в кишечную лимфу и доставляются непосредственно в кровь. Затем они обрабатываются в периферических тканях, прежде чем попасть в печень. На частицы действует липопротеинлипаза (LPL).Триглицериды хиломикронов гидролизуются LPL, и высвобождаются свободные жирные кислоты. Частица хиломикрона постепенно уменьшается в размерах, и холестерин и фосфолипиды из нее переносятся на ЛПВП. В результате образуются остатки хиломикронов.
Эндогенный путь (транспорт липидов печени)
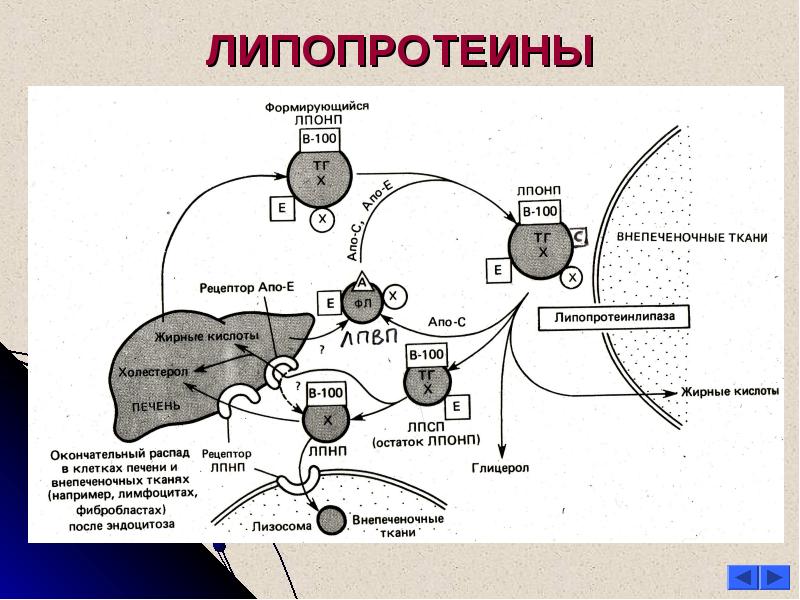
Этот путь связан с метаболизмом липопротеинов LDL (липопротеины низкой плотности), HDL (липопротеины высокой плотности), VLDL (липопротеины очень низкой плотности) и IDL (липопротеины средней плотности).
частиц ЛПОНП сходны с хиломикронами по составу белков. Но они содержат апоВ-100, а не апоВ-48, и имеют более высокое отношение холестерина к триглицериду. Триглицериды ЛПОНП гидролизуются ЛПЛ. Затем они становятся IDL.
Печень удаляет от 40 до 60% остатков ЛПОНП и ЛПНП с помощью рецептора ЛПНП. Холестерин в составе ЛПНП составляет 70% холестерина в плазме у большинства людей. Липопротеин (а) [Lp (a)] представляет собой липопротеин, сходный с ЛПНП по липидному и белковому составу.В нем есть дополнительный белок, называемый аполипопротеином (а) [апо (а)].
Обратный транспорт холестерина
Преобладающий путь выведения холестерина — выведение с желчью. Холестерин из клеток транспортируется от плазматических мембран периферических клеток к HDL-опосредованному процессу печени, называемому обратным транспортом холестерина.
Дополнительная литература
Холестерин в крови | Johns Hopkins Medicine
Факты о холестерине
Холестерин — это похожее на жир воскообразное вещество, которое помогает организму вырабатывать клеточные мембраны, многие гормоны и витамин D.Холестерин в крови поступает из двух источников: из продуктов, которые вы едите, и из печени. Ваша печень производит весь необходимый организму холестерин.
Холестерин и другие жиры переносятся с кровотоком в виде сферических частиц, называемых липопротеинами. Двумя наиболее известными липопротеинами являются липопротеины низкой плотности (ЛПНП) и липопротеины высокой плотности (ЛПВП).
| Что такое холестерин ЛПНП (липопротеины низкой плотности)? | Что такое холестерин ЛПВП (липопротеины высокой плотности)? |
|---|---|
|
ЛПНП («плохой») холестерин может способствовать образованию бляшек в артериях (атеросклероз).Это связано с повышенным риском сердечного приступа и инсульта. Вы хотите, чтобы ваш ЛПНП был ниже 70 миллиграммов на децилитр (мг / дл). Вот что помогает:
|
ЛПВП означает липопротеины высокой плотности.Уровни ЛПВП должны составлять около 50 мг / дл. Некоторые люди могут повысить ЛПВП за счет:
Другим может потребоваться лекарство, чтобы повысить уровень ЛПВП до полезного уровня, и им следует совместно с врачом составить план лечения. |
Проверка уровня холестерина в крови
Скрининг холестерина — это общий анализ жиров в крови. Обследования помогают определить риск сердечных заболеваний. Важно иметь так называемый полный липидный профиль, чтобы показать фактические уровни каждого типа жиров в вашей крови: ЛПНП, ЛПВП, триглицеридов и других. Поговорите со своим врачом о том, когда проходить этот тест.
Что такое нормальный уровень холестерина в крови?
Людям с бляшками в артериях или другими факторами, повышающими риск сердечно-сосудистых заболеваний, врачи рекомендуют идеальный уровень ЛПНП значительно ниже 70 мг / дл.Тем, у кого нет факторов риска и уровень ЛПНП составляет 190 мг / дл или выше, рекомендуется снизить этот уровень до уровня ниже 100 мг / дл. Людям в возрасте от 40 до 75 лет, которые живут с диабетом и у которых уровень ЛПНП составляет 70 или выше, могут потребоваться лекарства.
Какие методы лечения доступны при высоком уровне холестерина?
Лечение может включать:
-
Устранение факторов риска. Некоторые факторы риска, которые можно изменить, включают отсутствие физических упражнений и неправильное питание.
-
Лекарства, снижающие холестерин. Лекарства используются для снижения содержания жиров в крови, особенно холестерина ЛПНП. Статины — это группа лекарств, которые могут это сделать. Двумя наиболее эффективными типами являются аторвастатин и розувастатин. Другими лекарствами, снижающими уровень холестерина, являются эзетимиб и ингибиторы PCSK9.
Статистика холестерина
По данным Американской кардиологической ассоциации (AHA), около 95 миллионов взрослых американцев имеют уровень общего холестерина в крови 200 мг / дл и выше.
Из них около 28,5 миллионов взрослых американцев имеют уровень 240 и выше.
Высокий уровень холестерина в раннем возрасте может играть роль в развитии атеросклероза во взрослом возрасте.
Что такое триглицериды?
Триглицериды — это еще один класс жиров, обнаруженных в кровотоке. Большая часть жировой ткани вашего тела находится в форме триглицеридов.
Уровни триглицеридов и болезни сердца
Связь между триглицеридами и сердечными заболеваниями изучается.Но у многих людей с высоким уровнем триглицеридов есть и другие факторы риска, такие как высокий уровень ЛПНП или низкий уровень ЛПВП.
Что вызывает повышенный уровень триглицеридов?
Высокий уровень триглицеридов может быть вызван такими заболеваниями, как диабет, гипотиреоз, заболевание почек или печени. Диетические причины высокого уровня триглицеридов могут включать употребление большого количества алкоголя и употребление в пищу продуктов, содержащих холестерин, насыщенные жиры и трансжиры.
Холестерин | MedlinePlus
Что такое холестерин?
Холестерин — это воскообразное жироподобное вещество, которое содержится во всех клетках вашего тела.Вашему организму необходим холестерин для выработки гормонов, витамина D и веществ, которые помогают переваривать пищу. Ваше тело вырабатывает весь необходимый ему холестерин. Холестерин также содержится в продуктах животного происхождения, таких как яичные желтки, мясо и сыр.
Если в крови слишком много холестерина, он может соединяться с другими веществами в крови, образуя зубной налет. Зубной налет прилипает к стенкам артерий. Это образование зубного налета известно как атеросклероз. Это может привести к ишемической болезни сердца, когда коронарные артерии становятся узкими или даже закупоренными.
Что такое ЛПВП, ЛПНП и ЛПОНП?
ЛПВП, ЛПНП и ЛПОНП являются липопротеинами. Они представляют собой комбинацию жира (липидов) и белка. Липиды должны быть прикреплены к белкам, чтобы они могли перемещаться по крови. Различные типы липопротеинов имеют разное назначение:
- HDL означает липопротеины высокой плотности. Иногда его называют «хорошим» холестерином, потому что он переносит холестерин из других частей тела обратно в печень. Затем ваша печень выводит холестерин из вашего тела.
- LDL означает липопротеины низкой плотности. Иногда его называют «плохим» холестерином, потому что высокий уровень ЛПНП приводит к накоплению бляшек в артериях.
- VLDL означает липопротеины очень низкой плотности. Некоторые люди также называют ЛПОНП «плохим» холестерином, потому что он тоже способствует накоплению бляшек в артериях. Но ЛПОНП и ЛПНП разные; ЛПОНП в основном переносят триглицериды, а ЛПНП в основном переносят холестерин.
Что вызывает высокий уровень холестерина?
Самая частая причина повышенного холестерина — нездоровый образ жизни.Это может включать
- Нездоровые привычки питания, например, употребление большого количества вредных жиров. Один тип, насыщенные жиры, содержится в некоторых мясных, молочных продуктах, шоколаде, выпечке, а также во фритюре и пищевых продуктах. Другой тип, трансжиры, содержится в некоторых жареных и обработанных пищевых продуктах. Употребление этих жиров может повысить уровень холестерина ЛПНП (плохого).
- Недостаток физической активности, с частым сидением и малым количеством упражнений. Это снижает уровень ЛПВП (хорошего) холестерина.
- Курение, снижает уровень холестерина ЛПВП, особенно у женщин.Это также повышает уровень холестерина ЛПНП.
Генетика также может вызывать у людей высокий уровень холестерина. Например, семейная гиперхолестеринемия (СГ) является наследственной формой высокого холестерина. Другие заболевания и некоторые лекарства также могут вызывать высокий уровень холестерина.
Что может повысить риск повышенного холестерина?
Различные факторы могут повысить риск повышенного холестерина:
- Возраст. Ваш уровень холестерина имеет тенденцию повышаться с возрастом.Несмотря на то, что это менее распространено, молодые люди, в том числе дети и подростки, также могут иметь высокий уровень холестерина.
- Наследственность. Высокий уровень холестерина в крови может передаваться по наследству.
- Масса. Избыточный вес или ожирение повышает уровень холестерина.
- Гонка. У некоторых рас может быть повышенный риск высокого холестерина. Например, афроамериканцы обычно имеют более высокий уровень холестерина ЛПВП и ЛПНП, чем белые.
Какие проблемы со здоровьем может вызвать высокий холестерин?
Если у вас большие отложения бляшки в артериях, участок бляшки может разорваться (разорваться).Это может вызвать образование тромба на поверхности налета. Если сгусток становится достаточно большим, он может в значительной степени или полностью блокировать кровоток в коронарной артерии.
Если приток богатой кислородом крови к сердечной мышце снижен или заблокирован, это может вызвать стенокардию (боль в груди) или сердечный приступ.
Зубной налет также может накапливаться в других артериях вашего тела, включая артерии, которые доставляют богатую кислородом кровь к вашему мозгу и конечностям. Это может привести к таким проблемам, как заболевание сонной артерии, инсульт и заболевание периферических артерий.
Как диагностируется высокий холестерин?
Обычно нет никаких признаков или симптомов того, что у вас высокий уровень холестерина. Есть анализ крови, чтобы измерить уровень холестерина. Когда и как часто вам следует проходить этот тест, зависит от вашего возраста, факторов риска и семейного анамнеза. Общие рекомендации:
Для лиц моложе 19 лет:
- Первый тест должен быть в возрасте от 9 до 11 лет
- Дети должны проходить обследование каждые 5 лет
- У некоторых детей этот тест может проходить с 2 лет, если в семейном анамнезе есть повышенный уровень холестерина в крови, сердечный приступ или инсульт.
Для лиц старше 20 лет:
- Взрослые люди молодого возраста должны проходить обследование каждые 5 лет
- Мужчины в возрасте от 45 до 65 лет и женщины в возрасте от 55 до 65 лет должны проходить его каждые 1-2 года
Как я могу снизить уровень холестерина?
Вы можете снизить уровень холестерина, изменив образ жизни, полезный для сердца.Они включают план здорового питания для сердца, контроль веса и регулярную физическую активность.
Если изменения в образе жизни сами по себе не снижают уровень холестерина в достаточной степени, возможно, вам также потребуется принимать лекарства. Существует несколько типов препаратов, снижающих уровень холестерина, в том числе статины. Если вы принимаете лекарства для снижения уровня холестерина, вам все равно следует продолжать изменять образ жизни.
Некоторые люди с семейной гиперхолестеринемией (СГ) могут получать лечение, называемое липопротеидным аферезом.В этом лечении используется фильтрующая машина для удаления холестерина ЛПНП из крови. Затем машина возвращает человеку оставшуюся кровь.
NIH: Национальный институт сердца, легких и крови
Что такое холестерин? | Американская кардиологическая ассоциация
Холестерин 101: введение
Если вы читаете это, вы, вероятно, заботитесь о своем здоровье и о роли холестерина. Это важный первый шаг.
Итак, что такое холестерин? Что оно делает?
Холестерин — восковидное вещество.По сути, это не плохо. Вашему организму он нужен для создания клеток и выработки витаминов и других гормонов. Но слишком много холестерина может стать проблемой.
Холестерин поступает из двух источников. Ваша печень производит весь необходимый вам холестерин. Остальной холестерин в вашем организме поступает из продуктов животного происхождения. Например, мясо, птица и молочные продукты содержат диетический холестерин.
Эти же продукты содержат много насыщенных и трансжиров. Эти жиры заставляют вашу печень вырабатывать больше холестерина, чем в противном случае.Для некоторых людей это дополнительное производство означает, что они переходят от нормального уровня холестерина к нездоровому.
Некоторые тропические масла, такие как пальмовое, пальмоядровое и кокосовое масло, содержат насыщенные жиры, которые могут повышать уровень плохого холестерина. Эти масла часто встречаются в выпечке.
Посмотреть анимацию холестерина.
Почему холестерин имеет значение
Холестерин циркулирует в крови. По мере увеличения количества холестерина в крови увеличивается и риск для вашего здоровья.Высокий уровень холестерина повышает риск сердечно-сосудистых заболеваний, таких как сердечные заболевания и инсульт. Вот почему так важно сдать анализ на холестерин, чтобы знать свой уровень.
Двумя типами холестерина являются: холестерин ЛПНП, что плохо, и холестерин ЛПВП, что хорошо. Слишком много плохого или недостаток хорошего увеличивает риск того, что холестерин будет медленно накапливаться во внутренних стенках артерий, питающих сердце и мозг.
Узнайте больше о ЛПНП, ЛПВП и триглицеридах.
Холестерин может соединяться с другими веществами, образуя толстый твердый осадок внутри артерий. Это может сузить артерии и сделать их менее гибкими — состояние, известное как атеросклероз. Если сгусток крови блокирует одну из этих суженных артерий, это может привести к сердечному приступу или инсульту.
Когда дело доходит до холестерина, помните: проверяйте, изменяйте и контролируйте. То есть:
- Проверьте свой уровень холестерина. Важно знать свои цифры и оценивать свой риск.
- Измените свой рацион и образ жизни, чтобы повысить свой уровень.
- Контролируйте свой холестерин, при необходимости с помощью врача
Высокий уровень холестерина — один из основных контролируемых факторов риска ишемической болезни сердца, сердечного приступа и инсульта. Если у вас есть другие факторы риска, такие как курение, высокое кровяное давление или диабет, ваш риск увеличивается еще больше.
Чем больше у вас факторов риска и чем они серьезнее, тем выше ваш общий риск.
Что такое холестерин?
designer491 / iStock / Getty Images Plus / Getty Images
У вас кружится голова от противоречивых сообщений о холестерине, которые вы слышите? Это не удивительно. Исследователи узнают больше о холестерине и насыщенных жирах. И по мере того, как они узнают больше, рекомендации по питанию могут измениться.
Что такое холестерин?
Холестерин — это восковое вещество, которое содержится в продуктах животного происхождения, которые мы едим, а также в клетках нашего организма.Нашему организму нужен холестерин для нормального функционирования и он может производить весь необходимый холестерин. Холестерин в организме используется для производства гормонов и витамина D. Он также играет роль в пищеварении.
В организме есть три основных типа холестерина:
- Липопротеины высокой плотности или ЛПВП. Часто называемый хорошим холестерином, ЛПВП помогает вывести излишки холестерина из организма.
- Липопротеины низкой плотности, или ЛПНП. ЛПНП — это плохой или «паршивый» холестерин. Это может привести к образованию бляшек в артериях.
- Липопротеины очень низкой плотности, или ЛПОНП. ЛПОНП также способствуют накоплению зубного налета.
Еще одно вещество, включенное в лабораторные липидные тесты, — это уровни триглицеридов. Триглицериды — это особый тип жира в крови. Высокий уровень триглицеридов может быть признаком избытка жира в организме или повышенного риска диабета 2 типа. Они также могут быть сигналом того, что вы потребляете слишком много калорий, особенно из очищенного зерна или продуктов и напитков с добавлением сахара.Уровень триглицеридов также может быть повышен у людей, которые курят или употребляют слишком много алкоголя.
Если в организме слишком много холестерина, он накапливается. Наращивание воска, называемое бляшкой, прилипает к внутренней части артерий. Поскольку артерии сужаются и закупориваются, кровоток по ним затрудняется. Закупорка может привести к сгустку крови, инсульту или болезни сердца.
Я в опасности?
Многие вещи могут повысить ваш риск высокого холестерина, в том числе:
- Генетика : В некоторых семьях наблюдается высокий уровень холестерина.
- Возраст : С возрастом уровень холестерина повышается.
- Лекарства : Некоторые лекарства могут повышать уровень холестерина.
- Ожирение : Люди с избыточным весом или ожирением подвергаются большему риску высокого холестерина.
- Диета : Потребление большого количества насыщенных и трансжиров может повысить уровень холестерина ЛПНП.
- Бездействие : Активность способствует повышению уровня холестерина ЛПВП.
- Курение : Табачные изделия снижают уровень ЛПВП и повышают уровень ЛПНП. Связь между курением и высоким уровнем холестерина больше у женщин.
Высокий холестерин, что теперь?
Каждый человек с высоким уровнем холестерина может получить пользу от здорового образа жизни. Однако ваш врач может порекомендовать дополнительную поддержку для контроля уровня холестерина, например, лекарства, снижающие уровень холестерина, особенно если ваш холестерин высок из-за генетики. А если вы подвержены риску развития высокого уровня холестерина, простые изменения образа жизни могут помочь снизить этот риск.К ним относятся здоровая для сердца диета, физическая активность и достижение или поддержание здоровой массы тела.
Когда дело доходит до плана здорового питания, четыре диетических изменения могут помочь контролировать уровень холестерина:
Наслаждайтесь продуктами с растительными стеролами и станолами
Некоторые продукты — фрукты, овощи, растительные масла, орехи, семена и цельнозерновые — содержат вещества, называемые растительными стеролами и станолами. Употребление в пищу продуктов, богатых этими веществами, может помочь бороться с повышением уровня общего холестерина и холестерина ЛПНП.Чтобы увеличить ежедневное потребление, также ищите продукты, обогащенные растительными стеролами и станолами. Например, некоторые апельсиновый сок, хлопья и батончики для завтрака могут быть обогащены.
Ограничьте потребление насыщенных жиров
Насыщенные жиры в основном содержатся в продуктах животного происхождения, таких как мясо и цельножирные молочные продукты. Было обнаружено, что более высокое потребление насыщенных жиров повышает уровень холестерина ЛПНП. Исследования также показали, что замена источников насыщенных жиров ненасыщенными жирами может помочь снизить уровень общего холестерина и холестерина ЛПНП.Чтобы уменьшить потребление насыщенных жиров:
- Готовьте на растительных маслах, таких как оливковое, рапсовое, подсолнечное и сафлоровое.
- Ешьте продукты, богатые омега-3 жирными кислотами, такие как лосось, грецкие орехи и молотое льняное семя.
- Выбирайте нежирные или обезжиренные молочные продукты, такие как 1% обезжиренное молоко и обезжиренный йогурт или нежирные сыры, такие как обезжиренная фета и частично обезжиренная моцарелла.
- Замените сливочное масло и сало растительным маслом, содержащим ненасыщенные жиры.
- Избегайте трансжиров — было обнаружено, что они повышают уровень ЛПНП и содержатся в продуктах с высокой степенью обработки. Производители пищевых продуктов удалили трансжиры из своих продуктов, но некоторые продукты с более длительным сроком хранения могут все еще содержать их. Проверьте количество трансжиров на этикетке с пищевой ценностью и в списке ингредиентов. Если написано, что еда содержит частично гидрогенизированное масло, положите ее обратно.
Select Lean Protein Foods
Постные белковые продукты содержат меньше калорий из жиров.Чтобы выбрать постные отрубы:
- Найдите на упаковке слова «поясница» или «круглая».
- Снимите кожу с курицы и индейки, чтобы уменьшить количество насыщенных жиров.
- Ограничьте употребление жирного, мраморного мяса, жареных или глубоко обжаренных продуктов и других продуктов с высоким содержанием насыщенных жиров, таких как субпродукты
- Выбирайте более здоровые блюда, когда едите вне дома, выбирая запеченные, жареные или приготовленные на гриле продукты.
Растворимая клетчатка ароматизатора
Пищевые волокна содержатся во фруктах, овощах, бобах, чечевице и цельнозерновых продуктах.Эти богатые питательными веществами продукты содержат два типа клетчатки: растворимую и нерастворимую. Оба типа важны для хорошего здоровья. Получение достаточного количества пищевых волокон из различных продуктов важно для всех.
Исследования показали, что растворимая клетчатка, в частности, из фруктов, овощей, бобов, чечевицы и цельного зерна, может помочь снизить уровень холестерина ЛПНП. В желудке растворимая клетчатка образует густое желеобразное вещество, которое помогает связывать диетический холестерин из продуктов, которые вы едите.Итак, загрузите овощи и фрукты:
- Выберите фрукты и овощи, которые также содержат растворимую клетчатку. Например, инжир, брюссельская капуста, персики, морковь, абрикосы, манго и апельсины.
- Ешьте фрукты и овощи разных цветов.
- Перейдите на более растительные или вегетарианские блюда, включив в него бобы, чечевицу и соевые продукты.
- Сосредоточьтесь на целых формах продуктов, включая свежие, замороженные, консервированные и сушеные.
- Ищите консервированные фрукты в воде или собственном соку.
- Выбирайте консервированные овощи с низким содержанием натрия или сорта без добавления соли.
Цельнозерновые продукты — отличный способ получить пользу от пищевых волокон:
- Ешьте ячмень (без жемчуга) и овес — они содержат растворимую клетчатку.
- Убедитесь, что на этикетке вашего хлеба указано «100% цельное зерно» или цельное зерно указано как один из первых ингредиентов.
- Ограничьте употребление рафинированных углеводов, особенно источников добавленного сахара, таких как сладости и сахаросодержащие напитки.
Одно предупреждение: увеличивая потребление клетчатки, также увеличивайте потребление воды. Это поможет снизить риск запора. Если вам трудно ежедневно получать достаточное количество клетчатки с пищей, посоветуйтесь со своим врачом, прежде чем рассматривать добавку клетчатки.
Все, что вам нужно знать о функциях холестерина
Холестерин всегда считался диетическим злом. Холестерин, который считается «не столь важным» питательным веществом, действительно необходим для нашего здоровья.Помимо выработки гормонов, холестерин необходим для правильного пищеварения и улучшения иммунной системы.
LDL-холестерин или холестерин липопротеинов низкой плотности, который также называют «плохим» холестерином, инактивирует опасные бактериальные токсины. Это также предотвращает их повреждение нашего тела. Люди с низким уровнем холестерина в крови более подвержены инфекциям. В тяжелых случаях это состояние также может стать фатальным.
Не многие из нас знают, что холестерин — это главный агент нашего организма, излечивающий его от различных инфекций и болезней.Когда нашему организму требуется исцелить определенную часть, оно производит холестерин и отправляет его в место заживления.
Для чего еще он нужен, давайте посмотрим…
Антиоксидант
Действует как антиоксидант в организме, холестерин помогает в исцелении организма от свободных радикалов. Раны в нашем теле несут свободные радикалы, и важно избавиться от этих радикалов, чтобы предотвратить болезни. Холестерин также помогает нейтрализовать избыток свободных радикалов.
Укрепляет иммунную систему
Еще одна причина, по которой холестерин необходим нашему организму, заключается в том, что он помогает в укреплении нашей иммунной системы.Это потому, что наши иммунные клетки полагаются на холестерин в борьбе с инфекциями. Это, в свою очередь, также помогает восстановить поврежденные клетки.
Помогает в производстве гормонов
Холестерин также способствует выработке стероидных гормонов. Эти гормоны необходимы для нормального развития и функционирования стероидных гормонов, в том числе половых гормонов, прогестерона и эстрогена у женщин и тестостерона у мужчин. Требуется правильное развитие и функционирование этих гормонов, поскольку они запускают физические особенности мужчин и женщин и в процессе репродукции.
Кортизол считается еще одним стероидным гормоном, который помогает регулировать уровень сахара в крови. Он борется с инфекциями и альдостероном, который необходим для удержания соли и воды в организме.
Правильное пищеварение
Другая задача холестерина в организме — вырабатывать желчь, зеленоватую жидкость, необходимую для переваривания пищи. Желчь вырабатывается печенью, хранится в желчном пузыре и помогает переваривать жиры. Он действует как эмульгатор, который разбивает большие шарики жира на более мелкие частицы.Этот процесс помогает смешивать более мелкие частицы жира с ферментами, которые помогают пищеварению.
Строительные блоки
Чтобы знать, как холестерин помогает в строительных блоках, важно знать структуру холестерина. Это структурный компонент клеток, и вместе с полярными липидами холестерин составляет структуру каждой клетки нашего тела. Основная функция холестерина — обеспечивать защитный барьер.
В тот момент, когда уровень холестерина в организме повышается или понижается, поражаются клетки организма.e Когда количество холестерина увеличивается или уменьшается, клетки поражаются. Это влияет на наш метаболизм и, таким образом, влияет на различные другие аспекты функций нашего организма, такие как пищеварение и потребление пищи.
Прочие функции
По мнению экспертов, холестерин также помогает в процессе заживления после операции. Операция требует разрезания тканей, мелких артерий, капилляров и вен. Это время, когда печень посылает холестерин для лечения этих порезов и наводняет тело уровнями холестерина ЛПНП.Этот процесс помогает в заживлении кровеносных сосудов и тканей.
Совет: Указанные причины показывают, насколько важно иметь холестерин в нашем организме. Но нужно знать предел потребления холестерина, иначе он может даже вызвать многие заболевания, в том числе гипертонию. Вы должны проконсультироваться с врачом, чтобы узнать, сколько холестерина требуется вашему организму.
.