Словарь молодежного сленга — забить мышцы
Что делать, если вы не нравитесь молодым девушкам, которые предпочитают мускулистых парней? Для многих ребят здесь ответ один, это набрать мышечную массу, чтобы производить впечатление на юных самок. Однако, начиная погружаться в мир спорта, многие подростки сталкиваются с кучей всевозможных терминов и выражений, смысл которых им не всегда понятен. Для того, чтобы помочь отчаявшимся парням, мы и создали сайт terminy.info. Строго рекомендую срочно добавить этот ресурс к себе в закладки, ведь никогда не знаешь, когда вам потребуется наша помощь. Сегодня мы поговорим о таком понятии, как Забить мышцы, что значит вы можете посмотреть немного ниже.
Однако, перед тем, как я продолжу, мне хотелось бы посоветовать вам прочесть ещё несколько познавательных статей по теме спорта. Например, что значит ОуКС, кто такой Офник, что такое ММА, что означает Кроссфит и т. п.
Итак, продолжим, что значит Забить мышцы?
Забить мышцы означает устраивать себе такие нагрузки, что после несколько дней ощущать вялость и боль в мышцах
Эффект забитых мышц обычно возникает, не от того, что мышцы выбились из сил от сильных нагрузок, а от того, что они оказались » под завязку» накачаны кровью. В этом случае в ней скапливается чрезмерное количество молочной кислоты, которая собственно и вызывает ощущение забитости мышц.
На самом деле, молочная кислота появляется в мышцах при любых нагрузках. Просто в некоторых случаях она не успевает получить кислород, поэтому и вырабатывается эта » загадочная» кислота.
Многие начинающие спортсмены считают, что если мышцы забились, значит идёт прогресс, и они активно растут. На самом деле забить мышцы не значит, что у вас наращивается мышечная масса. Для того, чтобы убедиться, что у вас действительно произошла прибавка в объёме, необходимо регулярно делать замеры.
Хотя даже заметная прибавка может быть связана с ростом жира, что конечно печально. Интересно наблюдать, когда взвешиваешься на весах, и видишь что ты потяжелел на пару килограммов. Однако, когда достаёшь сантиметр, то с удивлением обнаруживаешь, что никакого прогресса не наблюдается. Вы сталкивались с таким?
Я сталкивался, и понял, что просто толстею, без всякой пользы, из-за своей лени и прожорливости. Как я понял про жир? Просто сделал замер своей талии, и о боже, она стала больше. Поэтому, обязательные замеры, это ещё один инструмент к достижению эффекта объёмных мышц.
Как я понял про жир? Просто сделал замер своей талии, и о боже, она стала больше. Поэтому, обязательные замеры, это ещё один инструмент к достижению эффекта объёмных мышц.
А теперь разберём, почему всё-таки забиваются мышцы?
Дело в том, что при нагрузке, наши мышечные волокна сокращаются. Для этого требуется энергия, и для мускулов основным источником служит аденозин три-фосфорная кислота (АТФ). При силовой тренировке спортсмен расходует гликоген, из которого и вырабатывается АТФ.
К сожалению, побочной реакцией выработке АТФ является появление лактата (молочной кислоты). Как мы уже упоминали выше, именно она является виновником появления чувства усталости. Однако, в результате длительной эволюции, организм научился решать эту проблему. Человеку достаточно дать отдых своим мышцам в течении пары минут, как он уже может делать новый подход.
Впрочем, это ещё не все проблемы, несмотря на то, что кровь выводит молочную кислоту, для полного от неё избавления требуется примерно пол часа. А если спортсмен отдыхает всего две минуты, то в итоге уровень кислоты в мышцах повышается, а его работоспособность заметно снижается.
А если спортсмен отдыхает всего две минуты, то в итоге уровень кислоты в мышцах повышается, а его работоспособность заметно снижается.
Как правило, новички старающиеся быстрее добиться результата, в первый день настолько сильно нагружают своё тело, что на следующий день чувствуют сильную усталость. Замешана ли в этой недееспособности молочная кислота?
На самом деле, молочная кислота, как мы и говорили, выводится из организма через тридцать минут. А сильнейшая усталость вызвана микротравмами мышечных волокон. Стоит отметить, что некоторая забитость мышц не несёт никакой опасности, и обычно заканчивается после процедуры восстановления. С какого-то момента, ваши тренировки могут проходить вообще без болезненных ощущений.
Как определить, что ваши мышцы забиты? Как правило, мускулы начинают немного отекать, и внешне смотреться немного разбухшими. Это связано с тем, что организм активно устраняет повреждения, направляя к проблемным местам чрезмерный поток лимфы и тканевой жидкости. В итоге при движении человек испытывает некую скованность, по причине того, что каждое напряжение мускулов сопровождается болью.
В итоге при движении человек испытывает некую скованность, по причине того, что каждое напряжение мускулов сопровождается болью.
Прочтя эту статью, вы узнали что значит Забить мышцы, и теперь сможете верно рассчитывать свои усилия в тренировочном зале.
Мышечные зажимы: как осознать проблему и расслабиться
За работу мышц отвечает наша нервная система. Она подает сигналы в нужные участки головного и спинного мозга, и, пройдя сложный путь, химическая энергия превращается в механическую. С точки зрения анатомии зажатая мышца — это укороченная очень плотная и жесткая мышца в локальной области (мышцы лица, грудной клетки, живота).
«
Спазмированная мышца — это слабая мышца. Из-за постоянного напряжения в пораженной области нарушается кровоснабжение, человек испытывает хронические боли, возможны головокружения. По этой причине он может быть постоянно утомлен и раздражен, что значительно снижает качество жизни».
Елена Мосолова
руководитель Центра красоты и здоровья семейного курорта Alean Family Resort & Spa Riviera 4* (г. Анапа).
Анапа).
Отголоски детства
Первые мышечные зажимы рождаются в детской кроватке, когда мы получаем сигналы от внешнего мира, которые сдерживают нашу внутреннюю энергию и блокируют ее в разных участках тела. Банальные запреты на веселье, желания, детские порывы — остаются в нашем теле. И во взрослом возрасте мы часто блокируем эту энергию, так как привыкли к тому, что быть собой и делать то, что хочется, — нельзя. Тяжелые травмы и нарушение физических границ тело запоминает на всю жизнь, и здесь нужен постоянный труд над собой: работа с установками, расслабление тела с помощью дыхательных практик, визуализации и умение отстаивать границы.
«
Когда мы не можем ответить, дать сдачи, постоять за себя, в нашем теле скапливается энергия — тело готово дать отпор, но внутренне мы не можем этого сделать. И поэтому сконцентрированная порция энергии остается в любом участке тела (живот, сердце, горло, спина и др.). Этот блок остается в теле надолго, если мы говорим о каких-то тяжелых психологических травмах, Взрослея, человек может работать и самостоятельно над принятием своих эмоций, разрешением и позволением себе быть собой, ощущать весь спектр чувств. Здесь речь идет как о позитивных эмоциях, так и негативных».
Здесь речь идет как о позитивных эмоциях, так и негативных».
Инга Меликова
психолог, арт-терапевт
Внешние факторы — стресс, переохлаждение, растяжения
Помимо детства на мышцы влияет и наш образ жизни. Это может быть неподвижная сидячая работа без перерывов на физическую разгрузку (прогулка, легкая разминка), спортивные занятия, где используются силовые тренировки, переохлаждения, подъем большого веса, особенно если мышечный корсет не подготовлен для подобных нагрузок.
Важно дополнять сидячий образ жизни физической активностью: пусть это будет прогулка после рабочего дня или йога, бассейн, небольшая пробежка. Важно, чтобы активность была в удовольствие и не перегружала мышцы.
«
Мышечные зажимы — это излишнее напряжение мышц локального характера. То есть напрягаются отдельные группы мышц и остаются в этом состоянии, независимо от того, выполняют они какую-то работу или нет. Одна из причин — это проблемы, связанные с нервной регуляцией этих мышечных зон, чаще всего это возникает в результате проблем с позвоночником либо при неврологических заболеваниях. Еще одна причина носит травматических характер — либо перенапряжение, либо травма. Если причиной является нездоровое состояние позвоночника, необходимо обратиться к специалисту. Это может быть остеопат, мануальный терапевт, на крайний случай массажист. При травме и перенапряжении совет простой — больше отдыхать».
Еще одна причина носит травматических характер — либо перенапряжение, либо травма. Если причиной является нездоровое состояние позвоночника, необходимо обратиться к специалисту. Это может быть остеопат, мануальный терапевт, на крайний случай массажист. При травме и перенапряжении совет простой — больше отдыхать».
Сергей Великий
врач, мануальный терапевт, анестезиолог и реаниматолог клиники Gen87
«
Если мышечные зажимы связаны со спортом, то советую использовать миофасциальный релиз. Принцип очень прост — вам нужно воздействовать специальным оборудованием (ролом или мячиком) на фасциальные линии. Это аналогия массажа, который вы можете сделать себе сами, также иногда встречаются триггерные зоны, в которых максимально собран мышечный зажим. Они обычно прощупываются пальцами в виде шариков и сопровождаются острой болью. Если вы эту область прощупали — лучше обратиться к специалисту. Самостоятельно лечить такие зажимы я не рекомендую, чтобы себе не навредить».
Наталья Кубышева
тренер-эксперт, нутрициолог клуба единоборств и фитнеса Ludus Dome.
Рефлексы тела и психосоматика
Незаметно для головы тело накапливает любое напряжение, которое подсознание автоматически фиксирует под ярлыком «опасно». Недоброжелательные взгляды со стороны, пробки, горящие дедлайны, опоздания, бесконечные обязанности — напряжение накапливается телом в виде зажатых участков.
Мы можем осознанно направлять внимание в напряженные места и расслаблять их. Задайте себе вопросы: зачем я напрягаю живот, поднимаю плечи, почему зажато горло, а мышцы на лице напряжены. Когда сознание понимает, что напрягать мышцы не нужно (опасности нет), мышцы расслабляются и нервная система также успокаивается.
«
Многие не могут расслабиться даже ночью во время сна. В таких ситуациях я рекомендую добавить спорт (любую физическую активность) и дыхательную гимнастику. Такая практика снимает стресс, и это чуть ли не единственно действующий способ самостоятельной борьбы с мышечными зажимами. Дыхательная гимнастика расслабляет, объединяет тело и разум, приводит в порядок физическое и физиологическое состояние», — советует Наталья Кубышева.
Дыхательная гимнастика расслабляет, объединяет тело и разум, приводит в порядок физическое и физиологическое состояние», — советует Наталья Кубышева.
Способы расслабления
Для работы с зажатыми мышцами важно дать себе разрешение расслабиться. Зачастую мы не даем себе ни минуты покоя. Важно найти именно тот способ, который вас будет расслаблять и радовать, дарить внутренний покой. Это можеть быть посещение бани или хаммама в сочетании с курсом массажа или класс йоги критического выравания, самомассаж, медитация, контрастный душ. Позволяйте себе удовольствия, даже самые маленькие, это дарит ощущение счастья, умиротворения и безопасности.
«
Что касается последовательности, то баню или сауну рекомендуется посещать после тренировки и до массажа. Под влиянием тепла мышцы расслабляются, улучшается кровоснабжение, процесс восстановления поврежденных тканей ускоряется. Физиотерапию и массаж — в разные дни. Главная цель массажа — расслабить мышцу, нормализовать кровообращение и лимфоток. Из физиотерапии советую электрофорез и амплипульстерапию. Первая методика посредством электрических импульсов помогает доставлять лекарственные средства непосредственно в мышцу, способствуя ее расслаблению. А при амплипульстерапии на мышечные и нервные волокна воздействуют амплитудные пульсации модульных токов, снимая болевой синдром, активируя обменные процессы в тканях, — рекондует Елена Мосолова. — Старайтесь раз в год выезжать на отдых в курортные регионы, обладающие природными лечебными факторами, где можно не только максимально расслабиться, но и перезагрузиться, избавившись от психологических проблем».
Из физиотерапии советую электрофорез и амплипульстерапию. Первая методика посредством электрических импульсов помогает доставлять лекарственные средства непосредственно в мышцу, способствуя ее расслаблению. А при амплипульстерапии на мышечные и нервные волокна воздействуют амплитудные пульсации модульных токов, снимая болевой синдром, активируя обменные процессы в тканях, — рекондует Елена Мосолова. — Старайтесь раз в год выезжать на отдых в курортные регионы, обладающие природными лечебными факторами, где можно не только максимально расслабиться, но и перезагрузиться, избавившись от психологических проблем».
Мышечное напряжение. Мышечный спазм | Клиника Ринос
Для выполнения организмом человека работы его мышечная ткань в нормальном состоянии должна быть ровной и эластичной. В зависимости от его воли мышечная ткань может быть равнонапряженной или равнорасслабленной. Но мы постоянно встречаемся с ситуацией, когда в различных местах на теле человека могут появляться участки (или даже группы мышечных волокон и целые мышцы), в которых напряжение, независимо от желания этого человека, сохраняется и поддерживается.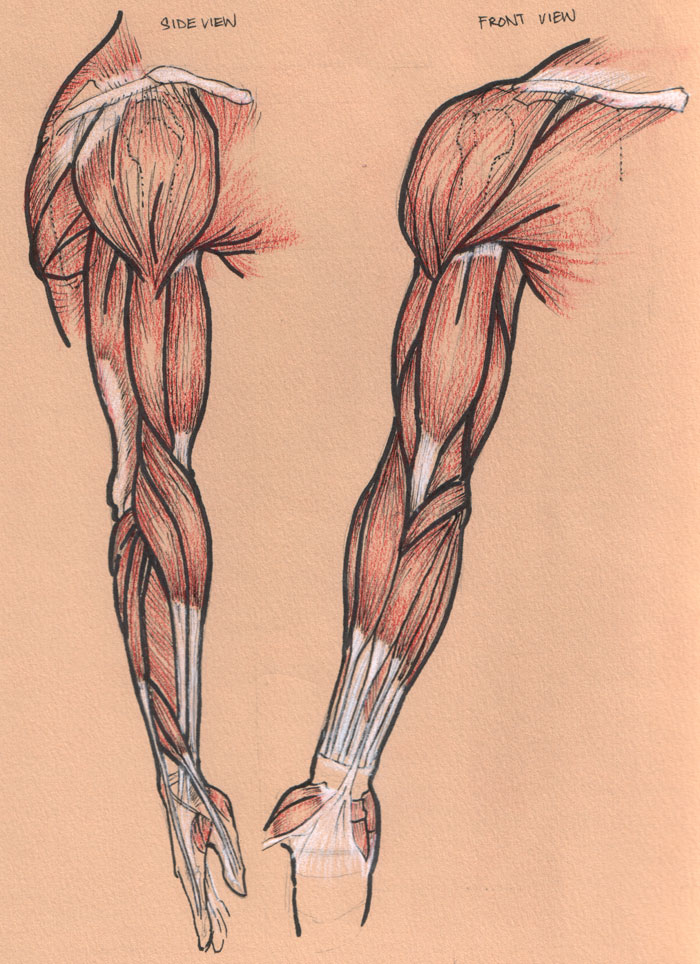 Подобные участки могут быть как большие, так и совсем маленькие, они могут осознаваться сознанием в качестве спазма, напряжения, а могут вообще им не замечаться.
Подобные участки могут быть как большие, так и совсем маленькие, они могут осознаваться сознанием в качестве спазма, напряжения, а могут вообще им не замечаться.
Какой вред от мышечных напряжений и спазмов?
- Первый ответ на этот вопрос лежит на поверхности: если мышца спазмирована, она пережимает кровеносные сосуды и нервные волокна. В результате питание и энергоинформационный обмен нарушается и в тканях самой мышцы, и в тех внутренних органах, к которым пережатыми сосудами и нервами осуществляется питание и иннервация. К примеру, в области шеи пережимается блуждающий нерв, по нему к поджелудочной железе не проходят импульсы, что вызывает нарушение иннервации органа с соответствующими ферментативными нарушениями желудочно-кишечного тракта.
- Второй негативный результат: спазмированная мышца является мышцей сокращенной, на ее поддержание в напряженном состоянии требуется АТФ — определенные энергозатраты. То есть на поддержание мышцы в состоянии напряжения расходуется собственная энергия организма, а возникшее напряжение не только не приносит пользы, но еще и вредит организму (см.
 п.1). Учитывая, что области, в которых возникло мышечное напряжение, могут быть достаточно обширными, а напряжения поддерживаться постоянно (даже во сне), энергозатраты организма на нерациональную и вредную работу могут оказаться довольно существенными.
п.1). Учитывая, что области, в которых возникло мышечное напряжение, могут быть достаточно обширными, а напряжения поддерживаться постоянно (даже во сне), энергозатраты организма на нерациональную и вредную работу могут оказаться довольно существенными.
Существует и третье негативное последствие, о котором поговорим чуть позже.
Симптомы
Обычно при осмотре врача триггерные (болевые) зоны могут быть обнаружены в мышце, выпрямляющей спину или поднимающей лопатку, в трапециевидной мышце, а также в некоторых других. При мышечном напряжении пациент может ощущать:
- боль ноющего, свербящего, давящего характера
- усиление или уменьшение почти постоянной боли
- отражение боли в области плеча, глаза, головы
- невозможность совершения в полном объеме движений рукой или поворотов головы.
Причины возникновения
Основными причинами возникновения мышечных спазмов являются:
- остеохондроз, а также его проявления, выражающиеся в виде протрузий, грыж межпозвонковых дисков
- травмы и ушибы позвоночника, при которых в ответ на боль происходит напряжение мышцы и развивается триггерный синдром
- статическое мышечное напряжение длительного характера, которое может возникать при неправильной позе человека, сидящего за столом или работающего за компьютером, при ношении сумки на одном плече (когда одно плечо становится выше, чем другое)
- эмоциональные стрессы, вызывающие повышение мышечного тонуса.

Почему происходят мышечное напряжение и спазм?
Мышечные спазмы – болезненные конвульсивные мышечные сокращения, случающиеся непроизвольно непосредственно во время или сразу же после выполнения физических упражнений.
Причина появления спазмов зависит от различных причин и полностью пока не изучена. Однако есть некоторые общие причины, которые определяют природу происхождения мышечых напряжений.
Электролиты
В вероятном появлении мышечных спазмов ключевую роль играет состояние гидратации организма человека. В спортзале можно заметить людей, потребляющих витаминные напитки во время выполнения упражнений. Они делают это не просто так.
В витаминных напитках содержится оптимально сбалансированная концентрация натрия, калия и кальция. Эти микроэлементы благотворно влияют на функционирование мышц и нервов. Если баланс указанных электролитов нарушается (что возможно, когда человек сильно потеет), могут возникнуть проблемы.
То же самое может произойти, если во время выполнения физических упражнений начать пить много воды. Многие люди делают подход и сразу пьют воду, делают следующий подход и снова пьют. При этом они уверены, что таким образом помогают своему организму.
Всем известно, что человеческое тело на три четверти состоит из воды. При интенсивных нагрузках вместе с потом выделяется натрий, который ничего не заменяет. Когда человек пьет воду, он одну выделившуюся жидкость заменяет на другую, которая не является аналогичной – в ней отсутствует ключевой минеральный компонент. Это может быть причиной того, что функционирование мышц ухудшается.
Кроме того, при занятиях в очень жаркой комнате этот процесс осложняется: человек не только больше потеет, но также и жара негативно влияет на мышцы. В результате появляется слабость и усталость.
Уровень кальция
Еще одна причина появления блоков – низкий уровень в организме кальция. Если концентрация кальция снижается, количество внутриклеточной жидкости, которая окружает мышцы и нервы, уменьшается. В результате нервные окончания подвергаются излишнему раздражению, а это, в свою очередь, приводит к появлению спазмов.
В результате нервные окончания подвергаются излишнему раздражению, а это, в свою очередь, приводит к появлению спазмов.
Мышечная усталость
После напряжения мышц наступает период релаксации, продолжающийся дольше, чем само сжатие. Но этот процесс расслабления основывается на сенсорной обратной связи, возникающей между спинным мозгом и мышцами и объединяющей сухожилия и нервно-мышечные веретена.
Если мышцы устали, они сужаются. Это увеличивает нагрузку на нервно-мышечные веретена и уменьшает на сухожилия. Если это случится одновременно, нарушается процесс правильного сжатия/расслабления мышц, что и приводит к спазму.
Большое количество углеводов
Если человек придерживается низкоуглеводной диеты, то это может отражаться на состоянии мышечной системы. Поэтому необходимо помнить, что такой рацион питания может привести к мышечному спазму и избегать перенапряжения.
Откуда берутся мышечные спазмы?
Рассмотрим такой пример: при остеохондрозе образуются наросты костной ткани (имеющие острые края) по краям межпозвонковых дисков, так называемые остеофиты. Эти наросты при неловких поворотах или резких движениях могут легко травмировать окружающие ткани и нервы. В результате возникновения боли для защиты травмированного места из мозга поступает команда напрячь окружающие мышцы. Чем боль сильнее, тем больше мышечное напряжение. Вместе с тем, чем сильнее мышечное напряжение, чем больнее. Возникает триггерный синдром.
Эти наросты при неловких поворотах или резких движениях могут легко травмировать окружающие ткани и нервы. В результате возникновения боли для защиты травмированного места из мозга поступает команда напрячь окружающие мышцы. Чем боль сильнее, тем больше мышечное напряжение. Вместе с тем, чем сильнее мышечное напряжение, чем больнее. Возникает триггерный синдром.
Из этого следует два вывода:
- чтобы смещенный позвонок поставить на место, необходимо предварительно расслабить окружающие мышцы
- мышечный спазм является реакцией на боль.
Еще один пример: произошел перелом, в ответ на боль напряглись окружающие мышцы. Кость впоследствии срослась, но на месте перелома мышечный спазм остался на всю жизнь. Он пережимает сосуды и нервы, тем самым ограничивая подвижность.
Таким образом, к первой причине образования мышечных спазмов можно отнести всевозможные травмы, при которых в ответ на боль напрягаются мышцы и происходит развитие триггерного синдрома. По этой причине образование спазмов может возникать с самого рождения из-за родовых травм. Вообще роды являются очень большим стрессом как для организма ребенка, так и для организма матери. Они могут быть очень травматичными. Спазмы шейных мышц (в особенности подзатылочных), нарушающие питание головного мозга, у большинства людей очень часто возникают и сохраняются на всю жизнь именно в результате родовых травм.
По этой причине образование спазмов может возникать с самого рождения из-за родовых травм. Вообще роды являются очень большим стрессом как для организма ребенка, так и для организма матери. Они могут быть очень травматичными. Спазмы шейных мышц (в особенности подзатылочных), нарушающие питание головного мозга, у большинства людей очень часто возникают и сохраняются на всю жизнь именно в результате родовых травм.
Второй причиной образования мышечных спазмов является продолжительное статическое мышечное напряжение, которое может возникнуть при неправильной посадке школьника за партой, человека за компьютером, а также при ношении сумки на одном и том же плече (в этом случае одно плечо становится выше другого). Если такое напряжение будет поддерживаться длительное время, возникает явление торможения, напряженное состояние для клеток становится привычным. Если специально напряженную область не расслаблять и не мобилизировать, в ней постоянно будет сохраняться напряжение.
Третьей причиной возникновения мышечных спазмов могут быть эмоциональные стрессы. Для преодоления стрессовой ситуации в момент ее возникновения организмом мобилизуются все внутренние ресурсы: повышается мышечный тонус, ускоряется сердечный ритм, определенные гормоны выбрасываются в кровь, пищеварение замедляется. Эта реакция требуется для выживания организма – обеспечения в угрожающих условиях соответствующей реакции. После преодоления угрозы организм возвращается к нормальному функционированию и расслабляется. Но при определенных обстоятельствах не происходит возврат к нормальному состоянию. Это приводит к тому, что человек как будто все время находится в состоянии стресса, для него становятся хроническими мышечные напряжения, которые характерны для стрессовой ситуации. Вместе с тем, наличие при хроническим стрессе мышечного тонуса – далеко не единственное его негативное последствие. Кроме того развиваются нарушения сердечнососудистой, пищеварительной систем (вплоть до возникновения серьезных заболеваний), человек становится раздражительным, уменьшается его работоспособность.
В каком случае необходимо обращаться к врачу?
- Если мышцы малоподвижные и ощущается боль в течение первых трех дней.
- Если в области спины или шеи мышечные спазмы сопровождаются онемением, покалыванием или слабостью, необходимо немедленно обращаться к врачу.
Как избежать рецидивов блоков, мышечных напряжений и спазмов.
Наилучшим способом предотвращения повторного спазма является поддержание мышц сильными, гибкими и адекватно подготовленными. Перед началом занятий активными физическими упражнениями не забывайте о растяжках, выполняйте упражнения для укрепления мышц. Заядлым спортсменам обязательно необходимо консультироваться с тренером, который сможет откорректировать те механизмы движений, которые необходимы для этого вида спорта.
Восстановление мышц после травмы
Эти советы будут полезны тебе, если ты залечивал травму под наблюдением врача и пришёл в зал своими ногами, осознавая все серьезность предстоящего мероприятия.
Вячеслав Ласточкин
© Vyacheslav Lastochkin
Если после перерыва твои ноги способны лишь на перемещение тела до холодильника или рука с трудом поднимает даже ложку, тебе нужно начинать с укрепления суставов и связок. Начни с работы с собственным весом, используя статические, статодинамические и динамические упражнения.
Специально для redbull.com о правильной реабилитации рассказал КМС по пауэрлифтингу, сертифицированный тренер Life Fitness Academy, выпускник Ассоциации Профессионалов Фитнеса с 7-летним стажем работы тренером Вячеслав Ласточкин.
Использование нестабильных поверхностей
© Getty Images
Статические упражнения
Эти упражнения предполагают собой напряжение мышцы без изменения её длины, то есть: статичное удержание в полуприседе, приседе, приседе с упором о стену, присед на одной ноге с упором о стену или в выпадах вперед и латеральных. Используй обычный принцип подходов и отдыха. Присев, удерживаем это положение на 40 секунд, далее — отдых до восстановления, и все по новой. Время удержания в статике зависит от тренированности. Можно доводить статику до 2 минут. Выполняй 3-5 подходов и переходи к следующему упражнению. Тренировки продолжительностью 30 минут в день вернут в ваши мышцы былую радость передвижения и поисков приключений на свою менее уязвимую часть тела.
Восстановление суставов
Выполняя упражнения с использованием нестабильных поверхностей, таких как полусферы или bosu, ты включаешь мышцы-стабилизаторы, необходимые для правильного движения сустава. Обязательным условием будет использование стабилизирующего сустав бандажа, если, конечно, ты не соскучились по медсестрам и манке по утрам.
Тренировка в зале
© Getty Images
Статодинамические упражнения
Эти упражнения предполагают выполнение динамического движения, затем удержание какой-то промежуток времени в статике положения, при котором мышцы сокращены, а потом возвращение в исходное положение. Используется обычный принцип повторов и подходов с отдыхом. По мере восстановления после травмы можно включать динамические упражнения — приседы, выпады назад, латеральные выпады, разгибания голени с небольшим весом в тренажере — продолжая включать в тренировку нестабильные поверхности. Важно в этот период избегать ударной нагрузки, а именно прыжков и бега. Не стоит открывать в себе способности гимнаста и звезды балета. Уверяю, что это негативно скажется на восстановлении.
Восстановление локтей
После курса лечебной физкультуры можно выполнять разгибания и сгибания предплечий с небольшим весом, как в блочном тренажере, так и с использованием эспандеров и резиновых лент. Попытки ходить на руках, побороть друга в армрестлинге, а также выполнять различные жимы, предполагающие поднятие большого веса, приведут к неприятным последствиям.
Тренировка в зале
© Getty Images
Крепатура и мышечные боли
Если после тренировки ты чувствуешь мышечные боли, значит ты не зря провел время или же пришёл в зал после перерыва. Эти боли являются следствием микротравм мышечных волокон. Они могут прекратиться через 2 дня, а могут через неделю.
Выполняй в это время несложные упражнения в небольших количествах. Они позволят ускорить процесс восстановление в мышцах за счёт нервной стимуляции и усиления кровотока.
Если же ты потянул мышцу на тренировке, то стоит дать ей восстановиться 2-3 дня, применяя в этот период восстановительные мази.
Как избежать травм?
Чтобы избежать травм суставов, связок, растяжений, необходимо выполнять разогревающие и растягивающие упражнения, которые повышают гибкость и подготавливают твоё тело к нагрузке. Перед тяжелыми подходами можно использовать разогревающие мази. Правда, в условиях фитнесс-клуба это, вероятно, вызовет недовольство среди любителей более изысканных ароматов. Используй фиксирующие повязки перед базовыми упражнениями для стабилизации нагружаемого сустава. К тому же, они придадут тебе более спортивный и серьезный вид.
Часть 1. Это мы — мыши-цы…
Как правильно выбрать спортивного массажиста?
Когда речь идёт о стайерах большого полёта, выигрывающих марафоны-мэйджоры, никто не сомневается в необходимости для них профессионального спортивного массажа. А какие массажные процедуры могут понадобиться спортсмену-любителю? Каким требованиям должен удовлетворять массажист, чтобы от его услуг была максимальная польза? За ответами мы обратились в ярославский центр спортивной медицины «Локомотив». На вопросы RussiaRunning Life отвечает спортивный массажист Владимир Сковердяка.
Владимир Александрович, какие проблемы, возникающие у бегуна в процессе тренировок, можно решить с помощью массажа?
Начнём с самого распространённого. В процессе бега у спортсмена «забиваются» (перегружаются, находятся в состоянии гипертонуса) мышцы ног: двуглавая, четырёхглавая, икроножные и так далее. В них накапливаются продукты распада, в частности, молочная кислота. Некоторые пренебрегают спецодеждой — теми же гетрами, которые способствуют улучшению кровообращения. Поэтому их мышцы «забиваются» ещё сильнее.
Если, скажем, у человека проблемы с техникой бега, возникает боль в голени, воспаляется надкостница, разрушаются суставы. При неправильной постановке ноги страдают не только колени, но и таз, начинает укорачиваться грушевидная мышца. Как следствие, может возникнуть «защемление» седалищного нерва. Возникает боль, мешающая атлету бежать. Если этой проблемой вовремя не займутся тренер с массажистом, для её решения придётся обращаться к врачу.
Получается, что все проблемы бегуна — от ног?
Не все, но многие. Например, если у вас короткий шаг при беге, неправильно выполняется беговое движение, то и мышца подключается неправильно. Возникает нагрузка на поясницу. Ноги — катализатор проблем для поясницы. Если она болит, значит мы слишком нагрузили ноги. В зависимости от того, какие группы мышц у спортсмена перегружены, «забиты», возникают боли в том или ином сегменте поясничного отдела позвоночника.
А если, например, при движении бегун неправильно работает руками?
Это тоже может создать проблему. Если руки напряжены, не свободны, «забиваются» мышцы верхней части тела. Ухудшается кровоснабжение головного мозга. Это напряжение сохраняется после тренировки. Человек хочет отдохнуть, но его мышцы остаются в тонусе, не могут расслабиться. Если бегун не сумеет решить проблему хорошей растяжкой, ему поможет массаж.
Многие проблемы можно решить растяжкой, но для этого она должна быть полноценной. Полчаса тренировки прошло — 15 минут уделите растяжке. Если тренировались час, посвятит ей соответственно 25-30 минут. Акцентируйте внимание на той группе мышц, которую вы сегодня тренировали. Такой же подход должен быть и к массажу. А у нас чаще всего этим пренебрегают. Относятся к массажу как к последней стадии лечения, хотя это — профилактика наших болезней.
Какие части тела бегуна в первую очередь нуждаются в массаже?
Всё зависит от программы тренировок. Спортивный массажист — по своей сути поисковик. Он находит проблему и сообщает о ней атлету и тренеру. Осмыслив полученную информацию, тренер даёт бегуну указания о том, что он должен изменить в своей технике, на чём сделать акцент при восстановлении.
В идеале после каждого сеанса массажист должен давать рекомендации по тренировочному процессу: какие мышцы прокачаны хорошо, а с какими вышла недоработка. Это и есть так называемый тренировочный массаж. Он решает проблемы, поставленные перед атлетом его тренером.
В организме человека нет ничего отдельного. Все мы перевязаны мышечными цепями. Если одна отключается, вторая становится в два раза сильнее. Если где-то идёт «перекос», он обязательно проявит себя в другом месте. Недаром говорят: если в ботинок попал камушек и если его оттуда вовремя не вынуть, то к вечеру заболит голова.
Предположим, любитель поставил перед собой задачу пробежать полумарафон или марафон. Готовясь к забегу, он периодически с кем-то советуется, но постоянного тренера у него нет. Нужен ли ему персональный массажист или достаточно обратиться за этой услугой в ближайшую поликлинику?
Будем реалистами. Тут всё зависит от финансовых возможностей бегуна и его настроя. Если он не слишком строго соблюдает режим тренировок, нет смысла уделять много внимания массажу. Но если бегун всерьёз готовится к старту, без хорошего массажиста не обойтись.
В любой поликлинике есть массажный кабинет. Пусть те, кто там работают, на меня не обижаются, но у них же там конвейер. И спортивная специализация отсутствует как таковая. Идут все подряд: от молодых мамочек до пенсионеров. Если бегун-любитель придёт туда и попросит «размять» ему ноги, ему их, конечно, разомнут. Но не более того. Будет ли этого достаточно, решать самому бегуну.
Ещё раз повторю: спортивный массажист — это поисковик. Он должен в режиме диалога с бегуном, с помощью проработки его мышц и дополнительного тестирования, найти причину проблем, возникающих в процессе тренировок, и устранить эти проблемы.
Что имеется в виду под дополнительным тестированием?
Во-первых, визуальное. Во-вторых, пальпация, то есть прощупывание. Ну, и некоторые упражнения на сопротивление. При их выполнении можно понять, какая группа мышц в данный момент создаёт дискомфорт, какая отключена, а какая находится в гипертонусе. Таким образом можно выяснить, какие мышцы сейчас нуждаются в массаже и в каком именно.
Ну, и руки, конечно, имеют значение. У спортивного массажиста пациенты не должны испытывать значительную боль, но это и не должна быть спа-процедура. Здесь нужно почувствовать состояние и качество мышцы. Где надо — «продавить», что касается глубокого массажа. Где надо — чуть-чуть «расцепить» фасции, то есть соединительные ткани. И это всё чувствуется руками. Такие приёмы, как поглаживание и постукивание, у нас очень редко используются. Основная работа идёт именно с мышцами.
В следующей публикации по теме мы поговорим о том, в каких видах массажа особенно нуждается легкоатлет зимой, обсудим преимущества и скрытые опасности массажных гаджетов.
Забиваются руки… Как с этим бороться!?
Перевод полезной статьи с сайта http://www.motoonline.com.au.
Одна из самых распространенных проблем, с которыми сталкиваются гонщики, это эффект «забитых рук» (по-английски arm pump). У этого явления много причин, чаще всего физиологических, бывают и психологические. Как с ними бороться?
«Забитые руки» — это когда мышцы ваших предплечий наполняются до максимума комбинацией крови и молочной кислоты, что вызывает резкое ухудшение моторных (двигательных) навыков, которые необходимы гонщику, чтоб справляться с контролем сцепления и переднего тормоза. Это ощущение похоже на то, что испытывает в своих ногах спринтер после стометровки. Вам кажется, что мышцы сейчас буквально загорятся. Как только мышца приходит в такое состояние, вернуть ее обратно в рабочий режим можно не сразу. Как вы понимаете, это очень опасное состояние, особенно на какой-нибудь сложной каменистой трассе, где нужен максимум контроля. Умный райдер при этом замедляет ход, другие предпочитают увеличить скорость, чтоб достичь быстрее финиша — это приводит их к падениям.
Появляется этот эффект от того, что райдер слишком жестко держится за руль руками, но что является причиной того, что он держится так за него?
Положение тела.
Неправильное положение тела — частая причина «забитых рук». Если райдер неправильно стоит на байке — присев в упор, он не позволяет ногам забирать у рук часть нагрузки. В такой позиции ваши ноги должны быть плотно прижаты к байку по всей длине, позволяя мышцам ног держать часть веса. В идеале 70 процентов веса должно удерживаться ногами, тогда вашим рукам будет проще.
Многие райдеры, не имея возможности тренироваться в течение недели, в гоночный уикенд сразу выкладываются на всю катушку в первом же круге — это также причина «забитых рук» — дайте своим мышцам время разогреться, выбирайте более спокойные траектории.
Большинство полупрофессиональных гонщиков, которые стремятся попасть в заводские команды, отчаянно тренируются на различных треках продолжительное время и не сталкиваются с эффектом «забитых рук» вплоть до дня гонки. Здесь причина в том, что возбуждение перед важной гонкой сочетается с необходимостью выложиться на все сто. Руки тут же забиваются. Как с этим бороться? Увеличьте интенсивность ваших тренировок в течение недели перед гонкой. Пусть ваш механик или, например, папа запишет время ваших самых быстрых кругов, во время последующих тренировок старайтесь достигать этой скорости и развивать еще большую — тогда гоночный день не станет для вас стрессовым. Тренируйтесь с быстрыми райдерами, это поможет вам держать адреналин на уровне гонки — организм начнет к этому привыкать и не подведет вас.
Суперкросс.
Для этого вида гонок особенно актуален эффект «забитых рук». Здесь есть лишь один совет — тренировки. Чем больше вы тренируетесь, тем больше мышцы ваших рук адаптируются к нагрузкам в суперкроссе.
Фитнес.
Многие райдеры делают ошибку, не уделяя во время физ. подготовки внимания ногам. Именно это не позволяет им удерживать ногами мотоцикл, и увеличивается нагрузка на руки. Тренируйте мышцы ног — это избавит вас от эффекта «забитых рук».
Подвеска.
Иногда эффект «забитых рук» не совсем вина райдера. У него может быть отличная техника и физическая подготовка, но если подвеска настроена неправильно — появятся «забитые руки». Нужно найти оптимальные настройки, которые позволят вашим рукам комфортно управлять мотоциклом. Часто туго затянутая вилка вызывает этот эффект, но и слишком мягкие настройки дают нагрузку на руки, которые вынуждены выполнять часть работы подвески во время приземления. Ищите оптимальную вариацию в течение тренировок ,не ленитесь взять отвертку и перенастроить подвеску, если чувствуете дискомфорт.
Питание.
Потребляйте меньше сахара, но больше нутриентов (питательных веществ). Моносахариды убыстряют производство молочной кислоты в организме, что приводит к «забитым рукам». Пейте больше воды, она очистит ваш организм от избытка этой кислоты. Особенно важна диета накануне гонки. Постарайтесь хотя бы два дня питаться правильно, не ешьте сладкого и жареного, ешьте больше злаков. Минимум два литра воды в день.
Следуйте этим простым советам, это поможет вам бороться с эффектом забитых рук.
Атеросклероз артерий нижних конечностей, лечение и диагностика причин, симптомов в Москве
Манецкий Роман Каллистратович
7 Октября 2021
Уважаемая Дарья Евгеньевна!
Позвольте выразить Вам безмерную благодарность за оказанную мне квалифицированную медицинскую помощь и лечение, ответственный подход к работе, доброжелательное отношение.
Благодаря Вашему профессионализму, компетентности и знаниям в области сосудистой…
Подробнее
Евгений Рябцев
21 Июня 2021
Огромное спасибо Дерябину Сергею Владимировичу за внимательное отношение, чуткость, а главное за проведенную операцию. После операции почувствовал себя полноценным человеком. Могу ходить и бегать!
Хочу поблагодарить персонал отделения сосудистой хирургии за внимательность и отзывчивость….
Подробнее
Бакулин Геннадий Николаевич
19 Июня 2021
Выражаю благодарность и признательность Такоеву Марату Александровичу за профессионализм и внимательное отношение. Марат Александрович в короткие сроки провел обследование, назначил и провел мне операцию. Я не москвич, поэтому очень важно, что все было выполнено за один мой приезд…
Подробнее
Медведев Василий Алексеевич
3 Мая 2021
Хочу выразить сердечную благодарность сосудистому хирургу Паршину Павлу Юрьевичу и всему коллективу центра сосудистой хирургии за профессионализм, внимание и чуткость к пациентам. У меня варикозная болезнь ног. После операции стал чувствовать себя здоровым человеком несмотря…
Подробнее
Вдовенко Ольга Александровна
13 Марта 2020
Огромная благодарность Сергей Владимировичу за его талант ! Это — счастье, что такие компетентные, умелые и талантливые, неравнодушные люди работают именно там, где они больше всего нужны.
Большое спасибо от всей моей семьи и желаю Вам дальнейших профессиональных успехов и достойного…
Подробнее
Ланцов Василий Владимирович
11 Марта 2019
Выражаю огромную благодарность Дерябину Сергею Владимировичу за чуткий и профессиональный подход к работе! Спасибо вам огромное! Вы и ваша работа дали мне практически вторую жизнь, полностью поставив меня на ноги и позволив свободно двигаться и забыть про страшные, мучительные бо…
Подробнее
Голубева Наталия Владимировна
6 Сентября 2018
Огромная благодарность медицинскому персоналу отделения вашей благородной, сложной, которым руководит Конев Алексей Васильевич, за профессионализм, внимание и чуткость к больным. Низкий поклон кардиохирургу Колмакову Эрнесту Александровичу — у него золотые руки и душа настоящего …
Подробнее
mila
22 Мая 2018
Хочу оставить свой отзыв о сосудистых врачах: Дерябин Сергей Владимирович и Титович Алексей Станиславович. Очень внимательные, добрые, приветливые и лучшие в своей сфере деятельности. Оба красавчики, особенно Дерябин! Советую! Да- да, Сергей Владимирович, ты просто шикарный специ…
Подробнее
Людмила
14 Марта 2018
Хочу оставить свой отзыв о сосудистых врачах: Дерябин Сергей Владимирович и Титович Алексей Станиславович. Очень внимательные, добрые, приветливые и лучшие в своей сфере деятельности. Оба красавчики, особенно Дерябин! Советую! Да- да, Сергей Владимирович, ты просто шикарный специ…
Подробнее
Бесстрашников Михаил Александрович
24 Января 2018
Я, Бесстрашников Михаил Александрович, хочу выразить огромную благодарность врачам отделения сосудистой хирургии Федерального научно-клинического центра, а именно благодарю: д.м.н. Чупина Андрея Валерьевича – руководителя центра сосудистой хирургии, профессора, к.м.н. Орехова Павла…
Подробнее
Причины, симптомы, диагностика и лечение
Обзор
Четыре основные коронарные артерии — это правая коронарная артерия (RCA), левая коронарная артерия (LCA), левая передняя нисходящая артерия (LAD) и левая огибающая артерия.
Что такое ишемическая болезнь сердца?
Ишемическая болезнь сердца — это сужение или закупорка коронарных артерий, обычно вызываемое накоплением жирового материала, называемого бляшками. Ишемическую болезнь сердца также называют ишемической болезнью сердца, ишемической болезнью сердца и болезнью сердца.
Где коронарные артерии? Что они делают?
Коронарные артерии — это кровеносные сосуды, которые поставляют богатую кислородом кровь в сердечную мышцу, чтобы поддерживать ее работу. Коронарные артерии находятся прямо над сердечной мышцей. У вас четыре главных коронарных артерии:
- Правая коронарная артерия.
- Левая коронарная артерия.
- Левая передняя нисходящая артерия.
- Левая огибающая артерия.
Что происходит с артериями при ишемической болезни сердца?
Ишемическая болезнь сердца вызвана атеросклерозом.Атеросклероз — это образование бляшек внутри артерий. Зубной налет состоит из холестерина, жирных веществ, продуктов жизнедеятельности, кальция и тромбообразователя фибрина. По мере того как зубной налет продолжает накапливаться на стенках артерий, они сужаются и затвердевают. Зубной налет может закупоривать или повреждать артерии, что ограничивает или останавливает приток крови к сердечной мышце. Если ваше сердце не получает достаточно крови, оно не может получать кислород и питательные вещества, необходимые для нормальной работы. Это состояние называется ишемией. Недостаточное кровоснабжение сердечной мышцы может привести к дискомфорту в груди или боли в груди (так называемой стенокардии).Это также подвергает вас риску сердечного приступа.
Как бляшки накапливаются в артериях?
Ишемическая болезнь сердца бывает у всех. Скорость, с которой он развивается, различается от человека к человеку. Обычно процесс начинается, когда вы очень молоды. До подросткового возраста на стенках кровеносных сосудов появляются полосы жира. Поскольку бляшка откладывается на внутренних стенках вашей артерии, ваше тело сопротивляется этому продолжающемуся процессу, посылая белые кровяные тельца для атаки холестерина, но это нападение вызывает еще большее воспаление.Это заставляет другие клетки в стенке артерии образовывать мягкий колпачок над бляшкой.
Этот тонкий колпачок на бляшке может сломаться (из-за артериального давления или по другим причинам). Фрагменты клеток крови, называемые тромбоцитами, прилипают к месту «травмы», вызывая образование сгустка. Сгусток еще больше сужает артерии. Иногда тромб распадается сам по себе. В других случаях сгусток блокирует кровоток по артерии, лишая сердце кислорода и вызывая сердечный приступ.
Процесс образования бляшек в коронарных артериях.
Кто заболевает ишемической болезнью сердца?
У вас повышенный риск ишемической болезни сердца, если вы:
- Имеют высокий уровень холестерина (особенно высокий уровень «плохого» холестерина ЛПНП и низкий уровень «хорошего» холестерина ЛПВП).
- У вас высокое кровяное давление.
- Семейный анамнез сердечных заболеваний.
- Болеет диабетом.
- Курильщик.
- Мужчина старше 45 лет или женщина в постменопаузе.
- Имеют избыточный вес.
- Физически неактивны.
- Чернокожие, американцы мексиканского происхождения, коренные американцы, коренные гавайцы или американцы азиатского происхождения. Повышенные риски вызваны более высокими показателями высокого кровяного давления, ожирения и диабета в этих группах населения.
Если у вас есть эти факторы риска, поговорите со своим врачом. Возможно, они захотят проверить вас на ишемическую болезнь сердца.
Симптомы и причины
Расположение симптомов сердечного приступа.
Каковы симптомы ишемической болезни сердца?
Вы можете не знать, что у вас ишемическая болезнь сердца, поскольку сначала у вас может не быть симптомов.На образование бляшек в артериях уходят годы или десятилетия. Но по мере того, как ваши артерии сужаются, вы можете заметить легкие симптомы, которые указывают на то, что ваше сердце сильнее перекачивает кровь, богатую кислородом, в ваше тело. Наиболее частыми симптомами являются боль в груди или одышка, особенно после легких физических нагрузок, таких как подъем по лестнице, но даже в состоянии покоя.
Иногда вы не узнаете, что у вас ишемическая болезнь сердца, пока у вас не случится сердечный приступ. Симптомы сердечного приступа включают:
- Дискомфорт в груди (стенокардия), описываемый как тяжесть, стеснение, давление, боль, жжение, онемение, полнота, сдавливание или тупая боль.Дискомфорт также может распространяться или ощущаться только в левом плече, руках, шее, спине или челюсти.
- Чувство усталости.
- Головокружение, дурноту.
- Тошнота.
- Слабость.
Симптомы сердечного приступа у женщин могут немного отличаться и включают:
- Дискомфорт или боль в плечах, шее, животе (животе) и / или спине.
- Чувство несварения желудка или изжоги.
- Беспокойство необъяснимого характера.
- Холодный пот.
Что делать, если у меня симптомы ишемической болезни сердца?
Поскольку симптомы ишемической болезни сердца могут быть симптомами сердечного приступа, вам необходимо немедленно обратиться за помощью. Если вы считаете, что у вас симптомы сердечного приступа, позвоните по номеру 911 .
Если сгусток крови в коронарной артерии оторвался и переместился в мозг, это может вызвать инсульт, хотя это бывает редко. Симптомы инсульта включают:
- Опустившись на одну сторону лица.Посмотрите на свою улыбку в зеркало или попросите кого-нибудь проверить вашу улыбку.
- Слабость или онемение руки.
- Затруднения при разговоре / невнятная речь.
Если вы испытываете какие-либо из этих симптомов, звоните 911. Каждая минута, которую вы проводите без лечения, увеличивает риск долгосрочного ущерба.
Диагностика и тесты
Как диагностируется ишемическая болезнь сердца?
Во-первых, если ваше состояние не является критическим (у вас сердечный приступ или инсульт), ваш кардиолог (кардиолог) спросит вас о ваших симптомах, изучит вашу историю болезни, изучит факторы риска и проведет физический осмотр.
Диагностические тесты могут включать:
- Тесты электрокардиографа (ЭКГ): этот тест регистрирует электрическую активность сердца. Может обнаруживать сердечный приступ, ишемию и проблемы с сердечным ритмом.
- Нагрузочные тесты с упражнениями: это тест на беговой дорожке, чтобы определить, насколько хорошо работает ваше сердце, когда оно работает наиболее тяжело. Может обнаруживать стенокардию и коронарную блокаду.
- Фармакологический стресс-тест: вместо использования физических упражнений для проверки вашего сердца, когда оно работает с максимальной нагрузкой, назначают лекарства, чтобы увеличить частоту сердечных сокращений и имитировать упражнения.Этот тест может обнаружить стенокардию и коронарную блокаду.
- Коронарное сканирование кальция: этот тест измеряет количество кальция в стенках коронарных артерий, которое может быть признаком атеросклероза.
- Эхокардиограмма: в этом тесте используются звуковые волны, чтобы увидеть, насколько хорошо работают структуры вашего сердца и общая функция вашего сердца.
- Анализы крови: Многие анализы крови заказываются на факторы, влияющие на артерии, такие как триглицериды, холестерин, липопротеины, С-реактивный белок, глюкоза, HbA1c (мера контроля диабета) и другие тесты.
- Катетеризация сердца: этот тест включает введение небольших трубок в кровеносные сосуды сердца для оценки функции сердца, включая наличие ишемической болезни сердца.
Другие диагностические визуализационные тесты могут включать:
- Ядерная визуализация: этот тест позволяет получить изображения сердца после введения радиоактивного индикатора.
- Компьютерная томографическая ангиограмма: использует КТ и контрастный краситель для просмотра трехмерных изображений движущегося сердца и обнаружения закупорки коронарных артерий.
Ведение и лечение
Как лечится ишемическая болезнь сердца?
Ваш лечащий врач обсудит с вами наиболее подходящий для вас план лечения. Следуйте своему плану лечения, чтобы снизить риск проблем, которые могут возникнуть в результате ишемической болезни сердца, например, сердечного приступа и инсульта.
Изменение образа жизни
Первым шагом в лечении ишемической болезни сердца является снижение факторов риска. Это предполагает внесение изменений в свой образ жизни.
- Не курите. Если вы курите или употребляете табачные изделия, бросьте. Спросите у своих медицинских работников, как бросить курить, в том числе о программах и лекарствах.
- Решайте проблемы со здоровьем , такие как высокий уровень холестерина, высокое кровяное давление и диабет.
- Придерживайтесь здоровой диеты . Поговорите со своим врачом или диетологом о том, как изменить свой рацион, чтобы снизить риск сердечных заболеваний. Хороший диетический выбор включает средиземноморскую диету и диету DASH.
- Ограничить употребление алкоголя . Ограничьте ежедневное употребление алкоголя до не более одного напитка в день для женщин и двух напитков в день для мужчин.
- Повысьте уровень активности. Упражнения помогают похудеть, улучшить физическое состояние и снять стресс. Большинство людей могут снизить риск сердечного приступа, делая 30 минут ходьбы пять раз в неделю или делая 10 000 шагов в день. Поговорите со своим врачом, прежде чем начинать какую-либо программу упражнений.
Лекарства
Ваш лечащий врач порекомендует лекарства, которые помогут вам снизить факторы риска сердечных заболеваний.Типы сердечных лекарств, которые могут быть выбраны для вас, включают:
- Лекарства для снижения уровня холестерина, например статины, секвестранты желчных кислот, ниацин и фибраты.
- Лекарства для снижения артериального давления, такие как бета-блокаторы, блокаторы кальциевых каналов, ингибиторы ангиотензинпревращающего фермента (АПФ) или блокаторы рецепторов ангиотензина II.
- Лекарства от стенокардии, такие как нитраты / нитроглицерин или ранолазин.
- Лекарства, снижающие риск образования тромбов, такие как антикоагулянты (включая аспирин) и антитромбоциты.
Если у вас диабет или ишемическая болезнь сердца, вам будут прописаны лекарства для снижения уровня сахара в крови.
Важно принимать все назначенные лекарства, в том числе от болезней сердца и всех других заболеваний. Поговорите со своим врачом, если у вас есть какие-либо вопросы или опасения по поводу того, какие лекарства принимать или как их принимать.
Процедуры и хирургия
Интервенционные процедуры — это нехирургические методы лечения, предназначенные для избавления от образования бляшек в артериях и предотвращения закупорки.Распространенными процедурами являются баллонная ангиопластика и стентирование. Эти процедуры выполняются с помощью длинной тонкой трубки, называемой катетером. Его вводят в артерию запястья или верхней части ноги через небольшой разрез и направляют к заблокированной или суженной области артерии. Баллон увеличивает диаметр артерии, чтобы восстановить приток крови к сердцу. Оставляют стент (небольшую металлическую пружинную основу), чтобы артерия оставалась открытой.
Операция по аортокоронарному шунтированию (АКШ) включает создание нового пути для кровотока при закупорке коронарных артерий.В большинстве случаев хирург удаляет кровеносные сосуды на груди, руке или ноге и создает новый путь доставки богатой кислородом крови к сердцу.
Если традиционные методы лечения не приносят успеха, ваш кардиолог может порекомендовать другие варианты лечения, такие как усиленная внешняя контрпульсация (УНКП). В этой процедуре надувные манжеты (например, манжеты для измерения кровяного давления) используются для сжатия кровеносных сосудов в нижней части тела. Это помогает улучшить приток крови к сердцу и помогает создавать естественные обходные пути (коллатеральное кровообращение) вокруг заблокированных коронарных артерий.Усиленная внешняя контрпульсация — это возможное лечение для людей с хронической стабильной стенокардией, которые не могут пройти инвазивную процедуру или операцию шунтирования и не получают облегчения от лекарств.
Коллатеральное кровообращение вокруг заблокированной коронарной артерии.
Каковы осложнения ишемической болезни сердца?
Ишемическая болезнь сердца может привести к следующим сердечным заболеваниям:
Вы можете снизить вероятность развития этих сердечных заболеваний, если будете следовать плану лечения кардиолога.
Профилактика
Можно ли предотвратить ишемическую болезнь сердца?
Вы, безусловно, можете внести изменения, которые снизят вероятность развития ишемической болезни сердца, но это состояние нельзя предотвратить на 100%. Это связано с тем, что существует два типа факторов риска: те, которые нельзя изменить (немодифицируемые), и те, которые могут быть (изменяемые).
Немодифицируемые факторы риска включают пожилой возраст, мужской пол, семейный анамнез сердечных заболеваний и генетические факторы.См. Вопрос «Кто болеет ишемической болезнью сердца» ранее в этой статье для получения дополнительной информации.
Однако есть много факторов риска, которые можно изменить. В основном это изменения в образе жизни, такие как потеря веса, если у вас избыточный вес, отказ от курения, если вы курите, поддержание артериального давления и уровня холестерина на целевых значениях и управление диабетом. См. Дополнительные примеры в разделе «Изменение образа жизни» в разделе, посвященном лечению.
Имейте в виду, что чем больше у вас факторов риска, тем выше вероятность сердечных заболеваний.К счастью, вы можете помочь себе и снизить риск заболевания, взяв под контроль свои факторы риска, которые можно изменить.
Перспективы / Прогноз
Чего мне следует ожидать, если у меня ишемическая болезнь сердца? Можно ли вылечить?
Технически ишемическая болезнь сердца неизлечима. Если вам поставили диагноз ишемическая болезнь сердца, следуйте плану лечения, назначенному вашим лечащим врачом, чтобы предотвратить ухудшение вашего состояния. Ваш план лечения может включать процедуры и операции по увеличению кровоснабжения сердца, изменение образа жизни, направленное на факторы риска, и лекарства.
Если ваша ишемическая болезнь сердца привела к сердечному приступу, ваш лечащий врач может порекомендовать программу кардиологической реабилитации, чтобы снизить риск возникновения проблем с сердцем в будущем, восстановить силы и улучшить качество вашей жизни.
Очень важно записываться на прием к врачу и получать все анализы, назначенные вашим лечащим врачом. Они необходимы для отслеживания вашего состояния, отслеживания эффективности вашего плана лечения и внесения корректировок при необходимости.
Жить с
Что такое острый коронарный синдром?
Острый коронарный синдром — это разновидность ишемической болезни сердца, которая связана с внезапной блокировкой кровоснабжения сердца.У некоторых людей симптомы появляются до того, как у них разовьется острый коронарный синдром, но у вас могут не появиться симптомы до тех пор, пока это заболевание не проявится. У некоторых людей симптомы отсутствуют. Изменения, вызванные острым коронарным синдромом, можно увидеть на электрокардиограмме (ЭКГ) и в анализах крови. Острый коронарный синдром определяется местоположением закупорки, продолжительностью блокады артерии и размером повреждения и определяется как:
- Нестабильная стенокардия: Это может быть новый симптом или может произойти, если у вас стабильная стенокардия, переходящая в нестабильную стенокардию.У вас может начаться стенокардия чаще, когда вы отдыхаете, она может быть хуже или длиться дольше. Состояние может привести к сердечному приступу. Если у вас нестабильная стенокардия, вам потребуются лекарства, например нитроглицерин, или процедура для устранения проблемы.
- Инфаркт миокарда без подъема сегмента ST (ИМбпST): Это тип сердечного приступа (ИМ), который не вызывает серьезных изменений на ЭКГ. Но анализ крови покажет, что ваша сердечная мышца повреждена.
- Инфаркт миокарда с подъемом сегмента ST (ИМпST): Этот тип сердечного приступа (ИМ) вызван внезапной блокировкой кровоснабжения сердца.
Это опасные для жизни состояния, требующие неотложной медицинской помощи.
Чем стенокардия отличается от сердечного приступа?
Стенокардия и сердечный приступ являются следствием ишемической болезни сердца. Симптомы сердечного приступа (инфаркт миокарда / ИМ) аналогичны стенокардии. Но стенокардия — это предупреждающий симптом сердечного приступа, а не сердечного приступа.
| Стенокардия | Сердечный приступ |
|---|---|
| Вызывается падением кровоснабжения сердца из-за постепенного нарастания закупорки артерий. | Вызвано внезапной недостаточностью кровоснабжения сердечной мышцы. Закупорка часто возникает из-за тромба в коронарной артерии. |
| Не вызывает необратимого повреждения сердца. | Может вызвать необратимое повреждение сердечной мышцы. |
| Симптомы длятся несколько минут и обычно прекращаются, если вы отдыхаете или принимаете лекарства. У вас могут быть боль или дискомфорт в груди, одышка, учащенное сердцебиение, учащенное сердцебиение, головокружение, тошнота, сильная слабость и потливость.Симптомы часто возникают из-за физической активности, стресса, еды или простуды. | Симптомы обычно длятся более нескольких минут и не проходят полностью после приема нитроглицерина. Симптомы включают боль или дискомфорт в груди; боль или дискомфорт в других областях верхней части тела; затрудненное дыхание или одышка; потливость или «холодный» пот; чувство сытости, как будто вы задыхаетесь или несварение желудка; тошнота или рвота; легкомысленность; крайняя слабость; беспокойство; быстрое или нерегулярное сердцебиение. |
| Скорая медицинская помощь не требуется. Позвоните своему врачу, если у вас раньше не было симптомов, или если ваши симптомы ухудшились или возникают чаще. | Неотложная медицинская помощь необходима, если симптомы длятся более 5 минут. |
Справка из клиники Кливленда
Ишемическая болезнь сердца — это сужение или закупорка коронарных артерий, обычно вызываемое накоплением жирового материала, называемого бляшками.Ишемическая болезнь сердца может привести к стенокардии и сердечному приступу. К счастью, если вы знаете факторы риска и симптомы заболевания, вас можно регулярно посещать, и ваш план лечения может быть скорректирован.
Вы можете многое сделать, чтобы предотвратить или замедлить прогрессирование ишемической болезни сердца. Работайте со своим врачом, чтобы изменить образ жизни, который поможет вам жить полноценной жизнью.
Что это такое, причины, симптомы и лечение
Обзор
Что такое сердечный приступ?
Инфаркт миокарда (обычно называемый сердечным приступом) — чрезвычайно опасное состояние, вызванное недостаточным притоком крови к сердечной мышце.Отсутствие кровотока может происходить из-за множества различных факторов, но обычно связано с закупоркой одной или нескольких сердечных артерий. Без кровотока пораженная сердечная мышца начнет умирать. Если кровоток не восстанавливается быстро, сердечный приступ может вызвать необратимое повреждение сердца и смерть.
Сердечный приступ — это угроза для жизни. Если вы подозреваете, что у вас или у кого-то из ваших близких случился сердечный приступ, не стесняйтесь звонить по номеру 911 (или по номеру телефона местной службы экстренной помощи).Время имеет решающее значение при лечении сердечного приступа, и задержка даже на несколько минут может привести к необратимому повреждению сердца или смерти.
Насколько распространены сердечные приступы?
Новые сердечные приступы ежегодно случаются примерно у 635000 человек в США. Около 300 000 человек в год страдают вторым сердечным приступом. Примерно одна из семи смертей в США вызвана ишемической болезнью сердца, в том числе сердечными приступами.
Что происходит во время сердечного приступа?
Когда случается сердечный приступ, кровоток в какой-либо части сердца останавливается или становится намного ниже нормы, в результате чего эта часть сердечной мышцы умирает.Когда часть вашего сердца не может качать кровь из-за отсутствия кровотока, это может нарушить последовательность откачки всего сердца. Это уменьшает или даже останавливает приток крови к остальным частям вашего тела, что может быть смертельно опасным, если быстро не исправить.
Симптомы и причины
Что вызывает сердечный приступ?
Подавляющее большинство сердечных приступов происходит из-за закупорки одного из кровеносных сосудов, снабжающих ваше сердце. Чаще всего это происходит из-за налета, липкого вещества, которое может накапливаться на внутренней стороне ваших артерий (подобно тому, как жир, выливаемый в кухонную раковину, может забить домашнюю сантехнику).Это накопление называется атеросклерозом.
Иногда отложения бляшек внутри коронарных (сердечных) артерий могут разорваться или разорваться, а сгусток крови может застрять в месте разрыва. Если сгусток блокирует артерию, это может лишить сердечную мышцу крови и вызвать сердечный приступ.
Сердечные приступы возможны без блокировки, но это редко и составляет около 5% всех сердечных приступов. Такой инфаркт может возникнуть по следующим причинам:
- Спазм артерии : Ваши кровеносные сосуды имеют мышечную оболочку, которая позволяет им становиться шире или уже по мере необходимости.Эти мышцы иногда могут подергиваться или спазмироваться, перекрывая приток крови к сердечной мышце.
- Редкие заболевания : Примером этого может быть любое заболевание, вызывающее необычное сужение кровеносных сосудов.
- Травма: Сюда входят разрывы или разрывы коронарных артерий.
- Обструкция, возникшая в другом месте тела : сгусток крови или воздушный пузырь (эмболия), застрявший в коронарной артерии.
- Электролитный дисбаланс : слишком много или слишком мало ключевых минералов, таких как калий, в крови может вызвать сердечный приступ.
- Расстройства пищевого поведения: Со временем расстройство пищевого поведения может вызвать повреждение сердца и в конечном итоге привести к сердечному приступу.
Кто больше всего подвержен риску сердечного приступа?
Несколько ключевых факторов влияют на ваш риск сердечного приступа. К сожалению, некоторые из этих факторов риска невозможно контролировать.
- Возраст и пол.
- Семейный анамнез сердечных заболеваний.
- Преэклампсия в анамнезе — состояние, которое может развиться во время беременности.
- Образ жизни.
- Если у вас есть определенные состояния здоровья или заболевания.
Возраст и пол
Ваш риск сердечного приступа увеличивается с возрастом, и ваш пол также влияет на то, когда ваш риск сердечного приступа начинает увеличиваться:
- Мужчины: риск сердечного приступа значительно увеличивается в возрасте 45 лет.
- Женщины: риск сердечного приступа значительно увеличивается в возрасте 50 лет или после менопаузы.
Семейная история
Если у вас есть родитель или брат или сестра с историей болезни сердца или сердечного приступа — особенно в более молодом возрасте — ваш риск еще выше.Этот риск увеличивается со следующим:
- Ваш отец или брат, которому в возрасте 55 лет или младше диагностировали болезнь сердца.
- Ваша мать или сестра, которым диагностировали болезнь сердца в возрасте 65 лет или младше.
Образ жизни
Выбор образа жизни, который вы делаете, также может повлиять на ваш риск сердечного приступа. Следующие факторы образа жизни повышают риск сердечного приступа:
- Недостаток физической активности.
- Диета с высоким содержанием натрия, сахара и жиров.
- Курение или употребление табака (включая бездымный или жевательный табак и вейпинг).
- Употребление слишком большого количества алкоголя.
- Злоупотребление наркотиками (особенно в более молодом возрасте).
Прочие болезни и состояния здоровья
Следующие состояния здоровья могут увеличить риск сердечного приступа:
- Диабет.
- Ожирение.
- Повышенное артериальное давление (гипертония).
- Повышенный холестерин (гиперлипидемия).
- Расстройства пищевого поведения (особенно у молодых людей).
Каковы симптомы сердечного приступа?
Сердечные приступы могут иметь ряд симптомов, некоторые из которых встречаются чаще, чем другие. Симптомы, которые у вас есть, также зависят от вашего пола, так как мужчины и женщины с большей вероятностью имеют разные симптомы сердечного приступа.
Общие симптомы сердечного приступа
Симптомы, наиболее часто описываемые людьми, перенесшими сердечный приступ:
- Боль в груди (стенокардия). Этот симптом может быть легким и ощущаться как дискомфорт или тяжесть, или он может быть серьезным и ощущаться как давящая боль.Он может начинаться в груди и распространяться (или распространяться) на другие области, такие как левая рука (или обе руки), плечо, шея, челюсть, спина или вниз к талии.
- Одышка или затрудненное дыхание.
- Тошнота или дискомфорт в желудке. Сердечные приступы часто можно принять за несварение желудка.
- Учащенное сердцебиение.
- Беспокойство или чувство «надвигающейся гибели».
- Потоотделение.
- Чувство головокружения, головокружения или потери сознания.
Симптомы сердечного приступа у женщин
Медицинские исследования, проведенные в последние годы, показали, что у женщин могут быть вышеуказанные симптомы, но они также имеют более высокий шанс столкнуться с симптомами, отличными от перечисленных выше.
Женщины реже описывают следующее:
- Боль в груди, особенно в центре груди.
- Дискомфорт, напоминающий несварение желудка.
Женщины чаще описывают следующее:
- Одышка, утомляемость и бессонница, начавшиеся до сердечного приступа.
- Боль в спине, плечах, шее, руках или животе.
- Тошнота и рвота.
Острый коронарный синдром — это то же самое, что и сердечный приступ?
Острый коронарный синдром — это опасное для жизни состояние, которое требует неотложной медицинской помощи и может привести к сердечному приступу.Острый коронарный синдром — это название, данное трем типам ишемической болезни сердца, связанной с внезапным разрывом бляшки внутри коронарной артерии:
- Стенокардия нестабильная.
- Инфаркт миокарда или сердечный приступ (ИМпST) с подъемом сегмента ST. *
- Инфаркт миокарда или сердечный приступ без подъема сегмента ST. *
Местоположение закупорки, время, в течение которого кровоток блокируется, и степень повреждения определяют тип острого коронарного синдрома.
* См. Описание электрокардиограммы в разделе «Диагностика и тесты» для объяснения сердечных приступов с ИМпST и без ИМпST.
Диагностика и тесты
Как диагностируются сердечные приступы?
Сердечные приступы обычно диагностируются в отделении неотложной помощи. Медицинский работник диагностирует сердечный приступ, используя следующее:
- История и симптомы : Врач спросит вас о симптомах, которые вы испытали.Если с вами был кто-то, медработник также может попросить его описать, что произошло.
- Лабораторное тестирование : Сердечный приступ вызывает обнаружение определенного химического маркера в вашей крови.
- Диагностические тесты для сердца : Сюда входят тесты, которые обнаруживают и записывают электрическую активность в вашем сердце.
- Визуализирующие тесты : Эти тесты дают медицинским работникам возможность «заглянуть» в ваше сердце. Многие из этих тестов также могут показать место блокировки кровотока, что может помочь в лечении.
Какие тесты будут проводиться для диагностики этого состояния?
Любой человек с симптомами сердечного приступа должен пройти медицинский осмотр, включая проверку пульса, уровня кислорода в крови, артериального давления и прослушивание звуков сердца и легких.
Другие тесты, используемые для диагностики сердечного приступа, включают:
- Электрокардиограмма (сокращенно ЭКГ или ЭКГ) : это один из первых тестов, проводимых, когда кто-то приходит в отделение неотложной помощи с симптомами сердечного приступа.В этом тесте используются датчики, называемые электродами, которые прикрепляются к коже груди. Электроды улавливают электрическую активность сердца и отображают ее в виде волны на дисплее или распечатке. Глядя на волну, медработники могут видеть силу и время электрического сигнала, проходящего через ваше сердце. Когда сигнал распространяется не так, как должен, форма волны меняется, что может указывать на сердечный приступ или аналогичные проблемы. ЭКГ при сердечном приступе обычно проводится непрерывно, чтобы отслеживать изменения сердечной деятельности.
Инфаркты с ИМпST и без ИМпST
Волна электрического сигнала вашего сердца разделена на части с использованием букв алфавита, начиная с P и заканчивая U. Одна конкретная часть волны, сегмент ST, показывает активность в двух нижних камерах сердца. Эти камеры — левый желудочек и правый желудочек.
Обычно сегмент ST очень плоский, но сердечный приступ, поражающий желудочки, часто приводит к тому, что сегмент ST становится намного выше, чем обычно.Медицинские работники называют этот вид сердечного приступа инфарктом миокарда с подъемом сегмента ST или ИМпST. Сердечные приступы в целом подразделяются на категории с ИМпST и без ИМпST, при этом сердечные приступы с ИМпST обычно бывают более серьезными.
- Анализы крови . Во время сердечного приступа повреждение клеток сердечной мышцы почти всегда вызывает появление химического маркера в кровотоке. Анализы крови, которые ищут этот маркер, являются одними из самых надежных методов диагностики сердечного приступа.
Определенные виды тестов могут предоставить изображения сердца или компьютерные изображения сердца. К ним относятся:
- Эхокардиограмма : В этом тесте используется ультразвук (высокочастотные звуковые волны), аналогично тому, как летучие мыши используют ультразвук, как сонар, для обнаружения препятствий. Ультразвуковые волны проходят через разные части вашего сердца и отражаются от них с разной скоростью. Эхокардиограмма может использовать эту информацию для создания картины вашего сердца изнутри и снаружи.
- Ангиограмма: Этот тест включает рентгеновский снимок после введения в кровь вещества, похожего на краситель, которое легко увидеть на рентгеновском снимке. Это позволяет врачам видеть участки с небольшим кровотоком или без него.
- Компьютерная томография сердца (КТ): В этом визуальном тесте используются рентгеновские лучи и компьютерная обработка для создания детального сканирования вашего сердца.
- МРТ сердца: В этом тесте используется мощное магнитное поле и компьютерная обработка для создания изображения вашего сердца.
- Ядерное сканирование сердца: Подобно ангиографии, в этих сканированиях используется радиоактивный краситель, вводимый в вашу кровь. Что отличает их от ангиограммы, так это то, что они используют усовершенствованные компьютерные методы, такие как сканирование с помощью компьютерной томографии (КТ) или позитронно-эмиссионной томографии (ПЭТ).
Ведение и лечение
Как лечат сердечные приступы?
Лечение сердечного приступа — это скорейшее восстановление кровотока к пораженной сердечной мышце.Это может произойти по-разному, от приема лекарств до операции. Очень вероятно, что для лечения будут использоваться несколько из следующих методов.
Дополнительный кислород
Люди, имеющие проблемы с дыханием или с низким уровнем кислорода в крови, часто получают дополнительный кислород вместе с другими видами лечения сердечного приступа. Вы можете дышать кислородом через трубку, которая находится прямо под носом, или через маску, которая надевается на нос и рот. Это увеличивает количество кислорода, циркулирующего в крови, и снижает нагрузку на сердце.
Лекарства
- Препараты против свертывания крови: Сюда входят аспирин и другие разжижающие кровь лекарства.
- Нитроглицерин : Это лекарство используется для облегчения боли в груди. Он также является мощным сосудорасширяющим средством, то есть заставляет кровеносные сосуды расширяться, что облегчает прохождение крови.
- Тромболитические (разрушающие тромбы) препараты : Эти внутривенные (IV) препараты вызывают разрушение и растворение тромбов. Эти лекарства обычно используются только в течение первых 12 часов после сердечного приступа.
- Противоаритмические препараты : Сердечные приступы часто могут вызывать нарушение нормального ритма сердцебиения, называемое аритмией. Некоторые аритмии могут быть опасными для жизни. Лекарства от аритмии могут остановить или предотвратить эти нарушения.
- Обезболивающие : Наиболее распространенным обезболивающим при лечении сердечного приступа является морфин. Это может помочь облегчить боль в груди.
Чрескожное коронарное вмешательство
Восстановление кровообращения в пораженной сердечной мышце обычно выполняется с помощью процедуры, называемой чрескожным коронарным вмешательством.Эта процедура, часто называемая сокращенно ЧКВ, использует устройство на основе катетера, вводимое в крупный кровеносный сосуд (обычно рядом с верхней частью бедра).
После того, как катетер вводится в кровеносный сосуд через небольшой разрез, врач продвигает его до закупоренной артерии на вашем сердце. Как только он достигнет места закупорки, поставщик надувает небольшой баллон на конце устройства, чтобы расширить кровеносный сосуд и устранить закупорку.
PCI является важным инструментом в восстановлении кровотока, и чем раньше это произойдет, тем больше шансов на хороший результат.Больницы используют метрику, называемую «время от двери до воздушного шара», чтобы измерить свою способность лечить сердечный приступ. Это среднее время, которое требуется пациентам для прохождения ЧКВ после того, как они впервые попали в отделение неотложной помощи.
PCI часто включает установку стента на месте закупорки. Стенты изготовлены из металлической сетки и имеют вид трубчатых каркасов. Они помогают удерживать артерию открытой, чтобы в том же месте не произошло повторной закупорки. Некоторые стенты покрыты лекарством, предотвращающим свертывание или рост ткани на самом стенте (что может вызвать другую закупорку).
Аортокоронарное шунтирование
Пациентам с серьезной закупоркой коронарных артерий может быть выполнено аортокоронарное шунтирование. Эту операцию часто называют операцией на открытом сердце, операцией шунтирования или АКШ (аббревиатура произносится так же, как «капуста»).
АКШ включает в себя взятие кровеносного сосуда из другого места тела (обычно из груди, руки или ноги) и его использование для создания обходного пути для использования крови. Это перенаправляет кровь вокруг заблокированного участка артерии (или более чем одной артерии; двойной обходной анастомоз охватывает две артерии, три — тройной и т. Д.).
Профилактика
Могу ли я предотвратить сердечный приступ?
В общем, есть много способов предотвратить сердечный приступ. Однако некоторые факторы, не зависящие от вас, особенно семейный анамнез, могут привести к сердечному приступу, несмотря на все ваши усилия. Тем не менее, снижение риска может отсрочить сердечный приступ и снизить его тяжесть, если он у вас уже есть.
Как я могу снизить риск сердечного приступа?
Хотя есть несколько факторов риска, которые вы не можете контролировать, есть много способов помочь себе и снизить риск сердечного приступа.К ним относятся:
- Запишитесь на медицинский осмотр: Найдите основного лечащего врача и посещайте его не реже одного раза в год для проверки или посещения оздоровительного центра. Ежегодный осмотр может выявить многие ранние признаки сердечных заболеваний, в том числе признаки, которые вы не чувствуете. К ним относятся ваше кровяное давление, уровень сахара в крови, уровень холестерина и многое другое.
- Изделия для прекращения курения : Включает бездымный табак и все продукты для курения.
- Делайте физические упражнения регулярно : Старайтесь уделять умеренно интенсивной физической активности от 20 до 30 минут в неделю.
- Придерживайтесь здоровой диеты: Примеры включают средиземноморскую диету или диету Dash. Подход, основанный на растительной диете, — отличная альтернатива.
- Поддерживайте здоровый вес: Ваш основной лечащий врач может посоветовать вам здоровый целевой вес и предоставить вам ресурсы и рекомендации, которые помогут вам достичь этой цели.
- Управляйте своим текущим состоянием здоровья: Это включает высокий уровень холестерина, высокое кровяное давление и диабет.
- Снизьте уровень стресса : Рассмотрите такие методы, как йога, глубокое дыхание и медитация.
- Принимайте лекарства: Не принимайте лекарства только тогда, когда вы вспомните об этом или когда вам скоро назначат прием к врачу.
- Соблюдайте все записи на прием к врачу: Регулярные посещения лечащего врача могут помочь выявить проблемы с сердцем или другие проблемы со здоровьем, о которых вы не знали. Это также может помочь решить проблемы раньше, чем позже.
Быть активным участником своего здоровья не означает, что вы должны вносить изменения в свой образ жизни в одиночку.Обратитесь за помощью к своему основному лечащему врачу и другим поставщикам медицинских услуг. Они могут предоставить вам необходимую информацию и ресурсы, а также порекомендовать вам услуги, которые могут вам пригодиться.
Если у вас уже был сердечный приступ, ваш лечащий врач порекомендует вам программу кардиологической реабилитации. Цели этой программы — снизить вероятность второго сердечного приступа. Эти программы под медицинским наблюдением предоставляют консультации и ориентированы на достижение тех же целей здорового образа жизни, которые перечислены выше.
Перспективы / Прогноз
Что я могу ожидать, если у меня такое состояние?
После сердечного приступа вы подвергаетесь более высокому риску аналогичного происшествия. Ваш лечащий врач, вероятно, порекомендует последующее наблюдение, тестирование и уход, чтобы избежать сердечных приступов в будущем. Некоторые из них включают:
- Сканирование сердца: Подобно методам, используемым для диагностики сердечного приступа, они могут оценить последствия сердечного приступа и определить, есть ли у вас необратимое повреждение сердца.Они также могут искать признаки проблем с сердцем и кровообращением, которые увеличивают вероятность сердечных приступов в будущем.
- Стресс-тест : Ваш поставщик медицинских услуг также может порекомендовать вам пройти стресс-тест. Это сердечные тесты и сканирование, которые проводятся во время тренировки. Стресс-тесты могут выявить потенциальные проблемы, которые проявляются только тогда, когда ваше сердце работает усерднее.
- Кардиологическая реабилитация : Ваш лечащий врач может порекомендовать вам пройти программу кардиологической реабилитации во время восстановления после сердечного приступа.Эти программы проходят под медицинским наблюдением и направлены на то, чтобы помочь вам улучшить общее состояние здоровья и образ жизни, что может предотвратить повторный сердечный приступ. Кардиологическая реабилитация обычно включает группу поставщиков медицинских услуг и экспертов, включая врачей, физиотерапевтов, медсестер, специалистов / тренеров по физическим упражнениям, диетологов, санитарных инструкторов, консультантов и многих других.
Как скоро после лечения мне станет лучше?
В целом симптомы сердечного приступа должны уменьшаться по мере прохождения лечения.Скорее всего, во время пребывания в больнице и в течение нескольких дней после нее у вас будут сохраняться слабость и усталость. Ваш лечащий врач посоветует вам отдых, лекарства и т. Д.
Восстановление после лечения также зависит от метода лечения. Среднее время пребывания в больнице в связи с сердечным приступом составляет от четырех до пяти дней. Как правило, предполагается, что вы будете находиться в больнице в течение следующего периода времени:
.
- Только лекарства : Пациенты, получающие лекарства, в среднем остаются в больнице примерно шесть дней.
- PCI : Восстановиться после ЧКВ проще, чем хирургическое вмешательство, потому что это менее инвазивный метод лечения сердечного приступа. Средняя продолжительность госпитализации по поводу ЧКВ составляет около четырех дней.
- АКШ : Восстановление после операции шунтирования сердца занимает больше времени, потому что это серьезная операция. Средняя продолжительность госпитализации при АКШ составляет около семи дней.
Когда я смогу вернуться к своим обычным занятиям?
Восстановление после сердечного приступа после выписки из больницы зависит от тяжести сердечного приступа, того, как скоро началось лечение, использованных методов и состояния вашего здоровья (если таковое было) до сердечного приступа.Ваш лечащий врач может объяснить, что вам нужно делать, чтобы выздороветь, и чего ожидать. В целом, большинство людей могут вернуться к работе или возобновить свою обычную деятельность в период от двух недель до трех месяцев после сердечного приступа.
Жить с
Каковы осложнения сердечного приступа?
Осложнения, связанные с сердечными приступами, включают:
- Аритмия (нарушение сердечного ритма). Варианты лечения включают прием лекарств, установку кардиостимулятора, установку имплантируемого кардиовертера-дефибриллятора и другие варианты.
- Сердечная недостаточность : Если умерло достаточное количество сердечной ткани, ваше сердце ослаблено и не может эффективно перекачивать кровь, что может привести к сердечной недостаточности.
- Проблемы с сердечным клапаном : В зависимости от области повреждения сердца могут быть затронуты сердечные клапаны. Катетерные процедуры или хирургическое вмешательство — это варианты лечения проблем с сердечным клапаном.
- Внезапная остановка сердца : Эта внезапная остановка сердца может быть вызвана аритмией.
- Депрессия и тревога : поговорите со своим врачом. Управление включает прием лекарств и консультации. Присоединение к группе поддержки может помочь.
У женщин лучше или хуже, чем у мужчин после сердечного приступа?
У молодых женщин (до менопаузы) до 45 лет результат лучше, чем у мужчин того же возраста. Ученые считают, что это связано с защитным действием эстрогена на сердце. Однако после окончания менопаузы защитные свойства эстрогена у женщин хуже, чем у мужчин.Более конкретно:
- Женщины в возрасте от 45 до 65 лет, перенесшие сердечный приступ, с большей вероятностью умрут в течение года после события по сравнению с мужчинами того же возраста.
- Вероятность смерти женщин старше 65 лет в течение нескольких недель после сердечного приступа выше, чем у мужчин старше 65 лет.
Часто задаваемые вопросы
Зачем мне звонить в службу 911, если я могу сам ехать в больницу (или меня кто-то отвезет)?
Если у вас есть симптомы сердечного приступа, лучше всего позвонить в службу 911 по нескольким причинам:
- Сотрудники службы экстренного реагирования могут провести раннее тестирование и лечение сердечного приступа по дороге в больницу.Это может ускорить общий процесс диагностики и лечения.
- Если вы приедете в больницу на машине скорой помощи, у вас обычно будет более быстрый доступ к медицинской помощи. Когда у вас сердечный приступ, важна каждая секунда.
- Сердечный приступ может привести к нерегулярной или полной остановке вашего сердца, что может привести к потере сознания. Если в это время вы находитесь в машине скорой помощи, сотрудники службы экстренного реагирования могут немедленно отреагировать и стабилизировать вас. Вам также не придется беспокоиться о том, что вы потеряете сознание за рулем и вызовете аварию, которая может иметь разрушительные последствия для вас или других.
Записка из клиники Кливленда
Заблокированная артерия требует немедленной помощи, чтобы предотвратить необратимое повреждение сердца. Вы можете подумать, что если ваши симптомы не являются интенсивными и серьезными, у вас нет сердечного приступа. Однако лучше проверить свои симптомы. Звонок в службу 911 вместо того, чтобы вести машину самостоятельно или попросить кого-то отвезти вас, может быть даже более спасительным, чем вы думаете. Сэкономленное время — это экономия сердечной мышцы, а это означает, что у вас больше шансов на хороший результат.
Что такое ишемическая болезнь сердца (ИБС)?
Ишемическая болезнь сердца также называется ИБС, ишемической болезнью сердца или атеросклеротической болезнью сердца. Это серьезное заболевание, которое возникает, когда в коронарных артериях накапливается бляшка, по которой к сердцу поступает богатая кислородом кровь.
Ваши артерии гладкие и эластичные. Но когда на их внутренних стенках накапливается налет, они становятся жесткими и узкими. Это замедляет приток крови к сердечной мышце, поэтому она не получает необходимый кислород.
Зубной налет также может отломиться, что приведет к сердечному приступу, инсульту или внезапной сердечной смерти. ИБС поражает миллионы американцев.
Каковы симптомы ишемической болезни сердца
Наиболее частым симптомом является стенокардия или боль в груди.
Люди описывают стенокардию как:
-
Болит
-
Жжение
-
Полнота
-
Тяжесть
-
Онемение
-
Ошибка
-
4 Давление
- Возраст, , особенно старше 65 лет
- Избыточный вес или ожирение
- Наличие диабета, высокого кровяного давления или высокого холестерина
- Семейный анамнез сердечных заболеваний, особенно лет. молодой возраст
- Мужчина. Мужчины имеют повышенный риск ИБС до тех пор, пока риск не сравняется примерно с 70-летним возрастом.
- Высокий стресс в вашей жизни
- Недостаток физической активности (Сначала посоветуйтесь с врачом, но вы должны делать 30 минут упражнений. большую часть дней недели.)
- Гонка. афроамериканцев имеют более высокий риск, чем другие, потому что у них, как правило, более высокое кровяное давление. Увеличение риска ожирения и диабета у некоторых азиатских и латиноамериканских людей также может повысить риск.
- Курение или вдыхание пассивного курения
- Нездоровое питание, , например, диета с высоким содержанием насыщенных жиров, трансжиров, обработанных пищевых продуктов, соли и сахара
-
Они узнают ваши симптомы, историю болезни и факторы риска.
-
Они проводят медицинский осмотр.
- Избегайте алкоголя или, по крайней мере, сократите его.
- Поддерживайте здоровый вес. (Поговорите со своим врачом о подходящем для вас весе).
- Управляйте стрессом.
- Аспирин
- Лекарства, помогающие снизить уровень холестерина (статины, ниацин, фибраты и секвестранты желчных кислот)
- Бета-блокаторы
- Блокаторы кальциевых каналов
- Ранолазин
- Нитроглицерин
- Ингибиторы АПФ
- Блокаторы рецепторов ангиотензина II (БРА)
- Эволокумаб (Репата), который снижает риск сердечного приступа и инсульта у людей с сердечно-сосудистыми заболеваниями
- Колхицин — 0.5 мг (или 0,6 мг) в день для тех, кто получает другие вторичные профилактические стратегии.
- Ангиогенез. Для этого лечения вы получите стволовые клетки и другой генетический материал через вену или прямо в поврежденную ткань сердца.Это помогает новым кровеносным сосудам расти и обходить забитые.
- Усиленная внешняя контрпульсация (УНКП). Люди, страдающие длительной стенокардией, но не получившие никакой помощи от нитратных препаратов или не подходящие для некоторых процедур, могут найти в этом облегчение. Это амбулаторная процедура — процедура, при которой вам не нужно попадать в больницу — при которой на ногах используются манжеты, которые надуваются и сдуваются, чтобы усилить кровоснабжение коронарных артерий.
- Нарушение сердечного ритма (аритмия): Ваш обычный ритм изменяется из-за повреждения сердечной мышцы или недостатка кровоснабжения.Самая распространенная форма называется мерцательной аритмией (AFib). Нерегулярное сердцебиение может привести к образованию тромбов в вашем сердце, и они могут вызвать инсульт, если они достигнут вашего мозга.
- Сердечный приступ: Ваша коронарная артерия полностью заблокирована, из-за чего часть сердечной мышцы не получает достаточного количества кислорода. Когда приток крови к сердечной мышце заблокирован, врач может назвать это острым коронарным синдромом.
- Сердечная недостаточность: Со временем ИБС может ослабить сердечную мышцу и привести к сердечной недостаточности, когда ваше сердце становится слишком слабым, чтобы снабжать организм необходимой кровью.Это может быть связано с тем, что ваше сердце не получает достаточно кислорода и питательных веществ, или потому, что оно было повреждено в результате сердечного приступа. Аритмия, частое осложнение ИБС, также может вызвать сердечную недостаточность или усугубить ее.
-
Упражнения и движения
-
Информация о здоровом образе жизни, включая питание, лекарства и другие изменения
-
Консультации по снижению стресса и улучшить свое психическое здоровье
- Боль и скованность в мышцах
- Мышца
слабость, особенно в животе (животе), плечах, плечах и бедрах - Боль и скованность в суставах
- Проблемы с дыханием
- Проблемы с глотанием
- Нерегулярный сердечный ритм, если сердечная мышца воспаляется
-
Кровь
тесты.
Это делается для выявления признаков воспаления мышц. Они тоже
проверьте наличие аномальных белков, образующихся при аутоиммунном заболевании. -
Электромиелограмма (ЭМГ). Этот тест может быть проведен, чтобы найти ненормальное электрическое
активность в пораженных мышцах. - МРТ. В этом тесте используются большие магниты и компьютер для поиска воспаления в организме.
-
Мышца
биопсия.
Крошечные кусочки ткани исследуются под микроскопом. -
Противовоспалительные препараты. Это стероидные препараты или кортикостероиды.
Они снимают воспаление в организме. Симптомы обычно проходят в течение 4-6 недель.
После этого ваш лечащий врач может снизить дозу стероидов, чтобы облегчить состояние.
эффекты. Некоторым людям может потребоваться постоянный прием стероидов для лечения болезни и
уменьшить симптомы. -
Иммунодепрессанты. Это лекарства, которые блокируют или замедляют
иммунная система вашего тела. -
Физическое
терапия.
Эта процедура включает специальные упражнения, которые помогают растянуть и
укрепить мышцы. Они могут помочь предотвратить сокращение мышц. -
Тепловая терапия
и отдыхай.
Это может помочь облегчить мышечные симптомы. - Подтяжки или другие специальные приспособления. Они помогают поддерживать мышцы и помогают при движении.
- Полимиозит вызывает раздражение и воспаление мышц. Мышцы начинают
становитесь слабыми, делая даже простые движения затруднительными. - Состояние может повлиять на глотание и дыхание.
- Хотя
полимиозит невозможно вылечить, его симптомы можно контролировать. - Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что говорит ваш поставщик
ты. - На
посетите, запишите название нового диагноза и любые новые лекарства, методы лечения или
тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер. - Знать
почему прописано новое лекарство или лечение и как они вам помогут. Также знать
каковы побочные эффекты. - Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если у вас назначена повторная встреча, запишите дату, время и цель для этого
визит. - Знайте, как вы можете связаться со своим провайдером, если у вас возникнут вопросы.
- Атриум или верхняя камера
- Желудочек или нижняя камера
- Систолическая сердечная недостаточность Это наиболее частая причина сердечной недостаточности, возникающая при слабости и увеличении сердца.Мышца левого желудочка теряет часть своей способности сокращаться или сокращаться. В свою очередь, у него может не быть мышечной силы, чтобы перекачивать необходимое организму количество насыщенной кислородом и питательными веществами крови.
- Диастолическая недостаточность Мышца становится жесткой и частично теряет способность расслабляться. В результате пораженная камера не может наполняться кровью в период покоя, который возникает между каждым ударом сердца. Часто стенки сердца утолщаются, а размер левой камеры может быть нормальным или уменьшенным.
Давление
Давление
900 при расстройстве желудка или изжоге.
Вы обычно чувствуете стенокардию в груди, но можете ощущать ее и в своей:
Симптомы у женщин часто менее выражены. Тошнота, потливость, усталость или одышка могут присоединиться к типичной боли в груди, похожей на давление.
Другие симптомы ишемической болезни сердца включают:
Что вызывает ишемическую болезнь сердца?
Эксперты считают, что ИБС начинается с повреждения или повреждения внутреннего слоя коронарной артерии. Это повреждение может случиться даже в детстве. Зубной налет может начать скапливаться вдоль стенок кровеносных сосудов, когда вы молоды, и накапливаться по мере взросления.Это скопление воспламеняет стены и повышает риск образования тромбов и сердечных приступов.
Зубной налет делает внутренние стенки кровеносных сосудов липкими. Такие вещи, как воспалительные клетки, липопротеины и кальций, прикрепляются к бляшкам, когда они проходят через ваш кровоток.
Эти материалы накапливаются вместе с холестерином. Это выталкивает стенки артерий, делая их более узкими.
Со временем в суженной коронарной артерии могут образоваться новые кровеносные сосуды, которые огибают закупорку, чтобы доставить кровь к сердечной мышце.Но если вы заставляете себя напрягаться или испытываете стресс, новые артерии могут быть не в состоянии доставить достаточно богатой кислородом крови к вашему сердцу.
В некоторых случаях, когда бляшка разрывается, сгусток крови может блокировать кровоснабжение сердечной мышцы. Это вызывает сердечный приступ.
Если кровеносный сосуд вашего мозга заблокирован, обычно сгустком, у вас может быть ишемический инсульт.
Если в вашем мозгу лопнет кровеносный сосуд, у вас может быть геморрагический инсульт. Обычно это вызвано высоким кровяным давлением.
Исследования показали, что ежедневный прием низких доз аспирина может помочь предотвратить сердечные приступы и инсульты у некоторых людей в возрасте 50 лет и старше, подверженных риску сердечных заболеваний. Поговорите со своим врачом о том, следует ли вам принимать низкие дозы аспирина.
Что повышает риск развития ишемической болезни сердца?
Существует ряд факторов, повышающих вероятность развития ишемической болезни сердца (факторы риска). Некоторые вы можете изменить, а некоторые нет. К ним относятся:
Как курение влияет на ишемическую болезнь сердца?
Курение, будь то личное или пассивное курение, повышает риск заражения CAD. Это потому, что химические вещества, содержащиеся в сигаретном дыме, могут вызвать воспаление клеток, выстилающих ваши кровеносные сосуды. Это может сделать их более узкими. Он также может загустевать кровь, что облегчает ее свертывание.
Поговорите со своим врачом о том, как бросить курить.
Как высокий уровень холестерина влияет на заболевание коронарной артерии?
Поскольку холестерин является частью жировых отложений, которые накапливаются в поврежденных частях артерий, высокий уровень холестерина может значительно ухудшить ИБС. Но не все числа холестерина одинаковы. Вы повышаете риск ИБС, если у вас высокий уровень ЛПНП или «плохого холестерина». А также, если у вас низкий уровень ЛПВП, или «хорошего холестерина».
Ваш врач может проверить ваш уровень холестерина с помощью простого анализа крови.
Что такое ишемия?
Ишемия сердца — это когда зубной налет и жировое вещество сужают внутреннюю часть артерии настолько, что не могут снабжать сердце кровью, богатой кислородом. Это может вызвать сердечные приступы с болью в груди или без нее и другими симптомами.
Чаще всего ишемия происходит во время:
Ишемическая болезнь сердца может доходить до такой степени, когда ишемия возникает даже во время отдыха. Это неотложная медицинская помощь, которая может привести к сердечному приступу. Если это случилось с вами, позвоните своему врачу или обратитесь в отделение неотложной помощи.Ишемия может произойти без предупреждения у любого человека с сердечным заболеванием, хотя чаще встречается у людей с диабетом.
Как диагностировать ишемическую болезнь сердца?
Ваш врач может определить, есть ли у вас ишемическая болезнь сердца, после:
Вы также можете пройти диагностические тесты, чтобы врач мог определить степень вашей ишемической болезни сердца и ее влияние на ваше сердце.Это поможет им выбрать для вас лучшее лечение. Эти тесты включают:
Как вы лечите болезнь коронарной артерии?
Ваше лечение может включать:
Изменение образа жизни. Если вы курите, бросьте. Это большой фактор риска для ИБС. Ваш врач также может поговорить с вами о вашей диете — меньше жира, соли и сахара, но больше овощей, фруктов, постного мяса и цельнозерновых продуктов.
Это также помогает контролировать уровень сахара в крови, если у вас диабет и вы регулярно занимаетесь спортом (но проконсультируйтесь с врачом, прежде чем начинать программу упражнений).Другие вещи, которые могут помочь, включают:
Лекарства. Если изменения образа жизни недостаточно, вам могут потребоваться лекарства. Какие лекарства вы будете принимать, зависит от вашей ситуации. Если вам поставили диагноз ишемическая болезнь сердца, вы можете принять:
Хирургические и другие процедуры. Наиболее распространенные методы лечения ишемической болезни сердца включают:
Все эти методы лечения повышают кровоснабжение сердца, но не могут вылечить ишемическую болезнь сердца.
Врачи также изучают новые способы лечения сердечных заболеваний, в том числе:
Какие осложнения ишемической болезни сердца?
Осложнения ишемической болезни сердца включают:
Каковы ваши прогнозы по поводу ишемической болезни сердца?
Лекарства от ИБС нет, но есть вещи, которые вы можете сделать, чтобы облегчить симптомы и предотвратить их ухудшение. Ваше мировоззрение во многом зависит от степени вашего заболевания и того, что вы можете сделать, чтобы с ним справиться.Довольно многое все еще находится под вашим контролем.
Важной частью восстановления после ИБС или других проблем с сердцем является кардиологическая реабилитация (реабилитация). Исследования показывают, что это может снизить вероятность смерти от сердечных заболеваний и проблем с сердцем в будущем. Вы будете работать с командой людей, которые помогут вам:
Что делать в экстренной ситуации с коронарной болезнью?
Важно знать симптомы сердечного заболевания и их причины.
Позвоните своему врачу, если вы почувствуете новые симптомы, или если те, которые вы привыкли, стали более частыми или серьезными. Позвоните в службу экстренной помощи, если у вас или у кого-то из ваших близких есть боль в груди, особенно когда это сопровождается такими вещами, как одышка, учащенное сердцебиение, головокружение, учащенное сердцебиение, тошнота или потливость.
Если вы принимаете нитроглицерин от боли в груди, позвоните по номеру 911, если вы все еще чувствуете боль после двух доз (с 5-минутными интервалами) или через 15 минут.
Сотрудники скорой помощи могут посоветовать вам жевать аспирин, чтобы предотвратить образование или увеличение тромба.
Полимиозит | Сидарс-Синай
Не то, что вы ищете?
Что такое полимиозит?
Полимиозит — это заболевание, при котором мышцы раздражаются и воспаляются. В
со временем мышцы начинают разрушаться и становиться слабыми. Состояние может повлиять на мышцы
по всему телу. Это может затруднить выполнение даже простых движений. Полимиозит — один
заболевание в группе заболеваний, называемых воспалительными миопатиями.
Что вызывает полимиозит?
Точная причина полимиозита неизвестна. Чаще всего встречается у людей в возрасте 31 года.
до 60.
Это редко встречается у людей моложе 18 лет. Эксперты считают, что полимиозит может
быть
связаны или спровоцированы вирусом или аутоиммунной реакцией. Аутоиммунная реакция
является
когда организм атакует собственные ткани.В некоторых случаях лекарство может вызвать аллергию.
реакция, которая вызывает раздражение и повреждение мышц. В большинстве случаев поставщики медицинских услуг
не могут найти точную причину заболевания.
Каковы симптомы полимиозита?
состояние влияет на мышцы по всему телу и может повлиять на способность бегать, ходить,
или
поднимать предметы.Это также может повлиять на мышцы, которые позволяют вам есть и дышать. В
Чаще всего страдают мышцы, расположенные ближе всего к центру тела.
Общие симптомы полимиозита включают:
Полимиозит может затруднить выполнение повседневных дел.Вы можете заметить проблемы с ходьбой
подниматься по лестнице, поднимать руки или вставать со стула. Как воспаление
усиливается по всему телу, боль и слабость могут затронуть лодыжки, запястья и нижнюю часть
область руки.
Потеря веса и неправильное питание могут стать проблемой, если мышечная слабость приводит к проблемам
еда и глотание.
Как диагностируется полимиозит?
процесс начинается с истории болезни и физического осмотра.Экзамен будет включать осмотр
насколько сильны ваши мышцы. Вам могут понадобиться такие тесты, как:
Как лечится полимиозит?
Лечение будет зависеть от ваших симптомов, вашего возраста и общего состояния здоровья.Так и будет
также
зависят от того, насколько тяжелое состояние. Нет известного лекарства от полимиозита, но
в
симптомы можно контролировать. Вам может потребоваться более одного вида лечения, и ваш
лечение может со временем измениться. В тяжелых случаях некоторые виды лечения не работают.
Работа
также. Лечение включает:
Обсуждение
с вашим лечащим врачом о рисках, преимуществах и возможных побочных эффектах
из
все лекарства.
Какие возможные осложнения
полимиозит?
Если
полимиозит не лечится, может привести к тяжелым осложнениям.Когда мышцы становятся
слабее, вы можете часто падать и быть ограниченными в повседневной деятельности. Если мышцы
в
поражены пищеварительный тракт и грудная стенка, могут возникнуть проблемы с дыханием
(дыхательная недостаточность), недоедание и потеря веса. Полимиозит, который лечится
но
не может управляться должным образом, может привести к тяжелой инвалидности. Это может привести к невозможности
глотать или дышать без посторонней помощи.
Можно ли предотвратить полимиозит?
Не существует известного способа предотвратить полимиозит, потому что точная причина неизвестна.В
в некоторых случаях, когда виноваты лекарства, их прекращение может предотвратить
эпизоды состояния. Не прекращайте принимать лекарства без вашего медицинского вмешательства
одобрение провайдера.
Когда мне следует позвонить своему врачу?
Если
ваши симптомы ухудшаются или вы заметили новые симптомы, позвоните своему врачу.
Если
у вас проблемы с дыханием или вы не можете нормально глотать, вам может потребоваться неотложная медицинская помощь
помощь.
Ключевые моменты о
полимиозит
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
Медицинский обозреватель: Дайан Хоровиц, доктор медицины
Медицинский обозреватель: Рита Сатер RN
Медицинский обозреватель: Раймонд Кент Терли BSN MSN RN
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?
Обращайте внимание на боль в ногах: знайте предупреждающие признаки заболевания периферических артерий
Предупреждающие признаки заболевания периферических артерий
Вы, наверное, не стали бы игнорировать боль в груди. Но вы бы избавились от дискомфорта в ногах? Многие люди не осознают, что когда речь идет о сердечно-сосудистой системе, также важно уделять внимание ногам.
«Закупорка в ноге может быть такой же опасной, как закупорка сердца», — говорит Бретт Кэрролл, доктор медицины, директор по сосудистой медицине Института сердечно-сосудистых заболеваний Медицинского центра Бет Исраэль Дьяконесса и инструктор по медицине в Гарвардской медицинской школе.
Это заболевание, известное как заболевание периферических артерий, или ЗПА, вызвано закупоркой, которая возникает, когда артерии, несущие кровь к ногам, закупориваются бляшками, той же липкой смесью кальция и холестерина, которая может привести к закупорке коронарных артерий в сердце.
Хорошая новость заключается в том, что при диагностике на ранних стадиях ЗПА часто можно контролировать с помощью изменений в образе жизни, таких как ходьба и лекарства. Более того, вы можете снизить риск развития ЗПА с помощью здоровых привычек.
Подробнее о заболевании периферических артерий
«Люди не обязательно думают, что больные ноги связаны с сердечными заболеваниями», — добавляет сосудистый хирург CVI Энди Ли, доктор медицины, инструктор по медицине в Гарвардской медицинской школе. «Но если артерии ног заблокированы, вполне вероятно, что заблокированы и коронарные артерии.При отсутствии лечения ЗПА может потенциально увеличить риск инсульта или сердечного приступа. Это также основная причина ампутации конечностей ».
Ранние симптомы
По оценкам Национального института сердца, легких и крови,
ЗПА поражает каждого 20-го человека старше 50 лет и каждого пятого человека старше 70 лет.
Хотя начальные симптомы могут быть легкими, почти каждый, у кого есть ЗПА, обнаруживает, что не может ходить так далеко или так быстро, как раньше, из-за усталых, болезненных ног.Боль в ногах, связанная с ЗПА, известна как хромота.
«Хромота отличается от других видов боли, возникающих в результате артрита, проблем с костями или мышцами», — говорит Кэрролл. «Обычно это происходит по определенной схеме, начиная с боли в икрах или бедрах при ходьбе. Она улучшается во время отдыха, а затем повторяется при возобновлении ходьбы».
Люди часто связывают этот тип легкой боли в ногах с «старением и замедлением роста», — добавляет Ли (справа). «Но хромота является признаком того, что суженные артерии могут снижать приток крови к ногам.«
Другие признаки плохого кровотока в нижних конечностях включают потерю волос на ногах и незаживающие язвы на ногах. Сообщите своему врачу, если при ходьбе вы чувствуете усталость или спазмы в икре, бедре или бедре.
Диагностика PAD
Один из способов, которым врачи диагностируют ЗПА, — это лодыжечно-плечевой индексный тест.
«Этот неинвазивный тест сравнивает два измерения артериального давления», — объясняет Кэрролл.
Одно измерение проводится на руке человека с помощью манжеты для измерения кровяного давления.Затем проводится второе измерение голеностопного сустава с помощью манжеты для измерения кровяного давления и ультразвуковых волн, чтобы услышать пульс в ступнях.
«Когда кровеносные сосуды здоровы, эти два измерения должны быть похожими», — добавляет он. «Если есть большое расхождение в измерениях и давление в лодыжке низкое, это может указывать на сужение или закупорку артерий ног».
Шаги по управлению PAD
Это может показаться нелогичным, но ходьба и упражнения являются ключом к контролю ЗПА и облегчению боли.
«Даже если вам уже поставили диагноз ЗПА, чем больше вы ходите, тем лучше становятся ваши ноги», — говорит Кэрролл. «Это улучшит кровообращение и кровоток, а также уменьшит боль»;
Недавний обзор предыдущих исследований показал, что ходьба может значительно улучшить способность ходить у пациентов с ЗПА, особенно программы ходьбы под наблюдением.
Многим пациентам может быть полезна специальная программа ходьбы. BIDMC предлагает 12-недельную программу, часто покрываемую Medicare и большинством частных страховщиков, которая состоит из интервальной ходьбы на беговой дорожке под наблюдением специально обученного физкультурника или физиотерапевта.
«Многочисленные исследования показали, что участие в программе структурированной ходьбы более выгодно, чем ходьба дома, но это может быть осуществимо не для всех пациентов», — говорит Кэрролл. «Тем, кто не может записаться на специальную программу, я рекомендую начать с получасовой прогулки несколько раз в неделю. Затем постепенно увеличивайте время или расстояние в последующие недели. Со временем боль должна начать уменьшаться, что позволит вам ходите все дальше и дольше. По мере облегчения ходьбы постепенно увеличивайте время на пятиминутные интервалы.«
Принятие решения о лечении или терапии для лечения заболевания периферических артерий может быть сложной задачей. BIDMC находится в авангарде привлечения пациентов к принятию информированных, индивидуальных решений относительно их лечения.
Знайте факторы риска
Те же факторы риска, которые могут повредить ваше сердце, могут повредить ваши ноги: диабет, высокий уровень плохого холестерина и высокое кровяное давление могут привести к развитию ЗПА.
Если вам поставили диагноз любого из этих состояний, будьте осторожны в приеме лекарств.К ним относятся статины и лекарства, снижающие уровень холестерина, которые могут помочь предотвратить закупорку и часто являются ранним шагом в лечении ЗПА.
Еще один ключ к предотвращению ПАД: не курите.
«Курение является основным фактором риска многих типов сосудистых заболеваний, особенно ЗПА», — добавляет Ли. «Мой первый совет пациентам:« Если вы курите, бросайте »».
Очистка заблокированных артерий
Если изменения образа жизни и приема лекарств недостаточно для улучшения тяжелых симптомов ЗПА, возможно, вам потребуется проконсультироваться с сосудистым хирургом.
«Тяжелую ЗПА можно лечить разными способами», — добавляет Ли. «Пациентам может быть сделана ангиопластика или ангиопластика со стентированием, минимально инвазивная процедура, при которой используется катетер для отталкивания бляшки от стенок артерий ног. В некоторых случаях могут быть вставлены стенты, чтобы артерии оставались открытыми». В зависимости от степени ЗПА и после тщательного обсуждения с нашими пациентами мы также выполняем более традиционные открытые хирургические процедуры для удаления зубного налета или обходных закупорок ».
Узнайте больше о сосудистой медицине в BIDMC.
Ходьба может быть лучшим средством лечения боли из-за закупорки артерий ног
(Reuters Health) — Дискомфорт в голенях и бедрах во время ходьбы является признаком сужения кровеносных сосудов из-за болезни сердца, но больше, а не меньше, ходьба может облегчить боль, говорят эксперты.
Этот тип боли возникает из-за перемежающейся хромоты, когда слишком мало крови достигает мышц, и обычно это признак закупорки кровеносных сосудов в ногах из-за атеросклероза, состояния, известного как заболевание периферических артерий.
Исследования показывают, что контролируемая программа упражнений может помочь и должна быть первым методом лечения, пишет группа экспертов по упражнениям и реабилитации в новой инфографике.
Если контролируемая программа недоступна, пациенты могут самостоятельно следовать схеме ходьбы-отдыха-ходьбы, которую авторы иллюстрируют в Британском журнале спортивной медицины.
«Состояние недооценивается и недостаточно лечится, несмотря на то, что оно широко распространено и связано с ограничением подвижности и повышенным риском сердечного приступа, инсульта, ампутации и смерти», — сказал соавтор Гарри Тью из Университета Нортумбрии в Ньюкасле, Великобритания.
«Общественность плохо осведомлена о заболевании периферических артерий или его основном симптоме перемежающейся хромоты», — сказал Тью Reuters Health по электронной почте. «Клинические руководства рекомендуют упражнения в качестве подхода первой линии».
Перемежающаяся хромота поражает около 4% людей старше 60 лет и является наиболее частым симптомом заболевания периферических артерий, по данным Национального института здравоохранения и медицинского обслуживания Великобритании (NICE). Это приводит к ухудшению качества жизни и увеличению риска смерти от сердечного приступа и инсульта.
Рекомендации NICE рекомендуют трехмесячную контролируемую программу упражнений для уменьшения боли, улучшения здоровья сердца, улучшения настроения, улучшения сна, поддержания здорового веса и, в конечном итоге, снижения потребности в сосудистых процедурах на ногах, таких как очистка кровеносных сосудов и установка стент.
Занятия с инструктором показали наибольшую пользу, пишут авторы, и пациенты должны чувствовать себя комфортно, спрашивая своего врача, что доступно на местном уровне.
«Существуют исследования хорошего качества, показывающие, что он может улучшить способность ходить и улучшать качество жизни», — сказал Тью.«Некоторые виды упражнений более эффективны, чем другие, поэтому полезно выделить тот из них, который принесет наибольшую пользу пациентам».
Если программа недоступна, пациенты могут заниматься самостоятельно, чередуя ходьбу в течение 3–10 минут до появления умеренной или сильной боли, отдых, пока боль не утихнет, а затем снова ходьбу в течение 3–10 минут.
Пациенты должны стремиться совершать 30-60 минут ходьбы за сеанс, согласно инфографике, и от трех до пяти занятий в неделю.По крайней мере, два дня в неделю им следует также заниматься силовыми и балансировочными упражнениями, такими как йога, танцы, тай-чи, боулинг или поднятие тяжестей в тренажерном зале.
Эксперты также рекомендуют носить удобную одежду и избегать обезвоживания. Кроме того, говорят они, выбирайте пешеходные маршруты с местами для отдыха, тренируйтесь вместе с другими и вносите разнообразие, чтобы прогулка была увлекательной. Конечно, не занимайтесь спортом, если вы плохо себя чувствуете, и обратитесь за медицинской помощью, если во время ходьбы возникает боль в груди, головокружение или недомогание.
В целом, как пишут исследователи упражнений, не бойтесь ходить с болью в ногах и постепенно увеличивайте скорость и время ходьбы. Обычно для улучшения симптомов требуется несколько недель физических упражнений.
«Для достижения значительных улучшений после того, как вы начали тренироваться или ходить, может потребоваться некоторое время, поэтому наберитесь терпения», — сказал Укачукву Абараогу из Каледонского университета Глазго в Великобритании. Абараогу, который не имел отношения к инфографике, исследует перемежающуюся хромоту и хронические заболевания.
«Делайте упражнения намеренно и старайтесь делать их по 30-60 минут в день несколько раз в неделю», — сказал он Reuters Health по электронной почте. «Но не бойтесь начинать, даже если вы не можете достичь этого вначале».
ИСТОЧНИК: bit.ly/2PspCGb Британский журнал спортивной медицины, онлайн 12 февраля 2020 г.
Признаки и симптомы сердечной недостаточности
Сердечная недостаточность — это состояние, при котором сердце не работает должным образом. Термины «сердечная недостаточность» и «застойная сердечная недостаточность (ЗСН)» не означают, что сердце на самом деле «отказало» или остановилось, но означают, что одна или несколько камер сердца «не справляются» с объемом текущей крови. через них.
Сердечная недостаточность возникает из-за множества основных заболеваний и проблем со здоровьем.
Ваше состояние может затрагивать левую, правую или обе стороны сердца. На каждой стороне по две камеры:
Любая из этих четырех камер может не справиться с объемом крови, протекающей через нее.
Два типа сердечной дисфункции могут привести к сердечной недостаточности, в том числе:
Левая сторона сердца имеет решающее значение для нормальной работы сердца и обычно там начинается сердечная недостаточность. Левое предсердие получает богатую кислородом кровь из легких и перекачивает ее в левый желудочек, самый большой и мощный насос сердца, который отвечает за снабжение кровью организма.
После того, как кровь циркулирует по телу, она возвращается в правое предсердие, а затем перемещается в правый желудочек, который закачивает ее в легкие для пополнения кислородом.Когда правая сторона теряет насосную мощность, кровь может скапливаться в венах, пытаясь вернуть кровь к сердцу.
Правожелудочковая недостаточность может возникать сама по себе, но обычно является результатом левосторонней недостаточности. Когда левый желудочек выходит из строя, жидкость возвращается в легкие. В свою очередь, давление избыточной жидкости может повредить правую сторону сердца, поскольку оно перекачивает кровь в легкие.
Сердечная недостаточность обычно является хроническим или длительным заболеванием, которое постепенно ухудшается. К тому времени, когда большинство людей замечают свои симптомы и обращаются к врачу по поводу своих симптомов, сердце постепенно начинает «отказывать» в течение длительного времени.
Это хороший повод для регулярных медицинских осмотров. Во время обычного медицинского осмотра ваш врач может обнаружить признаки сердечной недостаточности задолго до того, как вы почувствуете симптомы. Сердечная недостаточность редко возникает внезапно, за исключением случаев серьезного сердечного приступа, серьезной проблемы с сердечным клапаном или периода очень высокого кровяного давления.
.