Правильное введение инсулина- залог успешного управления сахарным диабетом!
Сахарный диабет является одним из самых распространенных заболеваний нашего времени. Все большее количество людей для компенсации углеводного обмена получают инсулинотерапию. Постоянно разрабатываются новые препараты инсулина в попытке улучшить результаты лечения. В погоне за инновациями очень часто забываются основополагающие принципы- такие как правильная техника инсулинотерапии. Но какими бы первоклассными качествами не обладал инсулин при неправильном введении препарата все они нивелируются.
Каковы же основные аспекты правильной техники инсулинотерапии?
1. Выбор правильной длины иглы
2. Выбор правильной области введения
3. Правильное чередование мест инъекций
4. Регулярная смена игл
Инсулин должен вводиться подкожно, при введении в мышцу препарат быстрее всасывается в кровь, тем самым вызывая резкое, порою необъяснимое, снижение глюкозы крови (гипогликемии). Основной причиной внутримышечного введения инсулина является использование игл длиннее 6 мм.
Основной причиной внутримышечного введения инсулина является использование игл длиннее 6 мм.
Человек может не догадываться, что вводит инсулин в мышцу. Основными признаками внутримышечных инъекций являются:
— кровотечения из места инъекции
-гематомы в месте введения иглы
-боль при выполнении инъекции.
Иглы для шприц-ручек длиной 4 мм признаны самыми безопасными для взрослых и детей, инъекции иглами данной длины являются самыми безболезненными и комфортными. Игла 4 мм должна вводиться под углом 90° к поверхности кожи, инъекция выполняется без кожной складки. Могут также использоваться иглы длиной 5 и 6 мм. При использовании игл 6 мм во избежание риска внутримышечного введения инсулина необходимо собрать кожную складку или вводить иглу под углом 45° к поверхности кожи.
Для инъекций рекомендовано использовать: области живота, передних поверхностей бедер, ягодиц.
Необходимо знать границы областей для введения инсулина и использовать всю доступную площадь поверхности кожного покрова в пределах данных зон:
Область живота — отступая 2-3 см вправо и влево от пупка (инъекции вокруг пупка недопустимы!), на 1 см ниже последних ребер, не доходя 1 см до боковой поверхности живота, на 1 см выше лобкового симфиза.
Область бедер – верхняя боковая треть обоих бедер.
Область ягодиц – верхние квадранты обеих ягодиц.
Область плеч не рекомендуется для самостоятельного введения инсулина в связи с высоким риском внутримышечных инъекций (тонкий слой подкожной жировой клетчатки в данной области).
Для правильной техники инсулинотерапии крайне важно чередование мест инъекций! Очень распространена пагубная практика введения инсулина в одно и то же место – например, вокруг пупка. Отсутствие смены мест инъекций приводит к образованию липогипертрофий — осложнения инъекционной терапии. Липогипертрофии являются разрастанием подкожной жировой клетчатки в ответ на травматизацию иглой и выглядит как опухолеподобное образование в месте, куда постоянно выполняются инъекции инсулина.
Действие инсулина при инъекции в область липогипертрофии непредсказуемо и может приводить как к гипогликемиям (очень быстрое всасывание), так и к кажущемуся отсутствию действия инсулина (инсулин не всасывается).
Итак, для того, чтобы избежать риска развития липогипертрофий необходимо использовать всю доступную для инъекций площадь поверхности кожи и постоянно чередовать места инъекций. От места предыдущей инъекции необходимо отступать не менее 1 см (ширина пальца).
Не забывайте-после введения иглы под кожу и нажатия на кнопку поршня необходимо удерживая кнопку шприц -ручки досчитать до 10 (при использовании некоторых типов шприц-ручек до 5- см. инструкцию), для того, чтобы вся набранная доза инсулина была доставлена по назначению.
Необходимо помнить, что игла меняется после каждой инъекции!
Соблюдение данных простых правил является залогом успешного применения инсулина для компенсации сахарного диабета.
Материал подготовила: заведующая диабетцентром В. В. Калугина
Как колоть инсулин шприц-ручкой при сахарном диабете
Больным сахарным диабетом, которые вынуждены делать себе инъекции инсулина самостоятельно, проще производить их с помощью специальных приспособлений – шприц-ручек. С их помощью проще рассчитывается вводимая доза препарата, укол получается менее болезненным и более точным. Чтобы регулярная процедура ввода препарата действительно стала проще, следует узнать, как правильно делать укол инсулина шприц ручкой.
С их помощью проще рассчитывается вводимая доза препарата, укол получается менее болезненным и более точным. Чтобы регулярная процедура ввода препарата действительно стала проще, следует узнать, как правильно делать укол инсулина шприц ручкой.
Какие бывают инъекторы?
С учетом кратности использования, инъекторы для проведения уколов гормона при сахарном диабете классифицируются на изделия одноразового и неоднократного использования.
Многоразовые инъекторы оснащены сменными картриджами, которые меняются по мере расхода препарата. Они состоят из колпачка, держателя резервуара с гормоном, поршневого штока, индикатора дозы и кнопки пуск, а также игл, которые приобретаются отдельно.
Инъекторы для одноразового применения утилизируются сразу после введения гормона.
Чем отличается шприц-ручка от шприца?
По сравнению со стандартными шприцами, автоматические устройства обладают рядом таких преимуществ:
- Возможность точного дозирования инсулина.
 В продаже имеются изделия, в которых минимальный порог дозы составляет 0,1 ЕД.
В продаже имеются изделия, в которых минимальный порог дозы составляет 0,1 ЕД. - Шприц имеет малый размер и не вызывает сложности при транспортировке, так как легко умещается в сумку или карман.
- Укол гормона проводится быстро и незаметно для окружающих. Современные инъекторы могут отображать сведения о дозе, времени и дате введения гормона.
- Возможность индивидуального подбора игл, длина которых составляет 4, 6 или 8 мм.
- С учётом производителя и модельного типа, гарантийный срок эксплуатации шприц-ручки составляет от 2-х до 5 лет.
Куда колоть инсулин шприц-ручкой?
Перед тем как ставить укол инсулина шприц-ручкой, следует ознакомиться с зонами введения гормона.
Для укола препарата используются такие зоны:
- Передняя поверхность бедра снаружи.
- Наружная поверхность плеча.
- Передняя брюшная стенка.
 Данная область подходит для укола гормона ультракороткого и короткого действия перед употреблением пищи, так как в области передней брюшной стенки наблюдается самое быстрое всасывание препарата.
Данная область подходит для укола гормона ультракороткого и короткого действия перед употреблением пищи, так как в области передней брюшной стенки наблюдается самое быстрое всасывание препарата. - Ягодичные мышцы. Эта зона подходит для укола препарата с продолжительным действием, так как в ягодичных мышцах происходит медленное всасывание.
При использовании гормона с продолжительным действием зону введения менять нельзя. Лучшая скорость всасывания достигается при введении препарата в подкожную жировую клетчатку. Внутримышечное или внутрикожное введение негативно отражается на скорости наступления лечебного эффекта. С подробной информацией о том, как правильно колоть инсулин шприц ручкой можно ознакомиться в аннотации к инъектору или у лечащего врача.
Как правильно вводить инсулин шприц-ручкой?
Правильная последовательность укола инсулина шприц-ручкой:
- Прибор извлекают из чехла, освобождают от колпачка и откручивают механическую часть от фиксатора картриджа.

- Поршневой шток фиксируется в установленном положении путем пальцевого нажатия на поршневую головку.
- Резервуар с гормоном фиксируется в держателе и присоединяется к механическому отделу.
- Присоединяется игла и снимается колпачок с внешней стороны.
- Взбалтывать инсулин.
- Проводится оценка проходимости иглы путем спускания 4 ЕД препарата для первой инъекции 1 ЕД перед каждым последующим использованием.
Перед выполнением очередной инъекции препарата рекомендовано выполнять замену иглы на инъекторе.
Не существует общепринятой дозировки гормона. Этот параметр индивидуален для каждого человека, в зависимости от тяжести нарушения обмена глюкозы.
При многократном использовании иглы или при нарушении техники введения препарата, могут наблюдаться побочные эффекты в виде гематомы в месте введения средства. При появлении синяка или уплотнения рекомендовано воспользоваться местными средствами с рассасывающим эффектом. В отдельных случаях могут быть назначены физиотерапевтические методы.
В отдельных случаях могут быть назначены физиотерапевтические методы.
Как продлить срок службы шприц-ручки?
Для продления срока службы инъектора, рекомендовано соблюдать такие правила:
- Температура, в которой рекомендовано хранить прибор должна составлять от +20 до +25 градусов.
- Уровень влажности в помещении не должен превышать 75%.
- Прибор важно оберегать от попадания пыли, так как пылевые частицы могут послужить причиной инфицирования организма в процессе введения инсулина.
- Шприц следует оберегать от механических повреждений.
Кроме того, рекомендовано соблюдать такие правила:
- Каждое устройство содержит специальный наконечник для иглы, который следует надевать на иглу после каждого использования инъектора.
- При использовании шприца со съёмным картриджем осуществлять его замену необходимо каждые 4 недели.
 Гормональный препарат может быть использован в течение 28 дней.
Гормональный препарат может быть использован в течение 28 дней. - Устройство необходимо хранить в специальном футляре, который поможет защитить его от воздействия влаги и пыли.
- Перед очередной инъекцией прибор необходимо протереть хлопчатобумажной тканью, удалив мелкие ворсинки, влагу и мелкие нитки.
- Устройство следует оберегать от контакта с прямыми солнечными лучами, а также от воздействия прямого источника тепла.
Зная как правильно делать инъекцию инсулина шприц ручкой, можно сохранить не только здоровье, но и жизнь. Проводить уколы самостоятельно необходимо только после консультации с лечащим врачом.
Выбор режима инсулинотерапии при сахарном диабете 2 типа | #05/05
В последние годы показания к проведению инсулинотерапии у больных сахарным диабетом (СД) 2 типа значительно расширились. По данным Британского проспективного исследования диабета (UKPDS), ежегодно 5–10% больных со впервые диагностированным СД 2 типа требуется терапия инсулином [12], а спустя 10–12 лет — уже около 80% пациентов нуждаются в постоянной инсулинотерапии. С течением времени у больных СД 2 типа ухудшается гликемический контроль, обусловленный нарастающим снижением остаточной секреции β-клеток. Периферическая чувствительность к инсулину остается относительно сохранной, что определяет необходимость выбора оптимальной терапии на каждом этапе развития заболевания [4, 6, 10]. Монотерапия пероральными сахароснижающими препаратами (ПССП) обычно эффективна в первые 5–6 лет заболевания, в дальнейшем возникает необходимость использования комбинации из двух и более препаратов с различным механизмом действия, корригирующих как дефицит инсулина, так и инсулинорезистентность. В то же время лечение с помощью диеты, физических нагрузок, приема препаратов сульфонилмочевины или метформина не оказывает существенного влияния на прогрессирующее снижение секреторной функции β-клеток. По данным UKPDS, у 40% больных к моменту постановки диагноза СД 2 типа уже имеется выраженное снижение секреторной функции β-клеток. Длительность периода от дебюта СД 2 типа до назначения постоянной инсулинотерапии зависит в первую очередь от снижения функциональной активности β-клеток и усугубления инсулинорезистентности.
С течением времени у больных СД 2 типа ухудшается гликемический контроль, обусловленный нарастающим снижением остаточной секреции β-клеток. Периферическая чувствительность к инсулину остается относительно сохранной, что определяет необходимость выбора оптимальной терапии на каждом этапе развития заболевания [4, 6, 10]. Монотерапия пероральными сахароснижающими препаратами (ПССП) обычно эффективна в первые 5–6 лет заболевания, в дальнейшем возникает необходимость использования комбинации из двух и более препаратов с различным механизмом действия, корригирующих как дефицит инсулина, так и инсулинорезистентность. В то же время лечение с помощью диеты, физических нагрузок, приема препаратов сульфонилмочевины или метформина не оказывает существенного влияния на прогрессирующее снижение секреторной функции β-клеток. По данным UKPDS, у 40% больных к моменту постановки диагноза СД 2 типа уже имеется выраженное снижение секреторной функции β-клеток. Длительность периода от дебюта СД 2 типа до назначения постоянной инсулинотерапии зависит в первую очередь от снижения функциональной активности β-клеток и усугубления инсулинорезистентности. Состояние хронической гипергликемии значительно сокращает продолжительность этого периода. У больных СД 2 типа имеется целый ряд параметров, усиливающих инсулинорезистентность: сопутствующие заболевания, применение лекарственных препаратов с отрицательным метаболическим действием, низкая физическая активность, повышение массы тела, депрессия и частые стрессы. Наряду с глюкозо- и липотоксичностью они ускоряют снижение функциональной активности β-клеток у больных СД 2 типа.
Состояние хронической гипергликемии значительно сокращает продолжительность этого периода. У больных СД 2 типа имеется целый ряд параметров, усиливающих инсулинорезистентность: сопутствующие заболевания, применение лекарственных препаратов с отрицательным метаболическим действием, низкая физическая активность, повышение массы тела, депрессия и частые стрессы. Наряду с глюкозо- и липотоксичностью они ускоряют снижение функциональной активности β-клеток у больных СД 2 типа.
При прогрессирующем снижении остаточной секреции β-клеток, неэффективности терапии ПССП назначается инсулин, препараты которого на российском рынке представлены и зарубежными, и отечественными производителями (актрапид, протофан, хумулин, биосулин и др.), как в виде монотерапии, так и в комбинации с таблетированными сахароснижающими препаратами. В инсулинотерапии, по скромным подсчетам, нуждаются около 40% больных сахарным диабетом 2 типа, однако реально получают инсулин менее 10% больных. Анализ клинической практики лечения СД 2 типа свидетельствует о позднем начале инсулинотерапии, а также о неудовлетворительной метаболической компенсации диабета, даже на фоне инсулинотерапии (низкие дозы инсулина). Это может случиться либо по вине врача — из-за опасения прибавки веса и развития гипогликемии, либо из-за негативного отношения пациента к данному виду терапии — при отсутствии регулярного самоконтроля гликемии. Обычно инсулинотерапию назначают больным, имеющим длительное, более 10–15 лет, течение сахарного диабета и выраженные сосудистые осложнения.
Это может случиться либо по вине врача — из-за опасения прибавки веса и развития гипогликемии, либо из-за негативного отношения пациента к данному виду терапии — при отсутствии регулярного самоконтроля гликемии. Обычно инсулинотерапию назначают больным, имеющим длительное, более 10–15 лет, течение сахарного диабета и выраженные сосудистые осложнения.
Основным преимуществом инсулинотерапии как метода лечения СД 2 типа является воздействие на основные патофизиологические дефекты, присущие этому заболеванию [6, 8, 10]. В первую очередь это касается компенсации недостатка эндогенной секреции инсулина на фоне прогрессирующего снижения функции β-клеток.
Показания к инсулинотерапии у больных СД 2 типа
- Признаки дефицита инсулина (кетоз, потеря массы тела).
- Острые осложнения СД.
- Впервые выявленный СД с высокими показателями гликемии натощак и в течение дня, без учета возраста, предполагаемой продолжительности заболевания, массы тела.

- Острые макроваскулярные заболевания, необходимость хирургического лечения, тяжелые инфекции и обострение хронических заболеваний.
- Впервые выявленный СД 2 типа при наличии противопоказаний к применению пероральных сахароснижающих препаратов (нарушение функции печени, почек, аллергические реакции, гематологические заболевания).
- Тяжелые нарушения функции печени и почек.
- Беременность и лактация.
- Отсутствие удовлетворительного гликемического контроля при терапии максимальными дозами ПССП в допустимых комбинациях наряду с адекватными физическими нагрузками.
В последнее время врачи осознали необходимость проведения инсулинотерапии для ликвидации глюкозотоксичности и восстановления секреторной функции β-клеток при умеренной гипергликемии. На первых этапах заболевания дисфункция β-клеток носит обратимый характер и эндогенная секреция инсулина восстанавливается при снижении гликемии. Ранняя инсулинотерапия у больных СД 2 типа хотя и не является традиционной, но представляется одним из возможных вариантов медикаментозного лечения при плохом метаболическом контроле на этапе диетотерапии и физических нагрузок, минуя этап ПССП. Данный вариант наиболее оправдан у пациентов, которые предпочитают терапию инсулином использованию других сахароснижающих препаратов, пациентам с дефицитом массы тела, а также при вероятности латентного аутоиммунного диабета взрослых (LADA).
Данный вариант наиболее оправдан у пациентов, которые предпочитают терапию инсулином использованию других сахароснижающих препаратов, пациентам с дефицитом массы тела, а также при вероятности латентного аутоиммунного диабета взрослых (LADA).
Успешное снижение гепатической продукции глюкозы при СД 2 типа требует ингибирования двух процессов: глюконеогенеза и гликогенолиза. Поскольку введение инсулина способно снизить глюконеогенез и гликогенолиз в печени и улучшить периферическую чувствительность к инсулину, появляется возможность оптимальной коррекции основных патогенетических механизмов СД 2 типа. Положительными эффектами инсулинотерапии больных сахарным диабетом 2 типа являются:
- снижение тощаковой и постпрандиальной гипергликемии;
- снижение глюконеогенеза и продукции глюкозы печенью;
- усиление секреции инсулина в ответ на прием пищи или стимуляцию глюкозой;
- подавление липолиза в постпрандиальном периоде;
- подавление секреции глюкагона после приема пищи;
- стимуляция антиатерогенных изменений в профиле липидов и липопротеинов;
- снижение неспецифического гликирования белков и липопротеинов;
- улучшение аэробного и анаэробного гликолиза.

Лечение больных СД 2 типа в первую очередь направлено на достижение и длительное поддержание целевых уровней HbA1c, гликемии как натощак, так и после приема пищи, что приводит к снижению риска развития и прогрессирования сосудистых осложнений.
До начала инсулинотерапии СД 2 типа необходимо обучить больных методам самоконтроля, пересмотреть принципы диетотерапии, проинформировать пациентов о возможности развития гипогликемии и методах ее купирования [1, 4, 15]. Терапия инсулином, в зависимости от показаний, может назначаться больным СД 2 типа как на короткий, так и на длительный период времени. Кратковременная инсулинотерапия обычно используется при острых макрососудистых заболеваниях (инфаркт миокарда, инсульт, АКШ), операциях, инфекциях, обострении хронических заболеваний в связи с резким повышением потребности в инсулине в эти периоды, как правило, возникающей при отмене таблетированных сахароснижающих препаратов [7, 9, 15]. В острых ситуациях применение инсулина быстро устраняет симптомы гипергликемии и неблагоприятные последствия глюкозотоксичности.
В настоящее время отсутствуют четкие рекомендации относительно выбора начальной дозы инсулина. В основном подбор производится на основании оценки клинического состояния, с учетом суточного профиля глюкозы, массы тела больного. Потребность в инсулине зависит от инсулинсекреторной способности β-клеток, сниженной на фоне глюкозотоксичности, степени инсулинорезистентности. Пациентам с СД 2 типа и ожирением, имеющим инсулинорезистентность различной степени выраженности, для достижения метаболического контроля может потребоваться 1 и более ЕД инсулина на 1 кг массы тела в сутки. Наиболее часто назначается болюсная инсулинотерапия, когда инсулин короткого действия (или аналог человеческого инсулина) применяется несколько раз в день, возможна комбинация инсулина короткого и промежуточного действия (перед сном или два раза в день) или аналога пролонгированного инсулина (перед сном). Количество инъекций и суточная доза инсулина зависят от уровня гликемии, пищевого режима и общего состояния больного.
Временная долгосрочная инсулинотерапия (2–3 мес) назначается в следующих ситуациях [9, 13]:
- при наличии временных противопоказаний к приему пероральных сахароснижающих препаратов;
- во время длительных воспалительных заболеваний;
- при глюкозотоксичности и необходимости восстановления секреторной функции β-клеток.
В таких случаях назначаются инсулин короткого действия (2–3 раза) и пролонгированный инсулин перед сном или два раза в день под контролем гликемии, а ПССП обычно отменяются.
После устранения глюкозотоксичности, при стойкой нормализации показателей гликемии, снижении уровня HbA1c, положительной динамике в общем, соматическом статусе больного и сохранной эндогенной секреции инсулина на фоне временной инсулинотерапии, под контролем гликемии постепенно назначаются ПССП, а суточная доза инсулина медленно уменьшается. Другим вариантом является комбинированная терапия инсулином и ПССП.
При сниженной эндогенной секреции инсулина назначается монотерапия инсулином.
В лечении СД 2 типа существуют несколько вариантов терапии, как комбинированной с таблетированными препаратами, так и монотерапии инсулином. Выбор, соответственно, делается на основании клинического опыта врача, с учетом особенностей соматического статуса пациента, сопутствующих заболеваний и их медикаментозной терапии. Чаще всего при СД 2 типа применяется комбинированная терапия инсулином и таблетированными сахароснижающими препаратами, когда пероральная монотерапия не позволяет добиться адекватного контроля гликемии. Вариантами комбинированной терапии являются следующие сочетания: производные сульфонилмочевины и инсулин, меглитиниды и инсулин, бигуаниды и инсулин, тиазолидиндионы и инсулин [2, 11, 14].
К преимуществам комбинированной терапии относится лучшая мотивация пациента, быстрое устранение глюкозотоксичности, улучшение чувствительности периферических тканей к инсулину и повышение эндогенной секреции инсулина.
Положительным эффектом комбинированной терапии СД является не только достижение контроля гликемии, но и снижение суточной дозы таблетированных препаратов, возможность использования небольших доз инсулина и, соответственно, меньшая прибавка в весе [7]. Режим инсулинотерапии при комбинированном лечении может включать, в дополнение к прежней, пероральной терапии, одну инъекцию инсулина промежуточного действия перед сном, эффективно подавляющую избыточную продукцию глюкозы печенью и нормализующую гликемию натощак. По нашим, а также литературным данным, средняя потребность в инсулине при комбинированной терапии составляет 0,2–0,5 ЕД/кг массы тела у больных с нормальным весом и достигает 1 ЕД/кг массы тела и более — при избыточном весе. Необходимо соблюдать определенные этапы в проведении инсулинотерапии у больных СД 2 типа [8]. На первом этапе назначается стартовая доза в виде однократной инъекции инсулина промежуточного действия 0,2–0,3 ЕД/кг массы тела (у пожилых 0,15 ЕД/кг массы тела), в среднем 8–12 МЕ перед сном, при необходимости возможно введение инсулина перед завтраком. Следующим этапом является титрация дозы инсулина, проводимая каждые 3–4 дня, для достижения индивидуальных параметров метаболического контроля. Рекомендуется при гликемии натощак более 10,0 ммоль/л увеличить дозу на 6–8 МЕ инсулина, при гликемии более 8,0 ммоль/л — на 4–6 МЕ, а при гликемии более 6,5 ммоль/л — на 2 МЕ. Продолжительность периода титрования обычно составляет 6–12 нед, в это время регулярно оценивается динамика веса, при отрицательной динамике уменьшается калорийность рациона и, по возможности, увеличиваются физические нагрузки. Если однократное введение инсулина не обеспечивает адекватного гликемического контроля, можно рекомендовать двукратное введение пролонгированного инсулина или готовые смеси инсулинов в режиме двух- или трехкратного введения [14]. На следующем этапе определяется тактика дальнейшего лечения, отмена инсулинотерапии и монотерапия ПССП или продолжение комбинированной терапии. При неудовлетворительном метаболическом контроле, увеличении суточной дозы инсулина более 30–40 ЕД показана монотерапия инсулином.
Следующим этапом является титрация дозы инсулина, проводимая каждые 3–4 дня, для достижения индивидуальных параметров метаболического контроля. Рекомендуется при гликемии натощак более 10,0 ммоль/л увеличить дозу на 6–8 МЕ инсулина, при гликемии более 8,0 ммоль/л — на 4–6 МЕ, а при гликемии более 6,5 ммоль/л — на 2 МЕ. Продолжительность периода титрования обычно составляет 6–12 нед, в это время регулярно оценивается динамика веса, при отрицательной динамике уменьшается калорийность рациона и, по возможности, увеличиваются физические нагрузки. Если однократное введение инсулина не обеспечивает адекватного гликемического контроля, можно рекомендовать двукратное введение пролонгированного инсулина или готовые смеси инсулинов в режиме двух- или трехкратного введения [14]. На следующем этапе определяется тактика дальнейшего лечения, отмена инсулинотерапии и монотерапия ПССП или продолжение комбинированной терапии. При неудовлетворительном метаболическом контроле, увеличении суточной дозы инсулина более 30–40 ЕД показана монотерапия инсулином.
Монотерапия инсулином у больных СД 2 типа проводится как в режиме традиционной инсулинотерапии, так и интенсифицированной инсулинотерапии (базис-болюсной). Значительный прогресс диабетологии связан с широким арсеналом различных видов инсулина, и практикующие врачи имеют возможность выбирать лечение, идя навстречу потребностям и возможностям пациента. В лечении СД 2 типа применимы любые режимы инсулинотерапии, позволяющие успешно контролировать гипергликемию и избежать нежелательной гипогликемии.
Возможные варианты режимов инсулинотерапии
- Одна инъекция инсулина промежуточного действия или аналога инсулинового пролонгированного действия перед сном или перед завтраком; готовая смесь инсулина в пропорции 30 : 70 в режиме одной инъекции (перед завтраком или перед ужином) или 2–3 инъекций (перед завтраком и перед ужином, или перед завтраком, перед обедом и перед ужином).
- Комбинация инсулина промежуточного (в 1–2 инъекции) или аналогов пролонгированного действия и инсулина короткого либо аналогов сверхкороткого действия, вводимых перед основными приемами пищи.

Наиболее важная составляющая инсулинотерапии — это применение адекватных доз инсулина, обеспечивающих достижение и длительное поддержание целевых уровней гликемии, а не выбор того или иного варианта режима терапии.
Преимуществом инсулина по сравнению с ПССП является то, что ранняя инсулинотерапия у больных СД 2 типа лучше сохраняет эндогенную секрецию инсулина и обеспечивает более полный метаболический контроль (таблица).
Самым эффективным прандиальным регулятором является инсулин короткого действия. Подкожное введение препаратов инсулина короткого действия перед приемом пищи позволяет предупредить резкий подъем уровня глюкозы после еды.
Значительное снижение эндогенной секреции инсулина на протяжении СД 2 типа при неэффективности других, раннее применяемых режимов инсулинотерапии, требует необходимости базис-болюсной инсулинотерапии. Режим интенсивной инсулинотерапии возможен только у пациентов с сохранным интеллектом, без выраженных когнитивных нарушений, после соответствующего обучения и при условии регулярного мониторирования гликемии в течение суток, в том числе обязательного мониторирования в 3 ч ночи [14]. Интенсифицированная инсулинотерапия не показана больным, перенесшим инфаркт миокарда, острое нарушение мозгового кровообращения, а также лицам с нестабильной формой стенокардии [7, 9].
Интенсифицированная инсулинотерапия не показана больным, перенесшим инфаркт миокарда, острое нарушение мозгового кровообращения, а также лицам с нестабильной формой стенокардии [7, 9].
Выше мы уже упоминали о пересмотре показаний к инсулинотерапии при СД 2 типа, точнее говоря, о необходимости их расширения. Как правило, необходимость в инсулинотерапии прямо пропорциональна длительности диабета; по некоторым данным, через 10–12 лет после дебюта заболевания в подобном лечении нуждаются почти 80% больных. Многие пациенты, нуждающиеся в инсулинотерапии, но не являющиеся кандидатами на проведение интенсивной инсулинотерапии, могут достичь хорошей компенсации благодаря двухразовой базис-болюсной схеме.
В подобных случаях следует отдавать предпочтение готовой смеси инсулина в пропорции 30 : 70. Использование подобной готовой смеси инсулина обеспечивает рациональную и «физиологическую» пропорцию инсулина короткого действия (1 : 3) и средней продолжительности действия (2 : 3), которая покрывает потребность как в «болюсном», так и «базисном» инсулине у больных СД 2 типа.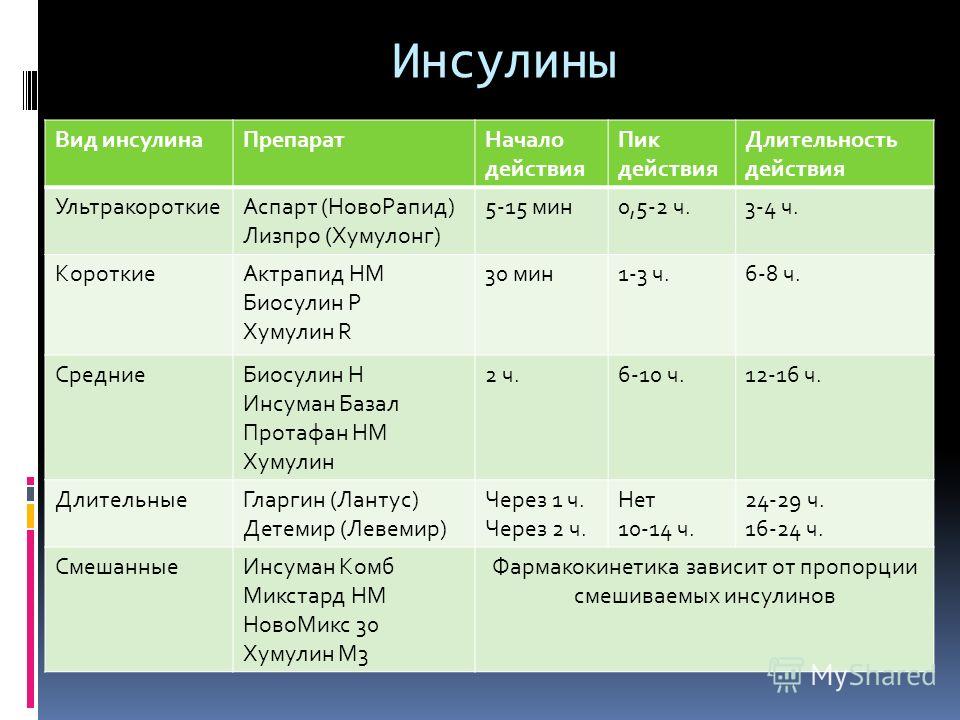
Использование готовой смеси в пропорции 30 : 70, вводимой с помощью щприц-ручки, представляется рациональным, особенно для пожилых пациентов с СД 2 типа. Такой инсулин обладает преимуществом перед базисным инсулином, так как лечения только базальным инсулином, при отсутствии короткого, недостаточно для эффективного контроля гликемии после приема пищи. Терапия готовыми смесями в пропорции 30 : 70 начинается с суточной дозы 0,4–0,6 ЕД/кг массы тела, обычно разделенной поровну на 2 инъекции — перед завтраком и ужином, у части пациентов 2 : 3 суточной дозы назначается перед завтраком и 1 : 3 — перед ужином. Далее доза инсулина при необходимости постепенно увеличивается каждые 2–4 дня на 4–6 ЕД, до достижения целевых уровней контроля.
Побочные эффекты инсулинотерапии включают прибавку в весе, что также характерно для всех сахароснижающих препаратов, за исключением метформина, и гипогликемии. Повышение массы тела, наблюдаемое у больных СД 2 типа, находящихся на инсулинотерапии, обусловлено в первую очередь устранением последствий хронической гипергликемии: глюкозурии, дегидратации, энергозатрат. Среди других причин — восстановление положительного азотистого баланса, а также повышение аппетита. В начале терапии потребность в более высокой дозе инсулина у части больных обусловлена выраженной инсулинорезистентностью. Методы профилактики увеличения массы тела у больных СД 2 типа, находящихся на инсулинотерапии, включают обучение пациентов, ведение пищевого дневника, снижение калорийности рациона, ограничение употребления поваренной соли и повышение физической активности.
Среди других причин — восстановление положительного азотистого баланса, а также повышение аппетита. В начале терапии потребность в более высокой дозе инсулина у части больных обусловлена выраженной инсулинорезистентностью. Методы профилактики увеличения массы тела у больных СД 2 типа, находящихся на инсулинотерапии, включают обучение пациентов, ведение пищевого дневника, снижение калорийности рациона, ограничение употребления поваренной соли и повышение физической активности.
Значительным преимуществом в плане ограничения увеличения массы тела у больных СД типа 2 с избыточным весом обладает комбинированная терапия инсулином и метформином, для которой характерны не только дополнительное снижение гликемии натощак, но и уменьшение потребности в экзогенном инсулине (17–30%), а также низкий риск гипогликемий, липопротективный эффект.
Тяжелые гипогликемии отмечаются значительно реже у больных СД 2 типа, находящихся на инсулинотерапии, в сравнении с пациентами на интенсивной инсулинотерапии при СД 1 типа. Они гораздо чаще возникают и в ряде случаев имеют рецидивирующее течение при лечении СД 2 типа некоторыми производными сульфонилмочевины длительного действия, нежели при терапии инсулином.
Они гораздо чаще возникают и в ряде случаев имеют рецидивирующее течение при лечении СД 2 типа некоторыми производными сульфонилмочевины длительного действия, нежели при терапии инсулином.
Главным критерием адекватности дозы инсулина у больных СД 2 типа является уровень гликемии. В начале инсулинотерапии для достижения компенсации СД могут потребоваться бoльшие дозы инсулина, что в основном обусловлено снижением чувствительности к инсулину вследствие хронической гипергликемии и инсулинорезистентностью. При достижении нормогликемии потребность в инсулине уменьшается.
Основными параметрами метаболического контроля СД 2 типа являются показатели гликемии натощак и после приема пищи, уровень HbA1c. Согласно Федеральной целевой программе «Сахарный диабет», основной целью инсулинотерапии при СД 2 типа является достижение следующих параметров: гликемии натощак— ≤6,5 ммоль/л, гликемии через 2 ч после еды — < 9,0 ммоль/л и HbA1c — 7% [1].
Раннее и обоснованное назначение инсулинотерапии является основным фактором, способствующим длительному поддержанию целевых уровней гликемии.
Основная масса больных СД 2 типа — это люди пожилого возраста, для которых характерны снижение остроты зрения, нарушение координации движений, малоподвижный образ, полиморбидность и полипрагмазия [5, 7, 11]. Длительная декомпенсация СД 2 типа у пожилых больных предрасполагает к развитию острых диабетических осложнений, приводит к прогрессированию сосудистых осложнений, активизации катаболических процессов, снижению иммунитета, ухудшает течение сопутствующих хронических заболеваний и эффективность их терапии [3]. У больных пожилого возраста критерии компенсации могут быть менее жесткими, учитывая опасность возникновения плохо распознаваемых ими гипогликемий и их неблагоприятных последствий [1, 11]. Для пожилых пациентов целевые показатели гликемии должны быть строго индивидуализированы. При предполагаемой дальнейшей продолжительности жизни более 10 лет и сохранном интеллекте следует добиваться достижения целевых показателей гликемии. При ожидаемой низкой продолжительности жизни критерии компенсации СД 2 типа менее жесткие — устранение клинических проявлений гипергликемии и поддержание гликемии натощак < 9,0 ммоль/л, после приема пищи — < 11,0–13,0 ммоль/л и уровня HbA1c — < 9%.
Прогрессирующее ухудшение метаболического статуса и толерантность к улучшению функции β-клеток обосновывают более агрессивную тактику лечения СД 2 типа, оправданную уже на ранних стадиях заболевания. Своевременная и адекватная инсулинотерапия в виде монотерапии или в комбинации с таблетированными сахароснижающими препаратами у больных СД 2 типа открывают широкие перспективы достижения основных целей лечения СД — поддержания долгосрочного метаболического контроля и предотвращения или отсрочки сосудистых осложнений.
По вопросам литературы обращайтесь в редакцию.
А. М. Мкртумян, доктор медицинских наук, профессор
Е. В. Бирюкова, кандидат медицинских наук, доцент
Н. В. Маркина
МГМСУ, Москва
«Я диабетик, колю инсулин пять раз в день и все равно радуюсь жизни!» — Люди
Сахарный диабет – серьезное хроническое заболевание, которым страдают более 400 миллионов человек в мире. Многим из них приходится постоянно замерять уровень глюкозы в крови и делать инъекции инсулина. Корреспондент «РИАМО в Люберцах» пообщалась с диабетиками из Люберец и узнала, как болезнь влияет на их повседневную жизнь.
Многим из них приходится постоянно замерять уровень глюкозы в крови и делать инъекции инсулина. Корреспондент «РИАМО в Люберцах» пообщалась с диабетиками из Люберец и узнала, как болезнь влияет на их повседневную жизнь.
Люберчане‑астматики о своей болезни, аллергии на суши и занятиях футболом >>
Александр Кузьмин (фамилия изменена), 52 года, военнослужащий в запасе:
Диагноз «Диабет II типа» мне поставили в 2014 году. Болезнь наложила некоторые ограничения на повседневную жизнь. Я вынужден ежедневно колоть себе инсулин, чтобы выжить. Колоть приходится три раза в день, пропустишь хоть раз – становится плохо.
Ежедневно я замеряю уровень сахара. Делать это надо за два часа до завтрака. Следующая проверка – через два часа после завтрака. Такой же принцип до и после обеда и ужина. Когда уровень сахара высокий долгое время – организм привыкает. Нормальный уровень –5,5 – 5,9, а у меня 12. Если хоть немного повышается или сильно падает, то мне становится плохо.
При диабете важно правильно питаться, соблюдать диету. Есть надо 4-5 раз в день по чуть-чуть. Нельзя есть мучное, сладкое, кроме горького шоколада. Шоколадка всегда должна быть с собой на случай резкого падения уровня сахара в крови.
Спортом я не занимаюсь, только в деревне огородом. Но летом чувствую себя плохо – появляется повышенная потливость, утомляемость, постоянно хочется спать.
Однажды я попал в сильную аварию. Произошел резкий скачок сахара, и я потерял сознание за рулем автомобиля. Протаранил деревья, благо, никого не сбил. Отделался легким сотрясением мозга и разбитым лбом. Машину пришлось сдавать в утиль.
Чтобы чувствовать себя хорошо, надо вовремя принимать лекарства, следить за диетой, избегать физического труда или ограничивать его. А работе болезнь не мешает. В России почти 5 миллионов диабетиков, и многие живут долго, выполняя все рекомендации врача.
Диабетики всегда имеют при себе необходимые лекарства. При малейшем ухудшении самочувствия мы знаем, что надо делать.
Диабет передается по наследству. Поэтому те, у кого болеют ближайшие родственники, тоже должны следить за уровнем сахара в крови и не набирать вес. Лишний вес провоцирует возникновение диабета, а также высокий уровень холестерина.
«Главное – реже болеть»: люберчане про государственные и частные клиники >>
Светлана Васнева, 41 год, бухгалтер:
Врачи поставили мне диагноз «Диабет» в апреле 2003 года. У меня I тип, инсулинозависимый.
Если уровень сахара высокий, то надо сделать инъекцию инсулина. Но перед тем, как повысить или понизить уровень сахара, его надо обязательно измерить глюкометром. Состояние организма может быть обманчивым: ты думаешь, что уровень сахара высокий, а глюкометр показывает, что все в норме. Значит, причина плохого состояния в чем-то другом.
Я колю инсулин пять раз в день. Пять! Неудобство в том, что не всегда находишься дома, и приходится искать, где сделать инъекцию. Чаще всего приходится делать ее в общественных туалетах.
Диабет накладывает сильные ограничения на питание. Нужно умерить или вообще исключить потребление сладкого, быстроусвояемых углеводов, хлебобулочных изделий, бананов, картофеля.
Участие в экстремальных видах развлечений или спорта повышает уровень адреналина, а вместе с этим и уровень сахара в крови. От этого всего отказываюсь. Делаю просто легкую гимнастику и стараюсь много ходить. Кстати, занятия спортом понижают сахар.
Психолог про инфантилизм: «Мужчина‑ребенок избегает ответственности»
Я чувствую себя хорошо, но очень быстро утомляюсь. На работе делаю перерывы. Если забываю вовремя сделать инъекцию или поесть, то мне становится очень плохо.
Один раз я помогла мужчине на улице. Он сидел на лавочке и сказал, что ему плохо, что у него упал сахар. Я вызвала скорую, объяснила ситуацию и находилась с ним до приезда медиков.
Мой главный совет диабетикам: надо следить за уровнем сахара, так как от него зависит самочувствие. Необходимо выстроить образ жизни так, чтобы вам было комфортно. С сахарным диабетом люди живут до 80-90 лет. Очень многие известные российские звезды живут с этой болезнью.
А еще у меня есть совет здоровым людям: чаще проверяйте уровень сахара. Также нужно снижать уровень стресса. Все болезни «сидят» в нашем организме, и при сильном стрессе могут «вырваться» наружу.
Диабетики – такие же люди, как все. Они тоже веселятся, ведут активный образ жизни, находят счастье. Если вам поставили такой диагноз – не надо отчаиваться. Надо продолжать жить и радоваться жизни!
Люберчане‑дальтоники: «Друзья видят розовый рассвет, а я вижу серый» >>
Маргарита Асонова, 26 лет, парикмахер:
Диагноз мне поставили год назад. Было страшно, чуть не рыдала в кабинете врача. Он строго посмотрел на меня и сказал что-то в духе: радуйся, это же не рак. И я успокоилась. Действительно, болезнь серьезная, но не смертельная при правильном лечении и образе жизни.
Моя бабушка по маминой линии болела диабетом, но тогда не было таких лекарств, как сейчас. Диету соблюдала, спортом немного занималась – и все.
Я не инсулинозависимая. В этом мне очень повезло. Я не впаду в кому, если забуду вколоть лекарство.
Врач разработал для меня диету, я до сих пор очень строго ее соблюдаю. Срывов не было, ведь от питания зависит мое самочувствие.
Спортом я занимаюсь уже пять лет, хожу на фитнес. Бросать не собираюсь, ведь диабет – это не противопоказание к спорту. Просто всегда ношу с собой глюкометр, а также немного шоколада и воды.
Я обращаюсь ко всем людям с заболеваниями, не только к диабетикам: пожалуйста, будьте счастливы! Живите, старайтесь не думать о плохом. Любите свой организм, ему и так нелегко.
Сахарный диабет в вопросах и ответах
Сахарный диабет — это болезнь, вызванная полным или относительным недостатком инсулина (гормона поджелудочной железы), вследствие которого повышается уровень сахара в крови и возникают нарушения энергетического обмена, иногда весьма значительные.
Сахарный диабет это группа болезней, которые проявляются сходным образом, но имеют разные причины. Сахарный диабет 1 типа встречается в детском или молодом возрасте, протекает бурно, характеризуется сильным чувством жажды, несет опасность значительного нарушения энергетического обмена, лечится инсулином. Сахарный диабет 2 типа больше встречается в пожилом возрасте, часто сопровождается ожирением, его симптомы не такие явные, как у диабета 1 типа, лечение можно начать с диеты или приема антидиабетических препаратов — в виде таблеток. Сахарный диабет может быть вызван и другими болезнями (так называемые специфические типы диабета), например, заболеваниями поджелудочной железы, его причиной может быть лечение кортикостероидами.
Как проявляется сахарный диабет?
Он проявляется утомляемостью, жаждой, выделением большого количества мочи, могут наблюдаться потеря веса, воспаление мочевого пузыря и почек, фурункулез. Если диабет в течение длительного времени не лечить, он может привести к полному нарушению основных функций организма человека, обезвоживанию, потере сознания и даже к смерти. Сахарный диабет 1 типа характеризуется резким проявлением и развитием всех симптомов заболевания. Сахарный диабет 2 типа развивается медленнее, его признаки менее выражены, они вообще могут внешне не проявиться до появления поздних осложнений диабета.
Может ли сахарный диабет протекать без симптомов?
Сахарный диабет 2 типа в начале заболевания часто вообще не проявляется и может быть обнаружен при профилактическом осмотре по повышению уровня глюкозы крови и появлению сахара в мочи.
Является ли сахарный диабет наследственным заболеванием?
Да, оба типа сахарного диабета, особенно диабет 2 типа, определенным образом могут передаваться по наследству, точнее передается предрасположенность к этой болезни, а уже от внешних влияний зависит, проявится диабет у конкретного человека или нет.
Могут ли лекарства или другие болезни вызвать сахарный диабет?
Такой диабет называется вторичным сахарным диабетом (или специфическим типом диабета). Развитие данного диабета могут спровоцировать некоторые лекарства, такие как кортикостероиды, применяемые при лечении ревматических заболеваний, астмы, ряда неспецифических кишечных заболеваний, кожных заболеваний и других аутоиммунных заболеваний. Сахарный диабет может появиться как симптом заболевания поджелудочной железы, при некоторых эндокринных заболеваниях, тяжелых инфекционных заболеваниях. Некоторые заболевания, чаще вирусного характера, длительный стресс могут спровоцировать диабет или ухудшение течения имеющегося диабета.
Что такое нарушение толерантности к глюкозе?
Раньше это состояние называлось «латентным» (спящим, бессимптомным) сахарным диабетом. Оно обнаруживается только при лабораторном анализе, при так называемом глюкозотолерантном тесте, когда пациент выпивает раствор глюкозы (75 г в 100 мл воды) и по уровню содержания глюкозы в крови через 2 часа выясняется, насколько полно его организм способен эту глюкозу усвоить. Этот тест показывает способность поджелудочной железы вырабатывать необходимое количество инсулина на прием пищи. При нарушении толерантности к глюкозе необходимы врачебный контроль, соблюдение диеты, достаточная физическая нагрузка.
Когда ставится диагноз сахарного диабета?
Если у пациента есть симптомы, типичные для сахарного диабета (жажда, сильное мочевыделение, похудание), достаточно исследования крови на сахар. Если его уровень в капиллянной крови натощяк более 6,1ммоль/л (двухкратное определение) — это сахарный диабет. Если же у пациента типичных для диабета симптомов нет, но есть только подозрение на сахарный диабет, производится глюкозотолерантный тест, принцип которого описан выше. По реакции организма на эту нагрузку (уровень гликемии через 2 часа более 11,1 ммоль/л) определяется, действительно ли идет речь о сахарном диабете или только о нарушении толерантности к глюкозе (уровень гликемии через 2 часа более 7,8 ммоль/л).
Можно ли планировать беременность с диагнозом сахарный диабет?
Да. Однако до беременности (около 1 года) и на протяжении всей беременности необходимо строго контролировать компенсацию заболевания и адекватно лечить диабет. Во время беременности необходимо вводить инсулин, таблетированные препараты не применяются, чтобы не навредить плоду и не поставить под угрозу его жизнь. Для оценки компенсации заболевания необходимо контролировать уровень гликированного гемоглобина 1 раз в 3 месяца.
Можно ли заниматься спортом, работать при сахарном диабете?
При сахарном диабете можно заниматься спортом, выполнять физическую работу. Обычно занятия физкультурой и повышенная физическая активность желательны. Это повышает чувствительность тканей к инсулину и помогает поддерживать оптимальный вес. При больших нагрузках необходимо консультироваться с врачом, назначить диету и дозы инсулина или сахароснижающих препаратов с учетом нагрузки с тем, чтобы не вызвать гипогликемию (сильного снижения уровня сахара). Что касается работы, то пациенту следует выбирать род деятельности с возможностью поддерживать правильный режим питания, с равномерной физической активностью в течение недели. Для пациентов с диабетом и опасностью гипогликемии непригодны профессии, где пациент мог бы причинить вред себе или другим — работа на высоте, связанная с током высокого напряжения, управление автомобилем, строительными машинами и т. п.
Как лечить диабет?
Основная задача лечение — достижение нормального уровня сахара крови и удержание этого уровня на протяжении всей жизни. Это необходимо для предотвращения осложнений сахарного диабета. В основе лечения лежит изменение оптимальная физическая нагрузка и диета. Необходимо добиться снижение веса при его избытке. Если физических нагрузок и диеты недостаточно для достижения нормального уровня сахара, необходимо подключение антидиабетических средств (таблеток или инсулина). При диабете 1 типа необходимо лечение инсулином с начала установления диагноза, так как это связано с первичным повреждением клеток поджелудочной железы.
Какой должна быть диета при сахарном диабете?
Диета при диабете заключается не только в том, чтобы исключить из пищи сахар, сладости и сладкие блюда. У каждого пациента должна быть индивидуально составленная диета с определенным количеством углеводов, жиров, белков и калорийностью, чтобы уровень сахара в крови был нормальном, не нарушался жировой обмен, пациент имел идеальный вес и сохранял его. Из диеты следует исключить простые сахара, которые быстро всасываются, вызывая резкий подъем содержания сахара в крови. Общее количество углеводов должно составлять 55-60%, с преобладанием грубоволокнистой клетчатки, жиров — 25-30% (с преобладанием растительных жиров), белков — 15-20%.
Нужно ли соблюдать диету, если я принимаю таблетки или инсулин?
Да, необходимо! Диета (рациональное питание) необходима для каждого пациента, даже если он должен принимать таблетки или инсулин.
А если я не буду соблюдать диету?
Если диета не соблюдается, возникает опасность плохой компенсации с риском появления осложнений. Если не соблюдать диету и повышать дозы лекарств или дозы инсулина, у пациента может повышаться вес, ухудшаться чувствительность клеток к инсулину, лечение диабета попадет в порочный круг. Единственный выход избежать этих осложнений — отрегулировать диету таким образом, чтобы нормализовать вес и поддерживать его.
Почему некоторые пациенты могут принимать таблетки, а другим сразу нужен инсулин?
Это зависит от типа сахарного диабета.У пациентов с диабетом 1 типа поджелудочная железа не вырабатывает инсулин и поэтому инсулин необходимо применять с самого начала заболевания. У пациентов с диабетом 2 типа недостаток инсулина лишь относительный, часто на начальной стадии заболевания достаточно соблюдать диету и принимать лекарства, которые улучшают чувствительность организма к инсулину или усиливают его выделение клетками поджелудочной железы. Если лечение таблетками перестает помогать, необходимо начать вводить инсулин.
Сколько раз в день нужно «колоть» инсулин?
При лечении диабета мы стремимся, чтобы уровень сахара в крови соответствовал уровню сахара у здоровых людей. Применяются различные схемы введения инсулина, которые зависят от типа диабета и течения заболевания. Часто у молодых пациентов
Почему инсулин нужно вводить подкожно, а нельзя принимать в таблетках?
Инсулин представляет собой полипептидный белок, который распадается под воздействием ферментов пищеварительной системы до одиночного пептида – получается, что достигнув тонкого кишечника, где инсулин должен всасываться, он уже не может полноценно функционировать и снижать уровень сахара крови.
Молекула инсулина может разрушиться в процессе пищеварения, поэтому инсулин должен назначаться в инъекционной форме.
Кроме химических причин, есть и другие, в большей степени связанные с качеством управления сахарным диабетом.
Почему инъекции лучше?
Уровень глюкозы крови подвержен значительным изменениям в течение дня.
Пища, физическая нагрузка, стресс, болезнь, даже время суток и т.д. — все это влияет на уровень глюкозы крови. Если бы эти воздействия не были значимыми, не было бы необходимости в мониторировании глюкозы крови несколько раз в день.
Инсулин необходим для того, чтобы глюкоза, как источник энергии, попала в клетки, а ее уровень в крови остался стабильным, поэтому инсулин должен достигнуть кровотока в неизмененном виде.
Он вводится в подкожно-жировую клетчатку, затем в течение определенного времени всасывается в кровь без изменения своих свойств. Инсулин не следует вводить непосредственно в мышцу или в сосуды (вены или артерии), так как это может значительно увеличить скорость его действия и привести к развитию гипогликемии (низкого уровня глюкозы урови).
От того как быстро происходит всасывание инсулина, также зависит и его функция.
Препараты инсулина бывают: ультракороткого, короткого, промежуточного, длительного действия и смешанные. Каждый из них всасывается и действует в пределах разных временных рамок, компенсируя различные потребности организма в глюкозе.
Возможные альтернативы
Во всем мире активно проводятся исследования по разработке альтернативных способов доставки инсулина.
Одним из наиболее перспективных является ингаляционный способ.
В 2006 году был представлен ингаляционный препарат инсулина Exubera, просуществовавший на фармацевтическом рынке около года, однако, по некоторым причинам (несоответствие затрат на производство и регистрацию препарата, недостоверные сведения о заболеваемости раком легких) он был снят с продаж производителем. Продукт был чрезвычайно дорогим (в 4 раза дороже инъекционного) и не сопоставим с инъекционным инсулином по эффективности.
Еще один препарат, одобренный FDA (Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов, США), называется Afrezza. В настоящее время продолжают проводиться различные клинические испытания по оценке безопасности и эффективности этого препарата. На данном этапе, в клинических испытаниях были зарегистрированы такие побочные эффекты как, гипогликемия, першение и боль в горле, а также ухудшение течения хронического бронхита и бронхиальной астмы.
Но, наука не стоит на месте и постоянно движется вперед, будем следить за самыми новыми и интересными разработками в сфере систем доставки инсулина.
Как правильно колоть инсулин? Куда делать инъекции? До или после еды?
Инсулин — это гормон, регулирующий углеводный обмен. Он отвечает за переработку энергии углеводов пищи в энергию для организма. Недостаточная выработка этого гормона препятствует утилизации глюкозы и повышает уровень сахара в крови — что может быть опасно для здоровья.
В случае, если метаболизм инсулина в организме нарушен (что происходит при сахарном диабете) человеку необходимы регулярные инъекции синтетической версии гормона. Как правильно колоть инсулин — до или после еды и куда это лучше делать?
// Для чего нужны уколы инсулина?
Несмотря на то, что сахарный диабет известен человечеству более тысячи лет, механизм работы инсулина стал понятен лишь в 1920-х годах. В 1954 была расшифрована структура его молекулы, а коммерческое производство инсулина для инъекций началось в 1980-х.
После употребления углеводных продуктов питания уровень сахара в крови повышается – что служит сигналом поджелудочной железе, начинающей вырабатывать инсулин. Он попадает в кровоток и прикрепляется к клеткам — фактически, обеспечивая проникновение глюкозы внутрь.
При сахарном диабете 1 типа организм человека не способен вырабатывать достаточное количество инсулина — требуя инъекций. В свою очередь, диабет 2 типа характеризуется избыточной выработкой инсулина и снижением потенциала его действия — в этом случае также нужно введение синтетического гормона.
// Читать дальше:
Можно ли пить его в таблетках?
Диабет является одной из наиболее распространенных (и опасных для здоровья) болезней, а инсулин — самым исследованным гормоном. Как отмечалось выше, инсулин для инъекций появился в 1980-х годах, а в настоящее время ведутся активные работы по производству гормона в таблетках.
Однако сложность заключается в том, что инсулин — это гормон белковой природы. При попадании в желудок он будет разрушен процессом пищеварения. Несмотря на это, ведущие фармацевтические кампании тестируют различные методы доставки инсулина в организм — в том числе, таблетки.
Методы доставки инсулина
Традиционный метод доставки инсулина в организм — уколы с помощью шприца. Шприцы отличаются количеством содержащегося в них инсулина и размером иглы. Они сделаны из пластика, и их необходимо выбрасывать после каждого использования.
Шприц в форме ручки — новый способ введения гормона. Данный метод считается более простым и практичным. Перед инъекцией ручку-шприц необходимо продуть, чтобы обеспечить беспрепятственный поток препарата для инъекции — вы должны увидеть каплю на кончике иглы.
Отмерьте необходимую дозу инсулина, затем введите иглу в кожу — держа ручку-шприц вертикально, а не под углом. Нажмите кнопку для инъекции, медленно досчитайте до 10, затем снимите прибор с кожи.
Куда нужно колоть?
Инсулин вводится подкожно — точнее, в слой жира под кожей. Именно по этой причине игла для инъекций выпускается в короткой форме. Если вколоть инсулин внутримышечно, тело поглотит его чрезмерно быстро и он не успеет подействовать на уровень сахара в крови — кроме этого, подобная инъекция более болезненна.
В случае, если инъекции инсулина необходимы несколько раз в день, рекомендуется колоть его в различные места — в противном случае возможна липодистрофия. Данное состояние характеризуется нарушением плотности жировой клетчатки и возникновением неровностей и комков.
1. Живот
- Область живота считается лучшим местом для инъекций инсулина. В этом случае он быстро всасывается в кровь. Выберите место между нижней частью ребер и лобковой областью, избегая области в 2 см вокруг пупка.
2. Бедра
- Еще одно хорошее место, куда можно колоть инсулин — это верхняя внешняя части бедра, располагающаяся примерно в 10 см ниже верхней части бедер и в 10 см выше колена.
3. Плечо
- При инъекции инсулина в верхнюю часть плеча следует избегать участков вокруг шрамов, родинок или пятен на коже — они могут повлиять на усвоение инсулина организмом.
4. Ягодицы
- Отметим, что самостоятельно колоть инсулин в ягодицу достаточно сложно. Также рекомендуется избегать нижней, верхней и центральной зоны.
Пошаговая инструкция
Прежде всего, перед тем, как совершить инъекцию инсулина, убедитесь, что он имеет правильный срок годности. Если он хранился в холодильнике, доведите его до комнатной температуры. Если флакон мутный, аккуратно взболтайте его содержимое.
- Подготовьте инструменты для инъекции. В случае использования обычного шприца, вам понадобится сам шприц, игла, ватный тампон и спирт для протирки. Руки должны быть тщательно вымыты с мылом.
- Очистите место для укола. С помощью ватного тампона, смоченного в спирте, протрите место для укола инсулином.
- Измерьте дозу инсулина. Отмерьте необходимую вам дозу инсулина.
- Возьмите складку кожи. Осторожно сожмите кожу и жир между большим и указательным пальцами. Это предотвратит введение инъекции в мышцу.
- Введите иглу в кожу. Следите за тем, чтобы шприц был перпендикулярно к коже, а угол введения не менялся. Убедитесь, что игла полностью вошла в кожу, затем проведите инъекцию.
- Прижмите место инъекции рукой. После того, как вы закончите инъекцию, слегка прижмите эту точку рукой на 5-10 секунд — но ни в коем случае не трите место укола и не совершайте круговых движений.
Когда колоть инсулин — до или после еды?
Использование инсулина варьируется от человека к человеку в зависимости от уровня глюкозы в крови, уровня физической активности и тяжести степени диабета. Некоторым людям необходимы три инъекции в сутки — другим лишь одна. Рекомендации касательно дозы лучше получать у лечащего врача.
Также врач посоветует, какой инсулин необходимо использовать — существует несколько типов:
- Быстродействующий — начинает действовать примерно через 15 минут после инъекции, а активность длится от трех до четырех часов. Обычно его колят перед едой.
- Кратковременного действия — этот инсулин также вводят перед едой. Он начинает действовать через 30-60 минут после инъекции и работает от пяти до восьми часов.
- Промежуточного действия — начинает действовать через 1-2 часа после инъекции; активность может длиться от 14 до 16 часов.
- Долговременного действия — проявляется в крови через два часа после введения, а действие может длиться до 24 часов и более.
Побочные эффекты
При инъекции чрезмерного количества инсулина может возникнуть гипогликемия (слишком низкий уровень сахара в крови). Подобный эффект также возникает, если человек активно занимается спортом или сокращает количество употребляемых углеводов.
К симптомам гипогликемии относятся усталость, бледная кожа, сложность с концентрацией (вплоть до потери сознания), повышенное потоотделение, судороги, спазмы. Чтобы остановить действие инсулиновой инъекции, диабетикам рекомендуют всегда иметь с собой 15 г простых углеводов — например, сахара.
***
Инъекции инсулина — способ контроля за уровнем сахара в крови при диабете. Необходимую дозу и тип инсулина важно определять с помощью консультации у лечащего врача. Также он подскажет, когда лучше колоть синтетический гормон — до или после еды.
Научные источники:
- Confused by diabetes? Here’s a simple explanation, source
- Insulin History, Biochemistry, Physiology and Pharmacology, source
- Optimizing Insulin Injection Technique and its Effect on Blood Glucose Control,source
- Strategies for Insulin Injection Therapy in Diabetes Self-Management, pdf
В продолжение темы
Дата последнего обновления материала — 14 августа 2020
Диабет: как использовать инсулин
Обратите внимание: Эта информация была актуальной на момент публикации. Но медицинская информация постоянно меняется, и некоторая информация, приведенная здесь, может быть устаревшей. Для получения регулярно обновляемой информации по различным темам, связанным со здоровьем, посетите familydoctor.org, веб-сайт AAFP по обучению пациентов.
Информация от вашего семейного врача
Am Fam Physician. 1 августа 1999; 60 (2): 649-651.
Что такое инсулин и зачем он мне нужен?
Инсулин — это гормон, контролирующий уровень сахара в крови (также называемого глюкозой) в организме. Людям с диабетом может не хватать инсулина или они не могут его правильно использовать. Сахар накапливается в крови и перетекает в мочу, выводя из организма неиспользованным. Со временем высокий уровень сахара в крови может вызвать серьезные проблемы со здоровьем.
Всем людям с диабетом 1 типа и некоторым людям с диабетом 2 типа необходимо принимать инсулин, чтобы контролировать уровень сахара в крови.(В рамке ниже перечислены различные типы инсулина.) Целью лечения диабета является поддержание уровня сахара в крови в пределах нормы.
Нужно ли мне контролировать уровень сахара в крови?
Да. Вам необходимо регулярно проверять уровень сахара в крови с помощью глюкометра. Ваш врач или сотрудники офиса могут научить вас пользоваться монитором. Вам нужно будет записывать каждое измерение и показывать эту запись своему врачу, чтобы он мог сказать вам, сколько инсулина нужно принимать.
Как часто мне нужно будет принимать инсулин?
Ваш врач даст вам график.Большинству людей с диабетом требуется как минимум 2 инъекции инсулина в день. Некоторым людям нужно 3 или 4 прививки для хорошего контроля сахара в крови.
Когда мне следует принимать инсулин?
Если вы принимаете обычный инсулин или инсулин пролонгированного действия, вы должны обычно принимать их за 15–30 минут до еды. Если вы принимаете инсулин лиспро (торговая марка: Humalog), который действует очень быстро, вам обычно следует принимать его менее чем за 15 минут до еды.
Чем отличается инсулин лиспро?
Инсулин лиспро — это новый тип инсулина.Он начинает действовать раньше, чем другие типы инсулина. Кроме того, он быстрее достигает пика активности и быстрее уходит. Инсулин лиспро помогает предотвратить слишком высокий уровень сахара в крови после еды. Чтобы поддерживать стабильный уровень сахара в крови, ваш врач, вероятно, пропишет вам либо инсулин длительного действия, либо другое лекарство, которое вы будете принимать каждый день в дополнение к инсулину лиспро.
Если вам нужно смешать инсулин лизпро с инсулином длительного действия, лучше всего смешивать инсулин лизпро только с хумулином U или хумулином N, которые являются торговыми марками некоторых инсулинов длительного действия.Инсулин лиспро всегда следует набирать в шприц первым. Это предотвратит попадание инсулина длительного действия во флакон с инсулином лиспро.
Типы инсулина
Каждый тип инсулина действует с разной скоростью и действует в течение разного периода времени.
-
Быстродействующие препараты, такие как инсулин лиспро (Хумалог), начинают действовать очень быстро (от 5 до 15 минут) и действуют в течение 3-4 часов.
-
Инсулин короткого действия, такой как обычный (R) инсулин, начинает действовать в течение 30 минут и длится от 5 до 8 часов.
-
Инсулин промежуточного действия, такой как NPH (N) или Lente (L), начинает действовать через 1–3 часа и длится от 16 до 24 часов.
-
Инсулин длительного действия, такой как инсулин Ultralente (U), не начинает действовать в течение 4–6 часов, а действует от 24 до 28 часов.
-
Смесь НПХ и обычного инсулина, два типа инсулина, смешанные вместе в 1 флаконе, начинает действовать через 30 минут и действует от 16 до 24 часов.
Источник: «Медицина для людей с диабетом».Национальный информационный центр по диабету, публикация NIH № 98-4222, ноябрь 1997 г.
Как мне принимать инсулин?
Инсулин обычно вводят под кожу очень маленькой иглой. Его также можно принимать с помощью инсулиновой ручки. Ваш врач научит вас, как именно вводить инсулин, но вот основы:
-
Вымойте руки.
-
Снимите пластиковую крышку с флакона с инсулином и протрите верхнюю часть флакона ватным тампоном, смоченным в спирте.
-
Оттяните поршень шприца, втягивая в шприц воздух, равный дозе инсулина, которую вы принимаете (измеряется в единицах). Проденьте иглу шприца через резиновую крышку флакона с инсулином. Впустите воздух во флакон, нажав на поршень шприца вперед. Переверните бутылку вверх дном.
Просмотр / печать Рисунок
РИСУНОК 1.
Потяните назад поршень, чтобы набрать инсулин в шприц.
РИСУНОК 1.
Оттяните поршень, чтобы набрать инсулин в шприц.
-
Убедитесь, что кончик иглы находится в инсулине. Оттяните поршень шприца, чтобы набрать в шприц правильную дозу инсулина (см. Рисунок 1).
-
Перед тем, как вынуть иглу из флакона с инсулином, убедитесь, что в шприце нет пузырьков воздуха. Если есть пузырьки воздуха, держите шприц и бутылку прямо вверх, постучите по шприцу пальцем и дайте пузырькам воздуха всплыть вверх.Нажмите на поршень шприца, чтобы пузырьки воздуха вернулись во флакон с инсулином. Затем выведите правильную дозу инсулина, потянув за поршень.
-
Очистите кожу хлопчатобумажной тканью, смоченной спиртом (см. Рисунок 2, вверху). Возьмите складку кожи и введите инсулин под кожу под углом 90 градусов (см. Рисунок 3).
Просмотр / печать Рисунок
РИСУНОК 2.
Очистите место инъекции хлопком и спиртом (вверху).Зажмите участок кожи (внизу).
РИСУНОК 2.
Очистите место инъекции хлопком и спиртом (вверху). Зажмите участок кожи (внизу).
Просмотр / печать Рисунок
РИСУНОК 3.
Введите инсулин с помощью иглы под углом примерно 90 градусов.
РИСУНОК 3.
Введите инсулин с помощью иглы под углом примерно 90 градусов.
Если вы худой, возможно, вам придется ущипнуть кожу и ввести инсулин под углом 45 градусов (см. Рисунок 4).
Просмотр / печать Рисунок
РИСУНОК 4.
Худым людям легче делать инъекции под углом 45 градусов.
РИСУНОК 4.
Худым людям легче делать инъекции под углом 45 градусов.
Где на моем теле я должен вводить инсулин?
Спросите своего врача, какое место вам следует посетить. Инсулин, введенный в область желудка, действует быстрее всего. Инсулин, введенный в бедро, действует медленнее всего.Инсулин, введенный в руку, работает со средней скоростью.
Что произойдет, если я возьму слишком много инсулина?
Если вы возьмете слишком много инсулина, это слишком сильно снизит уровень сахара в крови, и вы можете получить гипогликемию (также называемую инсулиновой реакцией). Когда у вас гипогликемия, вы можете чувствовать себя капризным, более усталым, чем обычно, растерянным и шатким, и вы можете больше потеть. У вас может возникнуть головная боль, учащенное сердцебиение или чувство голода. В серьезных случаях вы можете потерять сознание или получить судороги.
У большинства людей, принимающих инсулин, в какой-то момент наблюдается инсулиновая реакция.Поговорите со своим врачом о том, что делать, если у вас гипогликемия. Ваш врач может посоветовать вам всегда иметь под рукой перекус, содержащий сахар, например конфеты, фруктовый сок или обычную (не диетическую) газировку, чтобы противодействовать гипогликемии.
Введение инсулина: Медицинская энциклопедия MedlinePlus
Выберите место для инъекции. Ведите список мест, которые вы использовали, чтобы не вводить инсулин все время в одно и то же место. Попросите вашего врача дать карту.
- Держите ваши снимки на расстоянии 1 дюйма (2.5 сантиметров (см) от шрамов и 2 дюйма (5 см) от пупка.
- Не стреляйте в ушибленное, опухшее или болезненное место.
- Не наносите укол в бугристую, твердую или онемевшую точку (это очень частая причина того, что инсулин не работает должным образом).
Место для инъекции должно быть чистым и сухим. Если ваша кожа явно загрязнена, очистите ее водой с мылом. Не протирайте место укола спиртовыми салфетками.
Инсулин должен проникнуть в жировой слой под кожей.
- Зажмите кожу и введите иглу под углом 45 °.
- Если у вас более толстые ткани кожи, вы можете вводить инъекции прямо вверх и вниз (под углом 90º). Перед этим проконсультируйтесь со своим провайдером.
- Полностью введите иглу в кожу. Отпустите защемленную кожу. Вводите инсулин медленно и равномерно, пока он не будет введен полностью.
- Оставьте шприц на месте на 5 секунд после инъекции.
Вытяните иглу под тем же углом, под которым она вошла.Положите шприц. Нет необходимости повторять это. Если инсулин имеет тенденцию вытекать из места инъекции, нажмите на место инъекции в течение нескольких секунд после инъекции. Если это происходит часто, обратитесь к своему провайдеру. Вы можете изменить место инъекции или угол инъекции.
Поместите иглу и шприц в безопасный жесткий контейнер. Закройте контейнер и храните его в недоступном для детей и животных месте. Никогда не используйте повторно иглы или шприцы.
Если вы вводите более 50–90 единиц инсулина за одну инъекцию, ваш поставщик медицинских услуг может посоветовать вам разделить дозы либо в разное время, либо использовать разные места для одной и той же инъекции.Это связано с тем, что большие объемы инсулина могут ослабляться, но не всасываться. Ваш врач также может поговорить с вами о переходе на более концентрированный тип инсулина.
Инсулиновые программы | ADA
- Инсулин требуется людям с диабетом 1 типа, а иногда и людям с диабетом 2 типа.
- Шприц — наиболее распространенная форма доставки инсулина, но есть и другие варианты, в том числе инсулиновые ручки и помпы.
- Инсулин следует вводить в одну и ту же общую область тела для согласованности, но не в одно и то же место.
- Введение инсулина следует согласовывать с приемом пищи, чтобы обеспечить эффективную переработку глюкозы, поступающей в ваш организм.
Инсулинотерапия
С помощью вашей медицинской бригады вы сможете найти режим инсулина, который будет поддерживать ваш уровень сахара в крови (уровень глюкозы в крови) на уровне, близком к норме, помогать вам чувствовать себя хорошо и соответствовать вашему образу жизни.
Тип 1
Люди, у которых диагностирован диабет 1 типа, обычно начинают с двух инъекций инсулина в день двух разных типов инсулина и обычно прогрессируют до трех или четырех инъекций в день инсулина разных типов.Типы применяемого инсулина зависят от уровня сахара в крови. Исследования показали, что три или четыре инъекции инсулина в день обеспечивают лучший контроль уровня сахара в крови и могут предотвратить или отсрочить повреждение глаз, почек и нервов, вызванное диабетом.
Тип 2
Большинству людей с диабетом 2 типа может потребоваться одна инъекция в день без таблеток от диабета. Некоторым может потребоваться однократная инъекция инсулина вечером (перед ужином или перед сном) вместе с таблетками от диабета. Иногда таблетки от диабета перестают работать, и люди с диабетом 2 типа начинают с двух инъекций в день двух разных типов инсулина.Они могут прогрессировать до трех или четырех инъекций инсулина в день.
Точная настройка уровня сахара в крови
Многие факторы влияют на уровень сахара в крови, в том числе следующие:
- Что вы едите
- Сколько и когда вы тренируетесь
- Куда вы вводите инсулин
- Когда вы делаете инъекции инсулина
- Болезнь
- Напряжение
Самоконтроль
Проверка уровня сахара в крови и просмотр результатов могут помочь вам понять, как упражнения, захватывающие события или различные продукты питания влияют на уровень сахара в крови.Вы можете использовать его для прогнозирования и предотвращения низкого или высокого уровня глюкозы в крови. Вы также можете использовать эту информацию для принятия решений о дозе инсулина, еде и активности.
Для получения дополнительной информации см. Раздел «Контроль уровня глюкозы в крови».
Доставка инсулина
Многие люди, принимающие инсулин, используют шприц, но есть и другие варианты.
Инсулиновые ручки
Некоторые ручки с инсулином содержат картридж с инсулином, который вставляется в ручку, а некоторые предварительно заполнены инсулином и выбрасываются после использования всего инсулина.Доза инсулина набирается на ручке, и инсулин вводится через иглу, как при использовании шприца. Картриджи и предварительно заполненные инсулиновые ручки содержат только один тип инсулина. При использовании двух типов инсулина необходимо сделать две инъекции с помощью инсулиновой ручки.
Помповая терапия
Инсулиновые помпы помогают контролировать диабет, доставляя инсулин 24 часа в сутки через катетер, помещенный под кожу. Узнайте больше об инсулиновых помпах.
Ротация сайтов
Место на теле, куда вы вводите инсулин, влияет на уровень сахара в крови.Инсулин попадает в кровь с разной скоростью при введении в разные места. Уколы инсулина действуют быстрее всего, когда они вводятся в брюшную полость. Инсулин поступает в кровь немного медленнее из рук и еще медленнее из бедер и ягодиц. Введение инсулина в ту же общую область (например, в живот) даст вам наилучшие результаты от введения инсулина. Это связано с тем, что инсулин будет достигать крови примерно с одинаковой скоростью при каждой инъекции инсулина.
Не вводите инсулин каждый раз в одно и то же место, а перемещайтесь по одной и той же области.Для достижения наилучших результатов каждую инъекцию инсулина во время еды следует вводить в одну и ту же область. Например, ежедневная инъекция инсулина в брюшную полость перед завтраком и в ногу перед ужином дает более схожие результаты по уровню сахара в крови. Если вы вводите инсулин каждый раз в одно и то же место, могут образоваться твердые комки или дополнительные жировые отложения. Обе эти проблемы неприглядны и делают действие инсулина менее надежным. Если вы не знаете, куда вводить инсулин, обратитесь к своему врачу.
Сроки
Инсулиновые уколы наиболее эффективны, когда вы их делаете, чтобы инсулин начал работать, когда глюкоза из пищи начинает попадать в кровь. Например, обычный инсулин работает лучше всего, если вы принимаете его за 30 минут до еды.
Слишком много инсулина или недостаточно?
Высокий уровень сахара в крови утром перед завтраком может быть загадкой. Если вы не ели, почему у вас поднялся уровень сахара в крови? Есть две распространенные причины высокого уровня сахара в крови перед завтраком.Один из них связан с гормонами, которые выделяются в начале сна (так называемый феномен рассвета). Другой — из-за того, что вечером слишком мало инсулина. Чтобы узнать, какая из них является причиной, установите будильник на самоконтроль около 2 или 3 часов ночи в течение нескольких ночей и обсудите результаты со своим врачом.
Как сделать инъекцию инсулина
Дополнительный инсулин — искусственная версия гормона, вырабатываемого поджелудочной железой для контроля уровня глюкозы в крови, — жизненно важен для всех людей, страдающих диабетом 1 типа.Это также может быть необходимой частью лечения для людей с диабетом 2 типа, когда меры первой линии — диета, упражнения и / или лекарства — недостаточны для контроля уровня глюкозы в крови.
Инсулин нельзя принимать в виде пилюль или таблеток, потому что пищеварительные ферменты расщепят его, прежде чем он попадет в кровоток. Следовательно, его необходимо вводить инъекциями — перспектива, которая может показаться пугающей, но на самом деле это обычное дело для шести миллионов человек в Соединенных Штатах, согласно исследованию, опубликованному в 2016 году в журнале Diabetes Spectrum..
Если вы новичок в самостоятельном вводе инсулина с помощью шприца и иглы, хотели бы отточить свою технику или изучить использование инсулиновой помпы или другой альтернативы, или будете регулярно делать инъекции инсулина кому-то еще, есть много чего знать о том, как лучше всего применять это лекарство безопасно и эффективно.
Брианна Гилмартин / Verywell
Что вам понадобится
Для того, чтобы ввести инсулин, вам необходимо всегда иметь под рукой несколько предметов:
Инсулин. Поставляется в небольших флаконах или флаконах, в которых содержится достаточно инсулина для многократных инъекций. Хотя большинство людей принимают за раз только один тип инсулина, некоторым необходимо смешивать два типа инсулина.
Хранение инсулина
Весь неиспользованный инсулин, включая предварительно заполненные картриджи и ручки, следует хранить в холодильнике при температуре от 36 ° F до 46 ° F; По словам Кайзер-Перманенте, когда это невозможно, его следует хранить как можно более прохладным (от 56 ° F до 80 ° F), вдали от источников тепла и света.После открытия флакон с инсулином можно хранить при комнатной температуре в течение месяца.
Шприцы. Это прозрачные пробирки, в которые отмеряется каждая доза инсулина для инъекции. Шприцы различаются по размеру в зависимости от того, сколько лекарства они могут вместить, и маркируются в миллилитрах (мл) или кубических сантиметрах (куб. См). В любом случае объем один и тот же: 1 мл лекарства равен 1 мл лекарства. Очевидно, что размер шприца, который вы выберете для введения инсулина, должен соответствовать вашей предписанной дозе.
Иглы. Иглы маркируются в соответствии с двумя размерами: калибром, который указывает на толщину иглы, и длиной. Поскольку инсулин не нужно вводить глубоко в тело, должно хватить короткой тонкой иглы: обычно от половины до пяти восьмых дюйма длиной с калибром от 25 до 30.
Салфетки спиртовые. Держите под рукой большой запас этих предварительно завернутых пропитанных спиртом квадратов: вам понадобится от одного до двух на инъекцию.
Контейнер для острых предметов. Шприцы и иглы необходимо утилизировать безопасным образом. Вы можете приобрести контейнер для острых предметов в аптеке или магазине медицинских товаров или использовать пустой контейнер для стирального порошка с завинчивающейся крышкой.
Когда любой из них будет заполнен, их нужно будет отправить на сайт коллекций. По данным Управления по санитарному надзору за качеством пищевых продуктов и медикаментов, это может быть кабинет врача, больница, аптека, отдел здравоохранения, пункт сбора медицинских отходов, полиция или пожарная часть, в зависимости от правил местного департамента здравоохранения.
Использование шприца и иглы
Если вы собираетесь сделать себе инъекцию инсулина, выполните следующие действия:
Соберите все необходимое. Как указано выше, вам понадобится прописанный вам инсулин (который может быть одним или двумя), игла и шприц, спиртовые салфетки и контейнер для острых предметов.
Убедитесь, что у вас правильный инсулин и что срок его годности не истек: любой инсулин, оставшийся в открытом флаконе, следует выбросить через 30 дней.
Подсказка
Чтобы избежать использования инсулина, который мог потерять свою эффективность, всегда пишите дату на бутылке, когда вы впервые открываете ее.
Посмотрите на качество инсулина. Если вы видите комки, бросьте эту бутылку и возьмите новую. Если вы будете использовать инсулин средней продолжительности действия, он будет выглядеть мутным. Это нормально. Чтобы перемешать, аккуратно раскатайте его между ладонями. Не трясите флакон.
Вымойте руки водой с мылом и тщательно вытрите их.
Протрите верхнюю часть флакона с инсулином спиртовой салфеткой. . Если это новая бутылка, снимите защитную крышку. Он должен оторваться при небольшом надавливании вверх.
Откройте иглу. Возьмите шприц одной рукой, а другой возьмитесь за колпачок, закрывающий иглу, и потяните его прямо, не касаясь иглы.
Наполните шприц. Оттяните поршень шприца, чтобы наполнить его таким же количеством воздуха, как и вводимая доза инсулина.Вставьте иглу в резиновую пробку флакона с инсулином и нажмите на поршень, чтобы ввести воздух во флакон. Оставив иглу в пробке, переверните флакон вверх дном, удерживая кончик иглы ниже поверхности инсулина. Снова потяните поршень назад, ровно настолько, чтобы наполнить шприц немного большим количеством единиц, чем необходимо.
Проверить наличие пузырьков воздуха. Если какие-либо застряли в шприце, осторожно постучите по нему ногтем, чтобы выбить их.Вдавите пузырьки воздуха обратно в бутылку и снова потяните назад, чтобы наполнить шприц нужным количеством инсулина.
Выберите и подготовьте место инъекции. Инсулин попадает в кровоток с разной скоростью — «медленнее из рук и еще медленнее из бедер и ягодиц», согласно Американской диабетической ассоциации (ADA). Идеальное место — живот.
Важность поворота места инъекции
Хотя идеально вводить инсулин в ту же общую область , также важно не вводить его точно в то же самое место .Это может привести к образованию твердых комков или дополнительных жировых отложений, которые выглядят некрасиво и могут повлиять на эффективность инсулина.
Введите инсулин. Протрите пораженный участок салфеткой со спиртом, протирая кожу круговыми движениями. Дайте ему высохнуть, а затем указательным и большим пальцами одной руки осторожно пощипайте немного кожи. Другой рукой удерживайте наполненный шприц под углом 90 градусов к коже и протолкните иглу в кожу до упора, затем нажмите на поршень до упора, чтобы высвободить инсулин.Оставьте на пять секунд.
Снимите иглу. Медленно извлеките его под тем же углом, под которым он был вставлен. Вы можете увидеть капли крови: надавите спиртовой салфеткой. Кровотечение должно прекратиться в течение нескольких секунд.
Осторожно утилизируйте использованный шприц. Соблюдая осторожность, чтобы не укусить себя, аккуратно наденьте колпачок на иглу и поместите шприц в контейнер для острых предметов.
Безопасность шприца
- Никогда не используйте шприц повторно. После использования он перестает быть стерильным и может быть источником инфекции. Не рекомендуется чистить использованную иглу спиртовой салфеткой: это приведет к удалению с нее силиконового покрытия, которое поможет ей легко скользить по коже.
- Никогда не делитесь шприцами. Болезни, такие как СПИД и гепатит, передаются через кровь; использование шприца, которым пользовался кто-то другой, может подвергнуть вас риску заражения.
Если вы используете два типа инсулина, повторите эти шаги со второй бутылкой.Не смешивайте два типа инсулина в одном шприце, если не указано иное. Ваш врач скажет вам, какой тип инсулина вводить в первую очередь: всегда придерживайтесь этого порядка.
Поиск и устранение неисправностей
Для большинства людей самостоятельный ввод инсулина проходит гладко — по крайней мере, как только они овладевают им. Однако в этом процессе есть несколько общих сбоев.
Я все время забываю принять инсулин. По данным Американской ассоциации преподавателей диабета, пропуск только одной дозы в неделю может повысить уровень A1C (показатель среднего уровня глюкозы в крови за два или три месяца) более чем на 5%.Если вы продолжаете непреднамеренно пропускать выстрелы:
- Установите напоминание на смартфон или часы.
- Запланируйте инъекции на то же время, когда вы выполняете другие обычные задачи, например, чистите зубы.
- Храните инъекционные материалы там, где вы их увидите.
Выстрелы больно. Большинство людей считают, что самостоятельные инъекции инсулина безболезненны — по крайней мере, если они научатся их делать. Если даже после того, как вы освоили эти шаги, вам все равно неудобно вводить инсулин:
- Доведите охлажденный инсулин до комнатной температуры перед использованием.Когда он входит в холодную кожу, он может ужалить.
- Расслабьте мышцы в области вокруг места инъекции.
- Зажмите область, в которую вы будете вводить инъекцию, чтобы поверхность кожи стала твердой: игла будет входить более легко и быстро.
- Потрите льдом место укола, чтобы он онемел.
Инсулин иногда просачивается из места инъекции. Это может произойти, даже если вы оставите иглу на месте на рекомендованные 5–10 секунд перед тем, как вынуть ее.Утечка не является проблемой, если не появятся большие капли, но по возможности лучше ее предотвратить. Для этого вы можете:
- Во время инъекции ослабьте защемление кожи, прежде чем надавить на поршень, чтобы высвободить инсулин.
- Оставьте иглу внутри более чем на 10 секунд.
- Вставьте иглу под углом 45 градусов.
- После извлечения иглы осторожно нажмите на место инъекции (чистым) пальцем в течение пяти-восьми секунд.
Альтернативные методы инъекции
Есть несколько способов ввести инсулин, помимо иглы и шприца.К ним относятся:
Инсулиновые ручки. Согласно ADA, существует два типа ручек: ручки, в которые вставлен картридж, заполненный инсулином, и одноразовые ручки, которые предварительно заполнены и предназначены для утилизации после использования всего инсулина. Для обоих типов доза инсулина «набирается» на ручке, а инсулин вводится через иглу. Картриджи и предварительно заполненные инсулиновые ручки содержат только один тип инсулина; если вы принимаете два типа инсулина, вам понадобятся разные ручки.Взаимодействие с другими людьми
Инсулиновые насосы. Состоящие из резервуара для инсулина и помпы, эти устройства соединяются с телом через трубку и используют канюлю, которая удерживает иглу для доставки инсулина в тело. Все инсулиновые помпы обеспечивают медленный, постоянный поток базального инсулина быстрого или короткого действия с возможностью введения большей дозы дополнительного инсулина (известного как болюс) во время еды.
Пластырь инсулиновый. На рынке есть только одно такое устройство — V-Go.В отличие от традиционных инсулиновых помп, это устройство размером с кредитную карту, которое приклеивается к коже. Пластырь содержит небольшой резервуар и предварительно заполненную иглу. Введение инсулина запускается нажатием кнопки на пластыре. Он предназначен для подачи как непрерывного потока базального инсулина, так и индивидуальных доз болюсного инсулина.
Слово Verywell
Если у вас диабет и вы узнали, что вам нужно принимать инсулин, чтобы справиться с болезнью, вполне естественно чувствовать себя немного шокированным.Понятно, что мысль о том, чтобы колоть себя иглой несколько раз в день, устрашает. Но даже несмотря на то, что эта идея может быть для вас новой, на самом деле это аспект лечения диабета, который существует уже очень давно — достаточно долго, чтобы биомедицинские инженеры усовершенствовали процесс, сделав его максимально простым и безболезненным. И вы не будете оставлены наедине с собой: ваш врач или инструктор по диабету помогут вам изучить основы самостоятельной инъекции, а также помогут решить, будет ли ручка, помпа или пластырь работать для вас лучше, чем традиционная игла и шприц.
Как сделать инъекцию инсулина
- Примечания по уходу
- Как сделать инъекцию инсулина
Этот материал нельзя использовать в коммерческих целях, в больницах или медицинских учреждениях. Несоблюдение может повлечь за собой судебный иск.
ЧТО НУЖНО ЗНАТЬ:
Что мне нужно знать об инсулиновых шприцах?
Инсулиновые шприцы бывают разных размеров в зависимости от необходимой вам дозы инсулина. Ваш лечащий врач или фармацевт помогут вам подобрать шприц нужного размера. Используйте инсулиновый шприц правильного размера, чтобы убедиться, что вы получаете правильную дозу инсулина.
Куда мне вводить инсулин?
- Вы можете вводить инсулин в живот, плечо, ягодицы, бедро, а также в переднюю или боковую часть бедра. Инсулин действует быстрее всего, когда его вводят в брюшную полость.
- Не вводите инсулин в области ран или синяков. Инсулин, введенный в раны или синяки, может неправильно попасть в ваше тело.
- Каждый раз, когда вы вводите инсулин, используйте другое место внутри участка. Например, введите инсулин в разные области живота. Инсулин, введенный в ту же область, может вызвать уплотнения, отек или утолщение кожи.
Как ввести инсулин шприцем?
- Вымойте руки водой с мылом. Это поможет предотвратить заражение. Вытрите руки чистым полотенцем или бумажным полотенцем.
- Очистите кожу в месте введения инсулина. Можно использовать спиртовую салфетку или ватную палочку, смоченную в спирте.
- Возьмите складку кожи. Осторожно ущипните кожу и жир между большим и указательным пальцами.
- Введите иглу прямо в кожу. Не держите шприц под углом. Убедитесь, что игла полностью вошла в кожу. Отпустите защемленную ткань.
- Нажмите на поршень, чтобы ввести инсулин. Нажимайте на поршень, пока не выйдет инсулин. После введения инсулина держите иглу на месте в течение 5 секунд.
- Вытяните иглу. Нажмите на место инъекции в течение 5-10 секунд. Не тереть. Это предотвратит утечку инсулина.
- Выбросьте использованный инсулиновый шприц в соответствии с указаниями. Не закрывайте шприц повторно, прежде чем выбросить его.
Как уменьшить боль при инъекции инсулина?
- Введите инсулин комнатной температуры.Если инсулин хранился в холодильнике, удалите его за 30 минут до инъекции.
- Перед инъекцией удалите из шприца все пузырьки воздуха.
- Если вы очищаете кожу спиртовой салфеткой, подождите, пока она высохнет, прежде чем вводить инсулин.
- Расслабьте мышцы в месте инъекции.
- Не меняйте направление иглы во время введения или извлечения.
Могу ли я использовать шприц повторно?
Вы можете увеличить риск бактериальной инфекции при повторном использовании шприцев.Спросите своего лечащего врача, безопасно ли вам повторно использовать шприц. Не используйте шприц повторно, если у вас открытая рана, проблемы со зрением или инфекция. Ниже приведены советы по безопасному повторному использованию шприца:
- Закройте иглу, как только закончите ее использовать. Положите колпачок на стол или твердую поверхность и вставьте иглу в колпачок.
- Не позволяйте игле касаться ничего, кроме чистой кожи или верхней части флакона с инсулином.
- Никогда не делиться шприцами с кем-либо.
- Не чистите иглу спиртом. Это удалит покрытие, которое помогает игле легко входить в кожу.
- Выбросьте шприц, который сгибает или касается чего-либо, кроме чистой кожи.
Где мне избавиться от использованных шприцев?
Спросите у своего врача, где избавиться от шприцев. Он может посоветовать вам поместить шприц в прочную бутылку с моющим средством для стирки или металлическую банку из-под кофе. Емкость должна иметь плотно прилегающую крышку.Спросите в вашем местном органе по утилизации отходов, нужно ли вам соблюдать определенные правила по избавлению от шприцев. Берите с собой использованные шприцы в поездку. Упакуйте их в пластиковый или металлический контейнер с надежной крышкой.
Когда мне следует связаться с поставщиком медицинских услуг?
- Вы чувствуете или видите твердые бугорки на коже в том месте, где вы вводите инсулин.
- Вы думаете, что дали себе слишком много или недостаточно инсулина.
- Ваши инъекции очень болезненны.
- Вы видите кровь или прозрачную жидкость на месте инъекции более одного раза после введения инсулина.
- У вас есть вопросы о том, как делать укол.
- Вы не можете позволить себе покупать лекарства для диабета.
- У вас есть вопросы или опасения по поводу вашего состояния или ухода.
Соглашение об уходе
У вас есть право помочь спланировать свое лечение. Узнайте о своем состоянии здоровья и о том, как его можно лечить. Обсудите варианты лечения со своими поставщиками медицинских услуг, чтобы решить, какое лечение вы хотите получать. Вы всегда имеете право отказаться от лечения. Вышеуказанная информация носит исключительно учебный характер.Он не предназначен для использования в качестве медицинского совета по поводу индивидуальных состояний или лечения. Поговорите со своим врачом, медсестрой или фармацевтом перед тем, как следовать любому лечебному режиму, чтобы узнать, безопасно ли оно для вас и эффективно.
© Copyright IBM Corporation 2021 Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях. Все иллюстрации и изображения, включенные в CareNotes®, являются собственностью A.D.A.M., Inc. или IBM Watson Health
, охраняемой авторским правом.
Подробнее о том, как вводить инъекцию инсулина
IBM Watson Micromedex
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Заявление об отказе от ответственности
% PDF-1.4
%
957 0 объект
>
эндобдж
xref
957 219
0000000016 00000 н.
0000006625 00000 н.
0000006775 00000 н.
0000008334 00000 н.
0000008526 00000 н.
0000008649 00000 н.
0000008837 00000 н.
0000009029 00000 н.
0000009147 00000 н.
0000009245 00000 н.
0000009433 00000 п.
0000009531 00000 н.
0000009723 00000 н.
0000010041 00000 п.
0000010746 00000 п.
0000010844 00000 п.
0000011160 00000 п.
0000011254 00000 п.
0000011565 00000 п.
0000011679 00000 п.
0000011744 00000 п.
0000011933 00000 п.
0000012047 00000 п.
0000012335 00000 п.
0000012548 00000 п.
0000012664 00000 п.
0000017822 00000 п.
0000017920 00000 н.
0000018109 00000 п.
0000018575 00000 п.
0000018940 00000 п.
0000019517 00000 п.
0000019995 00000 п.
0000020518 00000 п.
0000020602 00000 п.
0000020714 00000 п.
0000021125 00000 п.
0000021316 00000 п.
0000021774 00000 п.
0000022431 00000 п.
0000023017 00000 п.
0000023135 00000 п.
0000023263 00000 п.
0000028210 00000 п.
0000028816 00000 п.
0000029168 00000 п.
0000029543 00000 п.
0000029939 00000 н.
0000030518 00000 п.
0000031044 00000 п.
0000031201 00000 п.
0000035880 00000 п.
0000040977 00000 п.
0000041142 00000 п.
0000046041 00000 п.
0000051645 00000 п.
0000051944 00000 п.
0000052285 00000 п.
0000052491 00000 п.
0000057766 00000 п.
0000070592 00000 п.
0000073700 00000 п.
0000073890 00000 п.
0000073997 00000 п.
0000074096 00000 п.
0000074195 00000 п.
0000074392 00000 п.
0000074518 00000 п.
0000074625 00000 п.
0000074724 00000 п.
0000077455 00000 п.
0000077648 00000 п.
0000077677 00000 п.
0000093392 00000 п.
0000097843 00000 п.
0000099528 00000 н.
0000104246 00000 н.
0000104824 00000 н.
0000104881 00000 н.
0000105765 00000 н.
0000105849 00000 н.
0000106080 00000 н.
0000112347 00000 н.
0000114501 00000 н.
0000114627 00000 н.
0000114748 00000 н.
0000114873 00000 н.
0000114980 00000 н.
0000115091 00000 н.
0000115202 00000 н.
0000115313 00000 п.
0000115435 00000 н.
0000115561 00000 н.
0000115750 00000 н.
0000115849 00000 н.
0000262504 00000 н.
0000262545 00000 н.
0000409200 00000 н.
0000409241 00000 н.
0000419168 00000 п.
0000419209 00000 н.
0000419404 00000 н.
0000419594 00000 н.
0000419673 00000 н.
0000420021 00000 н.
0000420100 00000 н.
0000420465 00000 н.
0000420544 00000 н.
0000420889 00000 н.
0000420968 00000 н.
0000421315 00000 н.
0000421394 00000 н.
0000421753 00000 н.
0000421832 00000 н.
0000422182 00000 п.
0000422261 00000 п.
0000422577 00000 н.
0000422656 00000 н.
0000423463 00000 н.
0000423542 00000 н.
0000424414 00000 н.
0000424493 00000 н.
0000424829 00000 н.
0000424908 00000 н.
0000425244 00000 н.
0000425323 00000 н.
0000425644 00000 н.
0000425723 00000 н.
0000426092 00000 н.
0000426171 00000 н.
0000427046 00000 н.
0000427125 00000 н.
0000428013 00000 н.
0000428092 00000 н.
0000428422 00000 н.
0000428501 00000 п.
0000428832 00000 н.
0000428911 00000 н.
0000429276 00000 н.
0000429355 00000 п.
0000429679 00000 н.
0000429758 00000 н.
0000430101 00000 п.
0000430180 00000 н.
0000430597 00000 п.
0000430676 00000 н.
0000431026 00000 н.
0000431105 00000 н.
0000431478 00000 н.
0000431557 00000 н.
0000431901 00000 н.
0000431980 00000 н.
0000432351 00000 п.
0000432430 00000 н.
0000432775 00000 н.
0000432854 00000 н.
0000433200 00000 н.
0000433279 00000 п.
0000433779 00000 п.
0000434107 00000 п.
0000434186 00000 п.
0000434609 00000 н.
0000434688 00000 н.
0000435049 00000 н.
0000435128 00000 п.
0000435424 00000 н.
0000435503 00000 н.
0000436141 00000 п.
0000436220 00000 н.
0000436565 00000 н.
0000436644 00000 н.
0000436991 00000 п.
0000437070 00000 п.
0000437415 00000 н.
0000437494 00000 п.
0000437849 00000 п.
0000437928 00000 н.
0000438275 00000 п.
0000438354 00000 п.
0000438673 00000 п.
0000438752 00000 п.
0000439519 00000 н.
0000439598 00000 н.
0000440406 00000 н.
0000440485 00000 н.
0000440820 00000 н.
0000440899 00000 н.
0000441233 00000 н.
0000441312 00000 н.
0000441636 00000 н.
0000441715 00000 н.
0000442533 00000 н.
0000442612 00000 н.
0000443466 00000 н.
0000443545 00000 н.
0000444045 00000 н.
0000444374 00000 н.
0000444453 00000 н.
0000444781 00000 н.
0000444860 00000 н.
0000445190 00000 п.
0000445269 00000 н.
0000445632 00000 н.
0000445711 00000 п.
0000446040 00000 н.
0000446119 00000 н.
0000446463 00000 н.
0000446542 00000 н.
0000446950 00000 н.
0000447029 00000 н.
0000447454 00000 н.
0000447533 00000 н.
0000447896 00000 н.
0000447975 00000 н.
0000448271 00000 н.
0000448350 00000 н.
0000448993 00000 н.
0000006432 00000 н.
0000004676 00000 н.
трейлер
] / Назад 3117170 / XRefStm 6432 >>
startxref
0
%% EOF
1175 0 объект
> поток
h {PSw} $ ܼ JY $ AC! 8 * 3RWT ز ݎ A ղ, Tk ՝ hbGmV: tvw \.? gN> s ~ yw
Как смешать инсулин и сделать себе прививку инсулина
Для людей с диабетом инъекция инсулина доставляет лекарство в подкожную ткань — ткань между кожей и мышцами. Подкожная ткань (также называемая тканью «sub Q») находится по всему телу.
При использовании инсулинового шприца выполните следующие действия. Примечание: эти инструкции не предназначены для пациентов, использующих инсулиновую ручку или систему инъекций без иглы.
Соберите расходные материалы для инсулина
Выберите чистую и сухую рабочую зону и соберите следующие запасы инсулина:
- Бутыль с инсулином
- Стерильный инсулиновый шприц (игла прикреплена) со снятой оберткой
- Две спиртовые салфетки (или ватные тампоны и бутылка медицинского спирта)
- Один контейнер для использованного оборудования (например, контейнер из твердого пластика или металла с завинчивающейся или плотно закрывающейся крышкой или коммерческий контейнер для острых предметов)
Вымойте руки с мылом и теплой водой и вытрите чистым полотенцем.
Подготовка инсулина и шприца
- Снимите пластиковую крышку с флакона с инсулином.
- Переверните флакон с инсулином между руками два-три раза, чтобы перемешать инсулин. Не встряхивайте флакон, поскольку могут образовываться пузырьки воздуха и влиять на количество выведенного инсулина.
- Протрите резиновую часть на верхней части флакона с инсулином спиртовым тампоном или ватным тампоном, смоченным в спирте.
- Установите флакон с инсулином поблизости на ровную поверхность.
- Снимите колпачок с иглы.
Если вам прописали сразу два типа инсулина (смешанная доза), перейдите к инструкциям в следующем разделе.
- Наберите необходимое количество единиц воздуха в шприц, потянув поршень назад. Вам нужно набрать в шприц столько же воздуха, сколько нужно ввести инсулина. Всегда измеряйте от верха плунжера.
- Вставьте иглу в резиновую пробку флакона с инсулином. Нажмите на поршень, чтобы нагнетать воздух во флакон (это облегчит всасывание инсулина).Оставьте иглу в бутылке.
- Переверните флакон и шприц вверх дном. Убедитесь, что инсулин покрывает иглу.
- Оттяните плунжер на необходимое количество единиц (измеряйте от верха плунжера).
- Проверьте шприц на наличие пузырьков воздуха. Пузырьки воздуха в шприце не причинят вам вреда, если они будут введены, но они могут уменьшить количество инсулина в шприце. Чтобы удалить пузырьки воздуха, постучите по шприцу, чтобы пузырьки воздуха поднялись вверх, и надавите на поршень, чтобы удалить пузырьки воздуха.Еще раз проверьте дозу и при необходимости добавьте в шприц еще инсулина.
- Удалите иглу из флакона с инсулином. Осторожно установите колпачок на иглу.
Как отмерить смешанную дозу инсулина
Ваш врач может прописать два типа инсулина для одновременного введения при диабете. Эта смешанная доза может обеспечить лучший контроль сахара в крови для некоторых людей.
При инъекции смешанной дозы инсулина выполните следующие действия:
- Выполните шаги подготовки, описанные выше для обоих флаконов с инсулином.
- Наберите необходимое количество единиц воздуха в шприц, потянув поршень назад. Наберите в шприц воздух, равный необходимому количеству мутного (промежуточного или длительного действия) инсулина. Всегда измеряйте от верха поршня (край, ближайший к игле).
- Вставьте иглу в резиновую пробку флакона с непрозрачным инсулином. Нажмите на поршень, чтобы нагнетать воздух во флакон (это облегчит всасывание инсулина). Не набирайте инсулин в шприц в это время.Выньте иглу из бутылки.
- Наберите необходимое количество единиц воздуха в шприц, потянув поршень назад. Наберите в шприц воздух, равный необходимому количеству чистого инсулина (короткого действия). Всегда измеряйте от верха плунжера.
- Вставьте иглу в резиновую пробку прозрачного флакона с инсулином. Нажмите на поршень, чтобы нагнетать воздух во флакон (это облегчит всасывание инсулина).
- Переверните флакон и шприц вверх дном.Убедитесь, что инсулин покрывает иглу.
- Оттяните поршень до необходимого количества единиц чистого инсулина (измеряйте от верха поршня, края, ближайшего к игле).
- Проверьте шприц на наличие пузырьков воздуха. Пузырьки воздуха в шприце не причинят вам вреда, если они будут введены, но они могут уменьшить количество инсулина в шприце. Чтобы удалить пузырьки воздуха, постучите по шприцу, чтобы пузырьки воздуха поднялись вверх, и надавите на поршень, чтобы удалить пузырьки воздуха.Еще раз проверьте дозу и при необходимости добавьте в шприц еще инсулина.
- Извлеките иглу из прозрачного флакона с инсулином и вставьте его в резиновую пробку флакона с непрозрачным инсулином.
- Переверните флакон и шприц вверх дном. Убедитесь, что инсулин покрывает иглу.
- Оттяните поршень до необходимого общего количества необходимых единиц инсулина (измеряйте от верха поршня).
Важно: Это должно быть точное измерение.Если вы наберете слишком много мутного инсулина, следует отказаться от общей дозы в шприце. Будьте осторожны, чтобы не протолкнуть прозрачный инсулин из шприца в мутный инсулин. Если после смешивания инсулина в шприце появляются большие пузырьки воздуха, откажитесь от этой дозировки и начните процедуру заново. Не вставляйте инсулин обратно во флакон.
- Осторожно установите колпачок на иглу.
- Теперь вы готовы ввести инсулин. Следуйте инструкциям, перечисленным ниже.
Поменяйте места для инъекций инсулина
Поскольку вы будете регулярно вводить инсулин от диабета, вам необходимо знать, куда его вводить и как вращать (перемещать) места инъекций. Меняя местами инъекции, вы сделаете инъекции проще, безопаснее и удобнее. Если одно и то же место инъекции используется снова и снова, под кожей могут образоваться отвердевшие участки, которые мешают правильному использованию инсулина.
Важно: Используйте только места на передней части тела для самостоятельной инъекции.Любой из сайтов может быть использован, если кто-то другой делает вам инъекцию.
Следуйте этим инструкциям:
- Спросите своего врача, медсестру или преподавателя по вопросам здоровья, какие сайты вам следует использовать.
- Перемещайте место каждой инъекции. Сделайте инъекцию на расстоянии не менее 1 1/2 дюйма от места последней инъекции.
- Старайтесь использовать одну и ту же общую зону инъекции в одно и то же время каждого дня (например, используйте живот для инъекции перед обедом). Примечание: живот абсорбирует инсулин быстрее всего, за ним следуют руки, бедра и ягодицы.
- Запишите, какие места инъекций вы использовали.
Выберите и очистите место инъекции
Выберите место инъекции для инъекции инсулина.
Не вводите инъекции возле суставов, в паховую область, в пупок, в середину живота или возле шрамов.
Очистите место инъекции (около 2 дюймов кожи) круговыми движениями спиртовой салфеткой или ватным тампоном, смоченным в медицинском спирте. Оставьте поблизости спиртовую салфетку или ватный тампон.
Введите инсулин
Рукой, которой вы пишете, возьмите цилиндр шприца (концом иглы вниз) как ручку, стараясь не прикасаться пальцем к поршню.
- Снимите колпачок иглы.
- Другой рукой осторожно ущипните складку кожи на 2-3 дюйма по обе стороны от очищенного места инъекции.
- Быстрым движением введите иглу в защемленную кожу под углом 90 градусов (прямо вверх и вниз). Игла должна полностью входить в кожу.
- Нажимайте на поршень шприца, пока из шприца не выйдет весь инсулин.
- Быстро вытяните иглу. Не трите место укола.После инъекции у вас может начаться кровотечение. Если у вас кровотечение, слегка надавите спиртовой салфеткой. При необходимости закройте место инъекции повязкой.
Утилизация шприца и иглы
Не закрывайте иглу колпачком. Бросьте шприц и иглу целиком в контейнер для использованного оборудования для «острых предметов». Когда емкость заполнится, закройте ее крышкой или крышкой и выбросьте вместе с мусором.
НЕ выбрасывайте этот контейнер в мусорную корзину. В некоторых общинах действуют особые законы об утилизации.Обратитесь в местный отдел здравоохранения за конкретными инструкциями по утилизации в вашем районе.