Диастаз — #Sekta: информационный портал
Диастаз — это увеличение расстояния между двумя секциями прямой мышцы живота. Разделение происходит в абдоминальном шве (Linea Alba и Linea Semilunaris) средней линии соединительной ткани в передней части живота.
Данное явление может возникнуть после беременности, при быстрых наборе или потере веса, продолжительных и значительных физических нагрузках, длительном кашле или регулярных запорах. Образованию диастаза способствует врожденная слабость соединительной ткани (дисплазия).
Диастаз нередко сочетается с грыжами передней брюшной стенки самых различных локализаций, варикозной болезнью нижних конечностей, плоскостопием, геморроем, нарушением зрения и сколиозом.
Сильное и длительное напряжение мышц живота приводит к повышению внутрибрюшного давления, а слабость белой линии приводит к тому, что мышцы, под воздействием созданного ими же повышенного внутрибрюшного давления, начинают расходиться в стороны.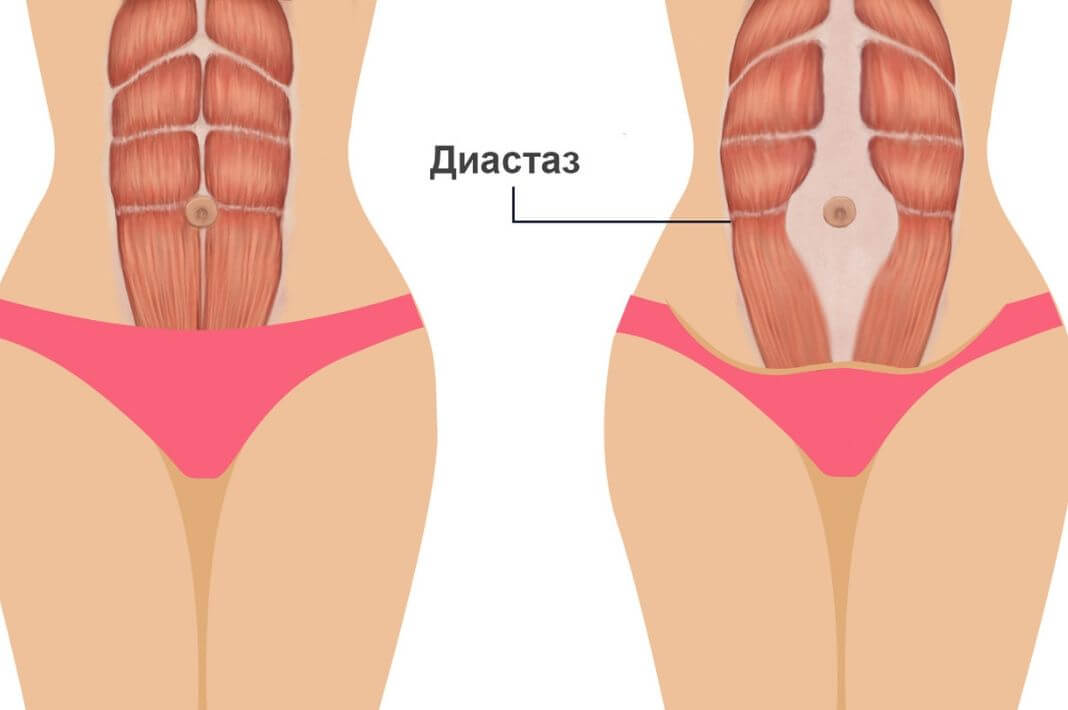 Замыкается так называемый «порочный круг», когда напряжение мышц вызывает дальнейшее увеличение диастаза.
Замыкается так называемый «порочный круг», когда напряжение мышц вызывает дальнейшее увеличение диастаза.
Во время беременности под действием гормона релаксина связки растягиваются, а мышцы передней брюшной стенки ослабевают, чтобы матка, а вместе с ней живот имели возможность увеличиваться вместе с ростом плода. После родов мышцы постепенно восстанавливаются, но сухожилия могут остаться в прежнем состоянии и создавать видимость выпирающего вперед живота.
Кроме косметического дефекта диастаз может быть опасен для здоровья женщины, так как нарушается целый ряд механизмов, обеспечивающих правильную работу внутрибрюшных структур, мышц живота и спины, и, как следствие, может возникнуть тазовый дискомфорт и опущение внутренних органов.
66% женщин с диастазом прямых мышц живота отмечают развитие недержания мочи при кашле или чихании, дискомфорт при половой жизни. Диастаз и различные тазовые нарушения, как правило, идут рука об руку.
| 100% женщин имеют некоторую степень диастаза прямой мышцы живота в третьем триместре беременности, это означает, что невозможно избежать физиологического диастаза, важно впоследствии следить за восстановлением. |
Важно отметить, что у многих женщин расхождение прямых мышц сохраняется 6-8 недель после рождения ребенка, и это расхождение может остаться неизменным в течение года после родов. При этом, расхождение до 2 см. считается физиологической нормой.
Существует 3 степени диастаза в зависимости от размера расхождения прямых мышц живота:
1 степень — 2-5 см;
2 степень — 5-7 см;
3 степень — более 7 см.
Выделяют три вида диастаза в зависимости от локализации расхождения:
- Выше пупа;
- Ниже пупа;
- Смешанный тип (наличие расхождения мышц и выше, и ниже пупа).
В 2009 году группой учёных было проведено исследование — с помощью ультразвуковых методов была измерена ширина белой линии у 150 первородящих женщин в возрасте 20-45 лет.
Было обнаружено, что средняя ширина белой линии может сильно варьироваться — от 7 мм в области мечевидного отростка до 13 мм над пупком и 8 мм ниже пупка. |
Самодиагностика диастаза
Если вы подозреваете у себя диастаз, предлагаем вам выполнить самодиагностику по видео и записать результаты. Для записи вы можете использовать таблицу в инфографике ниже или любой удобный вам носитель.
Диастаз измеряется по трем параметрам:
- Длина расхождения
Измерьте, на сколько сантиметров от пупка вверх и вниз разошлись мышцы.
- Ширина расхождения
Сколько сантиметров между мышцами над пупком и под пупком.
- Глубина погружения пальцев
Оцените, насколько погружаются пальцы, при проведении теста. В процессе восстановления вы научитесь включать в работу поперечную мышцу живота и глубина погружения пальцев при тесте станет меньше.
Скачать файл для печати
Во время каждого теста, понаблюдайте за следующими аспектами:
- Оцените, не испытываете ли вы болезненных ощущений в лобковом симфизе (сочленение лонных костей).

- Постарайтесь почувствовать границы мышц вдоль середины вашего живота и оцените — это мягкий разрыв или чёткое разделение мышц.
- Посмотрите, видите ли вы вздутие или валик.
- Прислушайтесь к ощущениям — испытываете ли вы дискомфорт в области тазового дна (непроизвольное выделение мочи, отхождение газов, воздуха из влагалища).
| Если при выполнении этих пунктов вас что-то насторожило, необходимо проконсультироваться с врачом для полной оценки состояния брюшной полости и/или органов малого таза перед началом цикла упражнений для коррекции диастаза. |
Видео теста самодиагностики можно просмотреть ниже:
Нагрузки при диастазе
Первое, что приходит в голову женщине, обнаружившей у себя диастаз, сразу начать качать пресс. Это в корне неверное решение.
Классические упражнения на пресс не только не окажут положительного действия, но и способны увеличить расхождение прямых мышц живота. |
Исследования свидетельствуют о том, что изолированные упражнения на пресс не являются эффективным способом борьбы с диастазом.
В работах 2013 года, опубликованных в The Journal of Strength and Conditioning Research, выделяются следующие основные изолирующие и комплексные упражнения, которые рекомендовано исключить при диастазе:
- подъемы корпуса, ног, того и другого вместе из положения лежа на спине; силовые скручивания лежа, «велосипед», «ножницы»;
- асаны йоги, создающие сильное давление на среднюю линию живота, такие как маюрасана и подобные;
- силовые позы, значительно повышающие внутрибрюшное давление — силовые балансы на руках, махи и броски ногами, прыжки, отжимания;
- позы, растягивающие или расширяющие брюшную стенку — прогибы, вариации мостов, в том числе, на фитболе или скамье для прогибов, подтягивания;
- прямые планки;
- длительные стойки на руках/локтях и коленях/ступнях как, например, при отжиманиях от пола.

| В повседневных делах следует избегать нагрузок, приводящих к повышению внутрибрюшного давления. Поэтому вам предстоит подумать о перераспределении домашних дел на некоторое время. |
Учтите несколько важных моментов:
- Надевайте послеродовой бандаж, когда носите вашего малыша на руках, особенно если это занимает длительное время
- Не берите тяжести весом больше 5-6 кг. Поднимая предметы, сгибайте руки в локтях, а не держите их на вытянутых руках:
| Правильно | Не правильно |
- Ложитесь и вставайте с кровати через бок, как и во время беременности. Спите на спине или на боку.
- Если нужно подняться со стула, втяните живот и вставайте в основном за счет силы ног.
- Сохраняйте правильную осанку: не прогибайтесь в пояснице, но и не сутультесь.

Слингоношение также может усугубить диастаз. Не имеет значения, носите ли вы малыша в слинге, эргорюкзаке, хипсите или на руках, если вы при этом нарушаете свою осанку. Именно нарушение осанки у большинства женщин является причиной болей в пояснице, грудном отделе позвоночника, лобковом симфизе и провоцирует увеличение степени диастаза.
Основная ошибка многих женщин — это скругление спины, плечи при этом уходят вперёд, таз также подается вперёд — это компенсирует вес ребенка за счёт смещения центра тяжести, но значительно вредит здоровью мамы. Кроме того, сам вес ребенка приводит к повышению внутрибрюшного давления, провоцируя ещё большее расхождение прямых мышц живота.
Если вы испытываете дискомфорт или боль во время ношения ребенка, или у вас диастаз 2-3 степени — вам следует отказаться от использования слинга на время реабилитации.
Если вы только планируете беременность, для профилактики развития значительного диастаза следует обратить внимание на укрепление мышц пресса, мускулатуры тазового дна, глубоких мышц спины и диафрагмы. |
Во время беременности это поспособствует поддержке растущего живота, предотвратит боли в поясничном отделе позвоночника и будет препятствовать опущению органов малого таза. Также замечено, что при хорошем развитии глубоких мышц-стабилизаторов восстановление после родов проходит значительно быстрее.
Хирургическая коррекция
| Абдоминопластика — хирургический метод устранения диастаза. С этой целью используют натяжную пластику местной тканью или ненатяжную пластику синтетическим сетчатым эндопротезом. |
Современные научные данные и клинический опыт свидетельствует о том, что биомеханические и физиологические причины, беременность и роды могут оказать влияние на фасции системы поддержки брюшной полости, приводя к диастазу. Но далеко не всем женщинам с диастазом прямых мышц живота требуется хирургическое вмешательство для восстановления полной функции.
В настоящее время клиническая гипотеза заключается в том, что после момента родов должно пройти не менее одного года для того, чтобы можно было принять решение о необходимости хирургической коррекции дистаза.
| Окончательно хирургическое вмешательство может быть показано только в том случае, если мультизадачная система коррекции дистаза, включающая в себя питание, упражнения и активный образ жизни, оказалась неэффективной для восстановления. |
Упражнения для коррекции диастаза
Важно отметить, что подход к коррекции диастаза с помощью физических упражнений должен быть поэтапным и регулярным. Наша система включает в себя постепенное включение глубоких мышц корпуса, обеспечивающих равномерную нагрузку. В итоге такой подход приводит к закрытию или значительному уменьшению диастаза.
| Выполнять комплекс упражнений для коррекции диастаза можно при 1 и 2 степени, при отсутствии грыж и не ранее, чем через 6 месяцев после родов путем кесарева сечения и 1 месяца после естественных родов (начинать с первого этапа упражнений). |
При наличии диастаза 3 степени следует остановиться на первом этапе программы до тех пор, пока он не достигнет хотя бы 2 степени.
Программа реабилитации диастаза #sekta условно разделена на два этапа:
- первый этап — это формирование режима физической активности;
- второй этап — это переход к выполнению более интенсивных упражнений.
Работа над коррекцией диастаза начинается с коррекции или укрепления осанки, ходьбы, суставной гимнастики, нормализации режима питания, упражнений по дыхательной гимнастике, укрепления поперечной мышцы живота и мышц тазового дна.
Правильная осанка
Одно из самых важных, хоть на первый взгляд и несущественных упражнений, — формирование навыка правильной осанки.
В течение некоторого времени вам потребуется постоянно отслеживать своё положение тела: плечи расправлены, находятся ровно над тазом, живот умеренно подтянут, бедра располагаются ровно, стопы находятся на ширине плеч, пальцы расставлены для устойчивости.
Первое время это будет непривычно, но со временем вы сформируете привычку стоять и двигаться, не нарушая вертикального положения. Старайтесь не напрягать лицевую мускулатуру, чтобы не вызывать напряжения в теле. При движении рёбер и плеч вы не должны испытывать дискомфорт в желудке или задерживать дыхание.
Старайтесь не напрягать лицевую мускулатуру, чтобы не вызывать напряжения в теле. При движении рёбер и плеч вы не должны испытывать дискомфорт в желудке или задерживать дыхание.
Следите за тем, чтобы копчик не смещался вперед, а вес был распределен равномерно, не смещаясь на одно бедро — все эти тазовые наклоны указывают на то, что поперечная мышца живота не работает. Чтобы задействовать поперечную мышцу, подтяните живот к пояснице, концентрируясь на области ниже пупка.
Сформировать правильное вертикальное положение тела поможет упражнение у стены: подойдите к стене, развернитесь к ней спиной и плотно прижмите пятки, голени, ягодицы, лопатки, плечи и затылок. Отстроив положение, проведите 15-20 дыхательных циклов:
- На вдохе: живот расслабляется, рёбра расходятся в сторону.
- На выдохе: подтягиваем живот вовнутрь, работают только мышцы живота, плечи не двигаются.
Выполняйте это упражнение не менее 5 раз в день на первом этапе. Для того чтобы ваше тело запомнило правильное положение мышц, потребуется некоторое время. Для того чтобы ваше тело запомнило правильное положение мышц, потребуется некоторое время. |
Дыхание
Дыхательные упражнения помогают диафрагме вернуться к правильному функционированию после родов. Во время беременности диафрагма выталкивается вверх растущей маткой и теряет способность полноценно опускаться во время дыхания (фаза вдоха).
Работа грудной диафрагмы тесно связана с работой диафрагмы таза — они как вертикальный поршень всегда работают в совместном режиме. Их отлаженная работа благоприятно сказывается на работе всех внутренних органов и состоянии мышц передней брюшной стенки. Поэтому крайне важно вовремя и корректно наладить этот механизм.
Для этого можно использовать различные дыхательные техники:
1. Дыхание животом.
Лягте на пол на спину, согните ноги в коленях, соедините колени и стопы вместе, положите одну руку на живот, другую на грудную клетку. Делая вдох, мягко надуйте живот так, чтобы ваша рука, лежащая на животе, двигалась вверх. На выдохе мягко опустите живот вниз, подтягивая мышцы тазового дна вовнутрь.
На выдохе мягко опустите живот вниз, подтягивая мышцы тазового дна вовнутрь.
Старайтесь исключить движения грудной клетки вверх, контролируя это другой рукой.
2. Боковое (ребёрное) дыхание.
Займите удобное положение сидя с прямой спиной, положите ладони (все 5 пальцев) на нижние ребра под грудью, направьте локти в стороны. Попробуйте «делать вдох в свои руки», толкая рёбрами ладони, и почувствуйте боковое расширение грудной клетки; плечи при этом должны оставаться неподвижными.
3. Чередование верхнего и нижнего дыхания сидя или лежа.
Займите положение лежа на спине, согните колени, поставьте стопы на ширине таза параллельно друг другу.
Медленно начните выполнять вдох, наполняя воздухом сначала живот, а затем грудную клетку. Выдыхая, выталкивайте воздух сначала из живота, затем из грудной клетки. На выдохе дополнительно подтягивайте живот к пояснице, направляйте лобковую кость к рёбрам (можно слегка подкручивать таз на себя и подтягивать мышцы таза вовнутрь).
Мышцы тазового дна
Укрепление мышц тазового дна препятствует опущению внутренних органов во время восстановления мышц пресса. Выполняйте их ежедневно, уделяя своему здоровью 5-10 минут в день. Список упражнений вы можете посмотреть в статье «Укрепление мышц тазового дна».
На втором этапе можно переходить к выполнению физических упражнений на укрепление мышечного корсета, а также к более интенсивным упражнениям и адаптированным тренировкам.
Упражнение «Вакуум»
Упражнение можно выполнять только после постепенного укрепления поперечной и прямых мышц живота. Проводите последовательное освоение упражнения в исходных положениях лежа на спине, потом на четвереньках, а затем стоя.
Упражнения на укрепление мышц пресса
Включение косых мышц живота, боковые наклоны, различные варианты позы планки и специально адаптированная тренировка для наших учеников с учётом повышения нагрузки от минимальной к интенсивной.
Вы можете выбрать любые 3-5 упражнений и начинать с 10 повторов на каждую сторону.
1. Ножницы в боковой планке, колено на полу
Косые мышцы пресса, мышцы спины, боковая поверхность бедра, мышцы рук.
Исходное положение (ИП): лежим на боку, опора на локоть, локоть строго под плечом, опорная нога согнута в колене, спина прямая.
Отрываем таз от пола, тело напряжено, от плеча до колена — одна прямая линия. Поднимаем прямую левую ногу вверх, затем опускаем её на пол и опускаем таз в ИП.
2. Ножницы в боковой планке
Косые мышцы пресса, мышцы спины, боковая поверхность бедра, мышцы рук.
ИП: лежим на боку, опора на локоть, локоть строго под плечом, ноги прямые, спина прямая.
С выдохом отрываем таз от пола и поднимаем верхнюю ногу как можно выше. Со вдохом опускаем её и возвращаемся в исходное положение. ВАЖНО: не заваливаемся в сторону, корпус максимально напряжен.
3. Боковая складка
Косые мышцы пресса.
ИП: лежа на боку, нижняя рука лежит вдоль тела, другая рука за головой (локоть смотрит в сторону). Ноги выпрямлены, в воздухе, параллельно полу (но не лежат на нём!).
На счёт «раз» с выдохом выполняем скручивание через сторону, стараясь не просто согнуть ноги в коленях, а поднять их как можно выше, локтем тянемся к коленям. Опорная рука во время скручивания сгибается в локте. На счёт «два» возвращаемся в ИП. ВАЖНО: ноги не опускаются на пол в течение всего упражнения. Не заваливаемся вперёд или назад.
4. Динамичная боковая планка с предплечья (колено на полу)
Косые мышцы пресса.
ИП: боковая планка с предплечья, локоть чётко под плечом, опорная нога согнута в колене на 90 градусов и лежит на полу, спина прямая, таз подкручен, тело — одна прямая линия.
Медленно поднимаем и опускаем таз, напрягая мышцы пресса. ВАЖНО: спина всегда прямая, таз поднимаем как можно выше, в нижней точке стараемся не касаться пола, останавливаем таз за 1-2 см от пола.
5. Динамичная боковая планка с предплечья
Косые мышцы пресса.
ИП: боковая планка с предплечья, локоть чётко под плечом, спина прямая, таз подкручен, тело — одна прямая линия.
Медленно поднимаем и опускаем таз, напрягая мышцы пресса. ВАЖНО: спина всегда прямая, таз поднимаем как можно выше, в нижней точке стараемся не касаться пола, останавливаем таз за 1-2 см от пола.
6. Подтягивание колена к локтю на четвереньках
Мышцы спины, мышцы рук и ног.
ИП: Стоим в «позе кошки» на четвереньках: колени и руки на полу, запястья — строго под плечами. отрываем противоположные руку (правую) и ногу (левую) от пола, вытягиваем ногу — назад, руку — вперед, чтобы они образовали одну прямую линию со спиной.
На счет «раз» согнули ногу — в колене, руку — в локте и подтянули колено и локоть друг к другу, чтобы они встретились под животом, при движении — несколько скругляется спина, прогиб в пояснице исчезает. На счет «два» — вытянули ногу и руку до ИП.
7. Подъем таза с подъемом ноги
Ягодичные мышцы, задняя и передняя поверхности бедра, прямые мышцы пресса.
ИП: лежа на спине, руки вдоль тела, обе ноги согнуты в коленях, стопы на полу. С выдохом поднимаем таз наверх. Тело от плеч до колен находится на одной прямой, опора на стопы и плечи.
Не опуская таз и сохраняя угол в колене 90 градусов, подтягиваем правую ногу к груди так, чтобы в верхнем положении угол между ногой и корпусом был тоже 90 градусов. Возвращаем ногу на пол, со вдохом опускаем таз. Повторяем то же самое на другую сторону. ВАЖНО: во время подъёма ноги таз не должен опускаться ниже, удерживаем его на максимальном уровне!
8. Видеокомплекс
На втором этапе реабилитации вы можете сделать упражнения из нашего видеокомплекса:
Дистанционная программа, которую представляет Школа идеального тела #Sekta для мам, содержит подробные рекомендации по сокращению диастаза, широкий набор упражнений и поддержку специалистов. В данной статье мы поделились лишь небольшой частью наших знаний, дали вектор работы. Это не инструкция к действию, но база для разработки плана по борьбе со столь неприятной проблемой.
Женщины — великая сила, они генерируют любовь ежесекундно: к мужу, к детям, к себе. В наше время как никогда важно иметь здоровое тело и душу для того, чтобы вечный двигатель любви работал без перебоев, чтобы мама была активна и бодра, успевала заниматься собой, реализовывать свой потенциал, жила в гармонии со своим телом. Диастаз — не приговор, а повод грамотно выстроить свой график тренировок с поправкой на имеющиеся особенности.
Достичь эстетически красивого живота, укрепить брюшную стенку и избежать осложнений, связанных с расхождением мышц, — это цели, которые ставят перед собой многие женщины, проходящие курс #sektamama. И все они отмечают прогресс, выраженность которого зависит от усилий, которые прикладывает каждая. Даже многолетний стаж расхождения прямых мышц живота хорошо поддается коррекции, зачастую помогая избежать хирургического вмешательства. Пробуйте, и вы достигнете цели!
Автор: врач акушер-гинеколог Валерия Пушкина, кафедра женских болезней и репродуктивного здоровья при НМХЦ им. Н.И. Пирогова
Литература:
1. http://dianelee.ca/article-diastasis-rectus-abdominis.php.
2. Lee D G 2004 The Pelvic Girdle 3rd edn. Elsevier SyntaxError.
3. Lee D G 2007 Clinical Reasoning and Pelvic Girdle Pain: Show me the Patient! In: Proceedings of the 6th World 4. Congress on Low Back and Pelvic Girdle Pain, Barcelona, Spain, p 27.
4. http://dianelee.ca/article-diastasis-rectus-abdominis.php#sthash.ACQZUzfw.dpuf.
5. http://www.befitmom.com/diastasis_recti.php.
6. http://www.physiotherapy-treatment.com/diastasis-recti.html.
7. Fit Healthy Moms. 3 Ab Exercises to Heal Diastasis Recti. Available from: http://www.youtube.com/watch?v=Q6Sfih3-TEQ .
8. MomsIntoFitness. Diastasis Recti Exercises 5 min Core Workout.
9. Lee D, Lee LJ, McLaughlin L 2008 Stability, continence and breathing: the role of fascia following pregnancy and delivery. JBMT 12(4):333-348.
10. Lee D 2011 Chapter 6 Pregnancy and its potential complications.
11. Lee D 2011 The Pelvic Girdle — An integration of clinical expertise and research, Elsevier.
что такое норма и патология?. Блог YogaMammy
Если расхождение достаточно широкое, и вы обнаружили у себя симптомы диастаза – не отчаивайтесь, выход есть! В ваших силах скорректировать диастаз – взять его под контроль, уменьшить и вернуться к активному образу жизни без вреда для здоровья. Это можно сделать с помощью специальных комплексов восстановительных упражнений и соблюдая несложные правила безопасности в обычной жизни.
Противопоказания при диастазе.
- В обычной жизни:
- вставать и ложиться следует через бок
- носить тяжесть (в том числе малыша) следует симметрично нагружая спину (рюкзаки вместо сумок на одно плечо и пакетов, в случае ношения малыша — эргорюкзаки, слинги-шарфы, а не хипситы и слинги с кольцами)
- поднимать тяжести следует не за счет мышц спины, а за счет ног, при этом в момент усилия нужно подтягивать мышцы тазового дна
2. Чтобы исключить прогрессирование диастаза, следует очень избирательно подходить к вопросу выбора спортивных упражнений. Избегать нужно тех упражнений, которые провоцируют повышение давления в брюшной полости и напряжение прямых мышц брюшного пресса, в частности:
- упражнения, включающие подъем плеч из положения лежа;
- упражнения, включающие полный или частичный подъем туловища;- подъем ног;
- классические скручивания;- упражнения, в которых органы брюшной полости давят на брюшную стенку за счет силы тяжести: планки и их различные вариации, отжимания от пола;
- боковые планки
- наули
Этот список запретных упражнений будет постепенно сокращаться с освоением техник контроля натяжения белой линии.
Выбор правильных восстановительных упражнений.
Сегодня интернет переполнен описаниями и видео с упражнениями, которые призваны избавить от диастаза всех и вся. В лучшем случае это переведенные на русский язык и адаптированные видео зарубежных фитнес-гуру и модных блогеров, в худших – неграмотный и непрофессиональный подход. Фитнес-индустрия рассматривает диастаз исключительно как медицинскую проблему (а именно хирургическую), связывая борьбу с диастазом исключительно с «закачиванием» мышц живота. Это значительно упрощает и саму проблему диастаза, и, следовательно, ее решение. При этом не учитываются ни параметры расхождения (ширина, глубина диастаза), ни состояние ткани белой линии, ни набор симптомов, сопутствующий диастазу, ни даже пресловутые степени диастаза.
Чтобы правильно выбрать упражнения для коррекции диастаза, очень важно понимать, что соединительная ткань, из которой состоит белая линия, в принципе не может «срастись» обратно в силу своего строения.
Но диастаз можно взять под контроль, если настойчиво, последовательно и регулярно работать с мышцами живота и тазового дна.
Выбирая упражнения для коррекции диастаза, рекомендуем вам ориентироваться на следующие критерии:
- Это должен быть комплекс упражнений, нацеленный прежде всего на тренировку и скоординированную работу глубоких мышц, а именно поперечной мышцы живота и мышц тазового дна, поскольку работа этих мышцы особым образом связана.
- Только после подготовки внутреннего мышечного «ядра» имеет смысл переходить к тренировке более поверхностных мышц – косых и прямой мышцы живота.
- Тренировка любых групп мышц должна базироваться на принципе функциональности, т.е. это не тренировка ради тренировки, а тренировка ради дальнейшего использования полученных навыков. Поэтому крайне важно координировать упражнения с циклом дыхания.
Мы предлагаем вам познакомиться с базовыми упражнениями, необходимыми для освоения навыка координации глубоких мышц. Несмотря на кажущуюся простоту эти упражнения несут огромную пользу и закладывают основу для правильной работы глубоких мышц.
1. Диафрагмальное дыхание – учимся расслаблять живот. Это необходимо, поскольку при напряженном животе правильная тренировка глубоких мышц невозможна.
Со вдохом постепенно и плавно расширяйте грудную клетку, направляйте нижние ребра в стороны и расслабляйте живот. С выдохом ребра и живот без каких-то специальных усилий верните в изначальное положение.
Тренируйте этот тип дыхания в разных позах (сидя, стоя, лежа) и при любой возможности.
Видео-инструкция:
Диастаз прямых мышц живота — цены на лечение, симптомы и диагностика диастаза прямых мышц живота в «СМ-Клиника»
В основе заболевания лежит растяжение и расширение белой линии живота – сухожилия, которое находится между прямыми мышцами, соединяет и удерживает их. Связка расположена посредине живота вертикально, тянется от мечевидного отростка до лобкового сочленения.
Изменение структуры сухожилия возникает на фоне повышения внутрибрюшного давления или нарушения свойств соединительных волокон. Пусковым механизмом выступает длительное давление на брюшную стенку, связанное с беременностью или висцеральным ожирением. Усугубляющим фактором является разрыхление связки на фоне коллагенопатии, воздействия релаксина, незрелости структур и т.д.
В результате белая линия становится тоньше и растягивается. В норме ее размеры восстанавливаются при постепенном уменьшении живота или по мере нормализации свойств соединительной ткани. Таким образом, устраняется физиологический диастаз в период новорожденности или после родов.
Однако если тренировки пресса начинаются раньше положенного срока в послеродовом периоде, то это провоцирует сокращение прямых мышц и одновременное повышение внутрибрюшного давления, а белая линия фиксируется в растянутом положении и плохо удерживает висцеральные структуры. В результате на животе формируются неэстетичные вертикальные валики, появляется округлое выпячивание, возникает дисфункция пищеварительного тракта и повышается риск образования грыжи.
В зависимости от степени растяжения сухожильной связки диастаз классифицируют на степени:
- первая – мышцы отдаляются друг от друга на 2,5-5 см;
-
вторая – связки расходятся на 5-8 см; -
третья – линия растягивается более, чем на 8 см.
По локализации места максимального растяжения, выделяют надпупковую, подпупковую и смешанную формы диастаза. По степени вовлечения других мышц передней брюшной стенки патологию классифицируют на типы:
- А – классическое расхождение мускулатуры после естественных родов;
-
В – расслабление нижнебоковых отделов мышц; -
С – расширение затрагивает область ребер и мечевидного отростка; -
D – диастаз сочетается с искривлением линии талии.
Лечение патологии консервативными способами возможно при небольшом диастазе. На поздних этапах развития патологическое расхождение мышц устраняют с помощью абдоминальных пластических операций.
Диастаз прямых мышц живота — цены на лечение, симптомы и диагностика заболевания в клинике «Мать и дитя» в Москве
Общие сведения
Растяжение сухожильного апоневроза прямых мышц, расположенного по средней линии живота, отмечается у 1% населения. Физиологический диастаз брюшной мускулатуры наблюдается у младенцев и у 66–100% беременных в 3 триместре гестационного периода. Стойкому выраженному расхождению мышц более подвержены женщины субтильного телосложения, выносившие больше одного ребенка, мужчины среднего и старшего возраста, страдающие абдоминальным ожирением.
Причины диастаза
Возникновению заболевания способствует длительное повышение внутрибрюшного давления в сочетании с нарушением структуры волокон, формирующих срединную сухожильную мембрану передней брюшной стенки. По мнению специалистов в сфере пластической и абдоминальной хирургии, наиболее распространенными причинами расхождения прямых мышц являются:
- Беременность. Рост матки приводит к значительному растяжению стенки живота и увеличению брюшного давления. Ситуация усугубляется расслабляющим действием релаксина, который угнетает синтез коллагеновых волокон и стимулирует их распад, вследствие чего соединительная ткань становится более эластичной. Мышечный диастаз более выражен при многоплодии, многоводии, вынашивании крупного плода, ранее перенесенных кесаревых сечениях, раннем начале физических тренировок после родов.
- Несостоятельность мышечно-сухожильных структур. Недоразвитие мускульных волокон стенки живота провоцирует физиологическое расхождение пучков прямых мышц у новорожденных. Младенческий абдоминальный диастаз чаще наблюдается при недоношенности детей. Расширение белой линии вследствие дистрофических изменений тканей у взрослых женщин и мужчин встречается редко.
К числу факторов, потенциально влияющих на расхождение брюшной мускулатуры, принадлежат ожирение, стремительное похудение, значительные физические нагрузки, запоры, хронические заболевания органов дыхания с надсадным кашлем, которые играют ведущую роль в развитии патологии у пациентов мужского пола. В группу риска также входят больные с врожденной дисплазией соединительной ткани, диастаз часто ассоциирован с наследственными коллагенопатиями — грыжами разной локализации, варикозной болезнью, миопией, сколиозом, плоскостопием с вальгусной деформацией, частыми подвывихами лодыжек, геморроем.
Патогенез
Пусковым моментом формирования диастаза прямых мышц живота становится длительное растяжение брюшной стенки, обусловленное ростом матки, большим объемом висцерального жира, нарушениями пищеварения при употреблении новорожденным продуктов, вызывающих метеоризм. Под действием распирающих нагрузок прямые мышцы расходятся, а соединяющая их белая линия растягивается.
Усугубляющим фактором становится ослабление межмышечного апоневроза вследствие несостоятельности волокон при коллагенопатиях, разрыхлении соединительной ткани.
Восстановление размеров межмышечного апоневроза может нарушаться при ранних интенсивных тренировках для восстановления физической формы, поскольку сокращение прямых мышц пресса с одновременным повышением внутрибрюшного давления фиксирует белую линию в растянутом состоянии. Аналогичный эффект оказывает тяжелая физическая работа, расстройства, при которых кратковременно интенсивно напрягается брюшной пресс (запор, кашель). Сохранение диастаза при резком похудении обусловлено более медленным сокращением сухожильных волокон, которые не успевают подтянуться за уменьшающимся в объеме животом.
Классификация
Систематизация форм абдоминального диастаза проводится с учетом локализации участка растяжения и расстояния между внутренними краями прямых мышц. Такой подход позволяет определиться с тактикой ведения пациента и объемом хирургического вмешательства (при его необходимости). Пластические и абдоминальные хирурги различают следующие виды и степени растяжения белой линии:
- По локализации диастаза. Выделяют надпупковый, подпупковый, смешанный варианты (с одновременным расхождением прямых мышц выше и ниже пупка). Растяжение апоневроза в области эпигастрия чаще диагностируется у мужчин, в мезогастральной и гипогастральной области — у женщин после родов.
- По выраженности диастаза. При расхождении I степени расстояние между краями прямых абдоминальных мышц составляет от 2 до 5 см, при II степени — от 5 до 7 см, при III степени — больше 7 см. Чем более выражено растяжение, тем тяжелее клиническая симптоматика и сложнее предполагаемая операция.
Классификация вариантов болезни, используемая в пластической хирургии, учитывает состояние как прямых, так и других групп мышц живота. Соответственно выделяют диастазы типа А — классический послеродовый, B — с расслаблением нижней части и боковых отделов живота, C —распространяющийся до реберных дуг и мечевидного отростка, D — сочетающийся с отсутствием талии.
Симптомы диастаза
Клиническая картина болезни напрямую зависит от степени растяжения сухожильного апоневроза. На начальном этапе единственным проявлением диастаза является косметический дефект в виде выпячивания живота по белой линии. При напряжении пресса можно увидеть «желобок», разделяющий края прямых мышц. Расхождение может сопровождаться дискомфортом, умеренной болезненностью в эпигастрии, околопупочной области во время физических нагрузок, болью в пояснице, затруднениями при ходьбе.
При прогрессировании заболевания отмечаются нарушения моторики кишечника (метеоризм, запоры), тошнота. У 66% женщин с послеродовым растяжением апоневроза наблюдается дисфункция мышц диафрагмы таза, которая клинически проявляется недержанием мочи в момент кашля, чихания. При выраженном диастазе могут выявляться признаки атрофии мускулатуры живота, венозного застоя в сосудах нижних конечностей.
Осложнения
При значительном расхождении краев прямых мышц (7 см и более) у пациентов нередко формируются грыжи пупочного кольца и белой линии живота, которые обусловлены наличием дефектов апоневроза и выходом органов брюшной полости вместе с брюшиной под кожу. Частым осложнением заболевания является спланхноптоз — опущение внутренних органов вследствие ослабления мускулатуры живота, что клинически проявляется хроническими запорами вплоть до развития кишечной непроходимости, тошнотой, тахикардией, головокружениями. При дискоординации работы мышц возникает чрезмерная нагрузка на позвоночник, которая может привести к постоянным болям в спине, нарушению осанки.
Диагностика
Постановка диагноза не представляет затруднений, поскольку диастаз прямых мышц живота всегда сопровождается характерной клинической картиной. Диагностический поиск при тяжелой стадии заболевания направлен на выявление возможных осложнений и нарушений в работе внутренних органов. План обследования пациента включает следующие физикальные и инструментальные методы:
- Пальпация живота. Определить наличие диастаза позволяет тест: больного просят лечь на спину, согнув ноги в коленях, и напрячь брюшной пресс. При этом врач может пропальпировать выступающие валики по краям прямых мышц и оценить ширину расхождения. Метод недостаточно эффективен у пациентов с избыточной массой тела вследствие затруднений при проведении пальпации.
- УЗИ брюшной стенки. Сонография — доступное неинвазивное исследование, с его помощью визуализируют растяжение и истончение белой линии, которыми сопровождается увеличение расстояния между прямыми мышцами. При использовании ультразвукового метода можно определить наличие таких осложнений, как грыжи передней стенки живота, опущение брюшных органов.
- Рентгенография. Обзорная рентгенография ОБП дает возможность оценить размеры и взаимное расположение внутренних органов. У 84% пациентов наблюдается гастроптоз различной степени выраженности. Метод также помогает дифференцировать диастаз с другими патологическими состояниями, сопровождающимися сходной клинической картиной.
В стандартных лабораторных исследованиях (клиническом анализе крови, мочи, копрограмме) при неосложненном расхождении прямых мышц отклонения от нормы не обнаруживаются. Для комплексной оценки состояния внутренних органов пациентам, у которых возникли осложнения заболевания, могут рекомендоваться КТ, МСКТ брюшной полости, измерение кислотности желудочного сока, УЗИ органов малого таза.
Дифференциальная диагностика диастаза выполняется с врожденными аномалиями развития соединительной ткани, грыжами белой линии и пупочного кольца, хроническими заболеваниями пищеварительного тракта (гастритами, энтероколитами), болезнями мочеполовой системы. Кроме осмотра абдоминального и пластического хирурга пациенту рекомендованы консультации гастроэнтеролога, уролога, гинеколога, младенцам — неонатолога или педиатра.
Лечение диастаза прямых мышц живота
Тактика ведения пациента определяется длительностью существования апоневротического растяжения, его степенью и типом. При развитии диастаза на фоне желудочно-кишечных, бронхолегочных и других заболеваний обязательно назначается лечение основной патологии. В младенческом возрасте используется выжидательный подход с принятием решения об оперативном укреплении брюшной стенки после 6 месяцев при наличии сопутствующих грыж и после 12 месяцев при сохранении диастаза и выраженной клинической симптоматике.
Период наблюдения за женщиной после родов обычно составляет не менее года, при этом физиологическим считается растяжение апоневроза мышц живота до 2,0–2,5 см, сохраняющееся в течение первых 6–8 послеродовых недель. Женщинам с расхождением абдоминальных мышц показано ношение бандажа на протяжении 2–4 месяцев после родов, отказ от использования слингов, коррекция питания для обеспечения нормальной дефекации, поддерживание живота при кашле и чихании.
Оперативное лечение диастаза проводится при расхождении мышц живота 2-3 степени, наличии сопутствующей пупочной грыжи. У женщин хирургическое вмешательство выполняется не ранее, чем спустя год после родов при отсутствии планов на новую беременность и хорошем состоянии брюшной мускулатуры. С учетом степени и характера растяжения, состояния окружающих тканей применяются различные виды операций:
- Эндоскопическая абдоминопластика. Во время вмешательства может устанавливаться сетчатый аллотрансплантат, сшиваются краевые участки прямых мышц, укрепляются грыжевой сеткой потенциально слабые зоны апоневроза. Возможно одновременное проведение герниопластики. Преимуществом малоинвазивной операции является минимальный косметический дефект, однако этот метод неприменим при необходимости иссечения избыточной ткани.
- Пластика диастаза через разрез или проколы. Традиционное ушивание диастаза (использование сетчатого имплантата) рекомендовано при наличии дряблых и растянутых участков кожи, которые планируется удалить в процессе операции. В ходе герниопластики используется сетчатый имплантат и накладываются швы на влагалища прямых мышц. При значительных отложениях подкожного жира проводится абдоминопластика.
Диастаз прямых мышц
Единственный метод, реально устраняющий диастаз и сопутствующие ему негативные моменты — хирургический. Конечно, мы не рекомендуем выполнение операции всем пациентам с диастазом прямых мышц.
Диастаз – не грыжа, в передней брюшной стенке нет дефекта, в котором могут ущемиться внутренние органы, соответственно диастаз прямых мышц не угрожает жизни и здоровью пациента.
Существуют определенные показания к выполнению операции:
Наличие клинически значимого диастаза прямых мышц (>3 см по данным УЗИ или КТ/МРТ), ухудшающего качество жизни (выраженный эстетический дефект, поясничные и тазовые боли, недержание мочи и т.д.)
Сочетание диастаза с грыжей передней брюшной стенки
Противопоказания, помимо обычных противопоказаний к любой операции и наркозу, включают:
Планируемую беременность — пластика диастаза в такой ситуации не имеет смысла, риск его повторного формирования крайне высок
Прошло менее 12 месяцев после родов — передняя брюшная стенка еще может вернуться в устраивающее пациентку состояние, особенно при выполнении вышеописанных упражнений
Операции по ушиванию диастаза
Все виды операций по ушиванию, а точнее пластике передней брюшной стенки при диастазе можно разделить на два вида – открытые и малоинвазивные (лапароскопические и эндоскопические).
Открытая операция в большинстве случаев — это полная реконструкция передней брюшной стенки вместе с абдоминопластикой. Это позволяет не только устранить диастаз и сопутствующие ему грыжи, но и убрать излишки кожи, а если дополнить операцию липосакцией – получить практически идеальную форму живота, исправить «нависание» кожи над рубцом после кесарева сечения. Ликвидация диастаза при таком подходе наиболее надежна, так как дает широкие возможности для выбора оптимального метода его коррекции.
Чаще всего, мы выполняем такую операцию совместно с пластическим хирургом. На наш взгляд, такой подход оптимален, так как пластический хирург редко имеет опыт работы с глубокими слоями передней брюшной стенки, а абдоминальный – редко владеет всеми тонкими нюансами работы с кожно-жировым лоскутом и уж тем более – методикой липосакции. Совместная работа, когда каждый хирург занимается своей частью вмешательства, позволяет получить оптимальный результат, сочетая надежность пластики диастаза и грыжи и прекрасный косметический эффект операции.
При таком виде вмешательства пластический хирург размечает переднюю брюшную стенку, производит липосакцию, выполняет доступ в нижней части живота, чуть ниже рубца от кесарева сечения. После мобилизации кожно-жирового лоскута, в работу вступает абдоминальный хирург, выполняя пластику диастаза, грыжевых дефектов, чаще всего укрепляя переднюю брюшную стенку с помощью сетчатого импланта, размещая его в наиболее глубоком слое передней брюшной стенки – ретромускулярном пространстве и восстанавливая белую линию живота. После этого вновь «штурвал» вновь переходит пластическому хирургу, который удаляет избыток кожи и подкожной клетчатки и накладывает косметические швы. После операции обязательно ношение специального компрессионного белья в течение месяца.
Если абдоминопластику выполнять не нужно, мы отдаем предпочтение малоинвазивным эндоскопическим методам коррекции диастаза. Их существует несколько разновидностей, каждая из которых имеет свои преимущества и недостатки. Выбор конкретного вида пластики происходит после очной консультации и получения всей необходимой информации о конкретной клинической ситуации.
Методики, когда коррекция диастаза проводится из брюшной полости, применяется нами довольно редко. При всей ее кажущейся простоте, укрепление белой линии с размещением импланта в брюшной полости сопровождается небольшим, но реальным риском формирования спаечного процесса в послеоперационном периоде, даже несмотря на применение высокотехнологичных и довольно дорогих комбинированных имплантов с противоспаечным покрытием. Кроме того, ушивание белой линии «изнутри кнаружи» приводит к формированию некоего тяжа или «киля», который может прощупываться под кожей. В большинстве случаев он рассасывается в течение 6 месяцев, но тем не менее, косметический результат такой операции зачастую нас не удовлетворяет. Чтобы избежать этого, мы используем технику ушивания с помощью довольно сложных «венецианских» или «кулисных» швов. Эта методика значительно улучшает косметический эффект вмешательства.
Диастаз после родов. Что делать, если мышцы живота не пришли в форму
Во время беременности матка растёт, а наше тело приспосабливается.
Роды прошли, а расширенная белая линия живота осталась — это очень частое явление, называющееся диастазом. Разбираемся в вопросе вместе с врачами акушером-гинекологом и пластическим хирургом.
Диастаз — это расхождение мышечно-апоневротического каркаса живота по белой линии (Linea alba). Белая линия (БЛЖ) представляет собой тонкую полоску волокнистой соединительной ткани между прямыми мышцами живота, начинающимися от ребер и заканчивающиеся лобком. «В норме ширина этой полоски 1,5-1,6 см, на уровне пупка может достигать 3 см. Если ширина белой линии достигает 5 см и более, то можно говорить о диастазе», — рассказывает пластический хирург Владислав Спицын.
Есть две классификации — наша и западная, уточняет врач-акушер Сарина Нюркина.
«Согласно российской классификации хирургов, у диастаза три степени. До 5 см – это первая, 5 – 9 см – вторая и больше 10 см – третья. Первые две, как правило, лечатся консервативно.
На третьей рекомендована операция. Есть также западная классификация физиотерапевтов (наши не занимаются подобными вопросами) и специалистов в области женского здоровья — размер белой линии живота свыше 3 см считается диастазом.
Мы стараемся лечить консервативно всегда – если диастаз после родов, то дать маме дополнительное время на спорт и работу над собой. Например, не оперировать в первый год».
«Есть еще одна разновидность диастаза — функциональный. Когда БЛЖ не растянута и не расширена, но живот при этом дряблый, «половинчатый» и не уменьшается от нормализации питания и обычных тренировок. Могут появляться и валик, и «домик», и пальцы проваливаться. Это слабость косых мышц живота», — поясняет Сарина.
Откуда берётся диастаз
Есть ли люди, предрасположенные к диастазу и «удобный» для его появления возраст? Да и нет, говорит Владислав. В плане генетики у человека может быть удобный для появления этой проблемы состав соединительной ткани – она недостаточно эластична или тонка. Коме того, брюшные мышцы крепятся не у всех одинаково и кого-то расстояние между ними больше среднего, соответственно, нагрузка на БЛЖ больше.
Соединительная ткань состоит из коллагена, эластина и протеогликанов. Наиболее важны: коллаген — плотный малорастяжимый белок и эластин — растяжимый гибкий белок. Нарушение их количества в соединительной ткани и приводит к снижению качества. Это может быть врожденное заболевание соединительной ткани, возрастные изменения, приобретенные заболевания.
Влияет на качество соединительной ткани и питание. Например, в рационе должно быть достаточно белка.
Сарина добавляет, что расхождение мышц живота и растяжение БЛЖ — это норма при беременности. И схождение обратно — тоже.
В первые два месяца после родов не стоит судорожно искать у себя диастаз, нужно дать мышцам время на самостоятельное восстановление. Конечно, необходимо соблюдать технику безопасности. Например, не начинать качать пресс поднятием ног на второй день в роддоме.
Как проверить себя
Есть уже ставший известным в сети тест с подъёмом головы. Вы лежите на спине, не отрывая плеч от пола, поднимаете голову на 10 – 15 см. И смотрите на белую линию живота. Есть ли впадины, какого они размера?
Владислав уточняет: «В положении лежа и согнутых в коленях ногах вы кладете ребро ладони на середину живота выше пупка (ребро ладони вдоль белой лини), затем, поднимая голову, стараетесь коснуться подбородком грудины. При этом движении напрягаются прямые мышцы живота, и между ними образуется впадинка. Если ребро ладони свободно помешается туда, то у вас есть начальные проявления диастаза. Если это расстояние шире (можно посчитать, развернув ладонь, и посмотреть, сколько влезает пальцев) — например, 3 пальца и более говорят о диастазе».
Сарина поясняет: «Мы смотрим не только ширину, но и плотность белой линии. А также наличие валика, «домика». Кроме того обратите внимание, есть ли во время теста дискомфорт в области поясницы и промежности. Тест выполнять лучше утром натощак – каждый раз в одно и то же время. Так как в течение дня на его результаты может сильно повлиять усталость мышц».
Что сулит диастаз
Сам по себе диастаз не опасен, подтверждают оба специалиста. Но за этим, с одной стороны, кроется ухудшение качества жизни — недовольство собой, невозможность легко быть в тонусе и возможный дискомфорт, ограничения — на подъём тяжестей, нагрузки. С другой, диастаз опасен грыжами — пупочной и БЛЖ. А грыжа — это всегда не хорошо. В лучшем случае она провоцирует нарушение работы внутренних органов (ведь что такое грыжа — это выпирание того, что должно быть плотно уложено внутри и удержано крепкими мышцами). В не самом позитивном — это некроз из-за ухудшения кровообращения и необходимость операции.
Врачи уточняют, что если по поводу диастаза вы сомневаетесь и стараетесь решить вопрос сами, то с грыжей надо незамедлительно отправляться к врачу, так как оперировать её лучше планово.
Осанка, поперечная мышца и тонус тазового дна
Сарина Нюркина, акушер-гинеколог и специалист по восстановлению формы мам после родов, рассказывает, какие упражнения необходимо делать женщине после появления ребёнка на свет. Первые три опорные точки — это осанка, мышцы тазового дна и поперечная мыщца живота (глубинные каркасные мышцы). Если выдрессировать эти «огневные мощи», то любой спорт станет приносить пользу.
Для начала надо почувствовать, где у вас та самая глубинная каркасная мышца живота, поперечная. Представьте, что вы надеваете узкие джинсы и лёжа стараетесь их застегнуть. Надо втянуть нижнюю треть живота, не середину и не верх, а именно низ – и тогда бинго, вы её «нащупали»!
Дальше всё зависит от вашего упорства – можно найти видео и пробовать тренироваться самим, а можно заручиться очной поддержкой специалиста и следить за состоянием БЛЖ и мышц вместе с врачом.
Какой спорт полезен и разрешен
Любой, отвечает Сарина, при котором ваша белая линия ведёт себя «хорошо» — не становится «домиком» и не формуется валиком. При этом, утверждает эксперт, научившись контролировать глубинные мышцы и держать замок в мышцах тазового дна, вы сможете отменить почти все «нельзя».
Полезны при диастазе плавание, ходьба и эллипсоид, занятия на тренажере и велопрогулки (не горный велосипед), ходьба на беговой дорожке.
Очень важно, занимаясь кардио, держать спину прямой. Этот совет применим к любым нагрузкам.
Прямая спина и активная поперечная мышца живота равномерно распределят нагрузку на белую линию и тазовое дно.
Полезны виды спорта, требующие слаженной координации движений: ролики и коньки, упражнения на растяжку без прогибов туловища, беговые лыжи и скейтборд, сёрфинг и фехтование.
Отлично отрабатывают правильно втянутый живот йога и пилатес, аквааэробика и любые танцы. Во время выполнения упражнений следите за поведением белой линии живота.
Полезными могут быть вакуум, дыхание капалабхати из йоги и бодифлекс.
Если диастаз не идёт в комплекте с опущением гениталий, рекомендован по прошествии времени бег трусцой, прыжки, в том числе и со скакалкой — но не стоит ими увлекаться, а также приседания и выпады без веса.
Начинать заниматься спортом можно и стоит после того, как ваш гинеколог «даст добро», поясняет Владислав. Если же спорт не помогает, можно обратиться к тренеру или ЛФК-инструктору за индивидуальной программой, а в случае подозрения на высокую степень диастаза или грыжи стоит идти даже не к терапевту, а к хирургу.
Когда показана операция и что она даёт
«Операцию может посоветовать врач при третьей степени диастаза, а также человек сам может захотеть решить проблему таким образом. Чаще всего диастаз — это вопрос эстетики, — поясняет Владислав. И при этом редко кто приходит к нам, едва узнав диагноз. Как правило, вначале люди пытаются скорректировать свою форму спортом, а уж потом, если ничего не помогло, — оперироваться. При обращении сами мы на вмешательстве никогда не настаиваем, так как это дополнительный рубец, хоть и аккуратный.
Необходима операция, если врач поставил диагноз «грыжа».
Противопоказания общехирургические: любые вирусные и инфекционные заболевания, обострения хронических, декомпенсация диабета, сосудистых или легочных заболеваний.
С осторожностью говорим об операции, если есть обширные рубцы передней брюшной стенки.
Помимо абдоминопластики есть эндоскопическое или лапароскопическое ушивание диастаза через проколы в пупке. Оно проводится без удаления избытков кожи и жира. Но мы этого не делаем, так как к ней слишком узкие показания: очень мало людей с диастазом и при этом хорошей кожей и тонкой подкожножировой клетчаткой», — рассказывает Владислав.
Вынашивание беременности и естественные роды возможны после абдоминопластики. Поэтому, если в жизни женщины есть существенный дискомфорт от диастаза, показана операция, — добавляет Сарина.
Реальные истории
Врач, мама двойни , 25 лет г. Киев, Украина.
— Диастаз появился после беременности двойняшками: заметила я его сразу после родов, но 2 месяца давала себе время. Я врач и определила его самостоятельно, а также наличие грыжи. Мешает он мне скорее эстетически. До материнства я делала акцент на пресс – кубики и всё такое. Я и сегодня стройная, наладила питание, однако с диастазом ни упражнения, ни бег и правильный рацион мне не помогают. Живот выглядит на 3-4 месяца беременности, а после еды и питья и того больше. Например, меня часто спрашивают, не жду ли я пополнения. А в положении лёжа четко видно расхождение мышц и впадину: если дети прыгают на меня и попадают в ту область, я испытываю боль.
За советом я обращалась к гинекологу и пластическому хирургу. Их мнения разошлись. Хирург рекомендует операцию, а гинеколог считает, что если я планирую (а это так) беременность в будущем, то операция будет мешать её нормальному течению.
Пока для себя я нашла решение в вакууме — это дыхательная практика с проработкой поперечных мышц пресса.
Да, кстати бандаж не помогает. Вакуум надо делать каждое утро натощак, если пропустить несколько дней, результат будет утерян. Внешне упражнение немного помогло. К сожалению, я так и не решила, что мне делать с диастазом, но эстетическая проблема загоняет меня порой в грустно-депрессивное состояние. Я решусь на операцию, если найду информацию о её безопасности для моей будущей беременности.
Ася, мама близнецов, фитнес-тренер, автор блога @asya_prokachka по работе с телом и борьбе с диастазом. г. Тула, Россия.
— Я всегда была стройной девочкой. В 24 года забеременела близнецами. Выносила отлично, но живот рос не по дням, а по часам. Набрала 12 кг, и хотя после родов вес слетел мгновенно, живот остался и был жутким: растянутая кожа, словно я всё еще на 5 месяце. Его невозможно втянуть и пупок торчал. Я поняла, что что-то не так. Проштудировала интернет, проверила: расхождение на 2 пальца и две грыжи. Два года верила в лучшее и ходила как есть, ничего не менялось. Я начала тренироваться дома: качала прямые мышцы пресса, делала вакуум и массажи, скрабы и обёртывания. Живот стал лучше, но совсем не так, как хотелось. Хирурги ничего приятного не предложили: удалить пупок, разрезать вертикально – все 5 врачей, к которым я обратилась. Мне хотелось эстетики.
Выйдя из декрета, я отправилась в зал и стала много заниматься. Вначале в корсете, чтобы не ухудшить диастаз. Из худышки превратилась в девушку с фигурой. И я увлеклась: открыла магазин спортивного питания, стала работать тренером в зале, начала готовиться к чемпионату по бодибилдингу. Выбрала категорию фитнес-модели в основном из-за слитного купальника. Втягивать живот на сцене было нереально сложно. А в жизни я по-прежнему ходила с постоянно втянутым животом.
В какой-то момент тренировок я забросила фитнес-корсет. Однако ответом стали боли и новая грыжа. И я решилась на еще один поход к хирургу. И — о чудо — мне предложили операцию через маленький надрез в районе пупка. Сохранили пупок, а сам диастаз устранили путём сшивания связок. 6 лет у меня был диастаз 1,5- 2см в ширину и 15 см в длину, две грыжи.
Сейчас прошло 2 месяца, я безумно довольна, что здорова и без диастаза. Очень стеснялась носить любимые платья, а теперь кайфую и одеваю всё, что заблагорассудится! Однако всем своим клиенткам с этой проблемой советую тренироваться только в корсете, чтобы не навредить себе. А выступать я буду ещё: теперь легче держать живот на сцене. И это самый приятный бонус от операции.
— поделитесь с друзьями!
Эксперты:
Владислав Спицын
Сарина Нюркина
Читать дальше
как убрать упражнениями за 5 минут в день
Содержание статьи:
Беременный, выпирающий, выпадающий живот — как только не называют диастаз мышц живота. Явление это распространенное, неприятное и портящее фигуру, но при правильном подходе поддающееся корректировке. Разберемся, что такое диастаз живота у женщин, как определить диастаз, почему он возникает, а еще обратимся к тренеру за советом, как его убрать и предупредить.
Диастаз мышц живота: понятие, стадии и виды
Диастаз это расхождение прямых мышц живота более чем на 2 см.
Представьте свой брюшной пресс. Он построен из четырех мышечных групп: внешних и внутренних. К первым относятся прямая и внешние косые мышцы живота те самые привлекательные кубики. Ко вторым поперечная и внутренние косые мышцы. Они создают мышечный корсет, который плотно удерживает внутренние органы, делает тело спортивным и точеным. Если корсет слабый, а внутрибрюшное давление сильное и длительное, то мышцы не выдерживают нагрузки и расходятся.
В зависимости от размера расхождения мышц различают три стадии диастаза.
Почему возникает диастаз мышц живота и кому грозит
Главная причина диастаза слабость поперечных мышц живота. Но способствуют его возникновению следующие факторы:
У диастаза нет любимчиков. Он возникает и у мужчин, и у женщин, и у детей. Особенно часто у спортсменов: тяжелоатлетов и штангистов. У всех женщин в третьем триместре беременности отмечается некоторая степень расхождения прямой мышцы живота. Для новорожденных детей диастаз вариант нормы. Просто соединительная ткань у малышей еще недостаточно прочна и не может выполнять функцию надежного каркаса.
Как определить диастаз мышц живота (3 стадии)
Расхождение мышц живота в пару сантиметров норма для всех. Но, чтобы определить, есть ли отклонение конкретно у вас, выполните несложный тест:
Прогноз: на I и II стадиях можно избавиться от диастаза за 6-12 месяцев. Но если тренироваться бездумно, то проблема только усугубится. При III стадии без хирургического вмешательства абдоминопластики не обойтись.
Как избавиться от диастаза в домашних условиях:
Стандартные упражнения при диастазе мышц на пресс не помогут и даже навредят: живот не только не уменьшится в размерах, а наоборот, увеличится. Здесь нужен другой подход. Мы попросили профессионального тренера и диетолога, соревнующуюся спортсменку Анну Рустамову рассказать, что нужно сделать, чтобы убрать или минимизировать диастаз мышц живота у женщин:
Прежде чем приступить к ликвидации проблемы, необходимо учесть, что при диастазе нежелательно переедать. Лучше разбить приемы пищи на небольшие порции, есть часто и понемногу. Во-вторых, важно следить за осанкой, научиться держать спину ровно, не прогибаться в пояснице, втягивать живот. В-третьих, женщинам не стоит спешить заниматься сразу после родов. Начинать тренировки лучше через 2 месяца с разрешения врача.
Читайте также: Как накачать пресс дома
С выбором тренинга также следует быть осторожным. Внимание! Категорически запрещено поднимать тяжести и выполнять следущие упражнения при диастазе мышц:
Отвечая на вопросы от девочек: » Как избавиться от диастаза в домашних условиях» — я рекомендую работать с глубокими мышцами живота. Приведу два идеальных упражнения и технику их выполнения.
Упражнения при диастазе
Вакуум. На выдохе сильно втяните живот и задержитесь в таком положении на 10-15 секунд. Затем сделать неглубокий вдох грудью и снова выдох с втягиванием живота. Это упражнение можно выполнять лежа, сидя и стоя. Полезно делать его в течение дня при каждом удобном случае.
Ягодичный мостик. Лягте на пол, согните ноги в коленях, стопы стоят на полу на ширине плеч. Поднимайте таз вверх, но не прогибайтесь в пояснице, сжимайте ягодицы и напрягайте пресс. Во время упражнения дышите грудью. Делать по 20-30 повторений 3-4 подхода.
Проблему диастаза не стоит игнорировать. Расхождение прямых мышц живота может обернуться разного рода грыжами, вызвать ущемление кишечника, искривление и болезни позвоночника. Поэтому если вы заподозрили у себя эту проблему, постарайтесь решить ее как можно раньше. Надеемся, эти советы вам помогут.
Послеродовой диастаз лобкового симфиза — StatPearls
Непрерывное обучение
Диастаз лобкового симфиза (PSD) после родов через естественные родовые пути — редкое, но изнурительное состояние. Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 сантиметра), могут вызывать у матерей слабость и сильную боль.Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются. В этом упражнении рассматривается оценка, лечение и осложнения послеродового диастаза лобкового симфиза и подчеркивается роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Целей:
-
Опишите типичные признаки послеродового диастаза лобкового симфиза.
-
Обзор оценки послеродового диастаза лонного симфиза.
-
Краткое описание лечения послеродового диастаза лонного симфиза.
-
Обобщите, как улучшенная координация межпрофессиональной команды может привести к более быстрому распознаванию послеродового диастаза лобкового симфиза и, как следствие, сокращению времени до лечения.
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Введение
Диастаз лобкового симфиза (PSD) после родов через естественные родовые пути — редкое, но изнурительное состояние.Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов [1]. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 см), могут привести к ослаблению матери и сильной боли. Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не будут диагностированы [1]. Хирургу-ортопеду приходится принимать трудное решение при ведении таких пациентов, поскольку женщины являются кандидатами на хирургическое вмешательство в период беременности, а длительная слабость может повлиять на их способность ухаживать за новорожденным.В литературе обсуждается несколько вариантов лечения, включая безоперационное лечение с применением тазового фиксатора в сочетании с физиотерапией и немедленной нагрузкой, без нагрузки с фиксатором, закрытое вправление с наложением связующего, применение переднего внешнего фиксатора с или без крестцово-подвздошная винтовая фиксация и передняя внутренняя фиксация пластиной и винтами. Межпрофессиональный командный подход имеет важное значение как для раннего выявления, так и для лечения удовлетворительных результатов для пациентов.
Этиология
Установленные факторы риска послеродового диастаза лобкового симфиза включают первородящих женщин, многоплодную беременность и длительные активные роды [2]. Роды щипцами, роды новорожденных с массой тела более 4000 г и макросомия младенцев также являются возможной этиологией в случаях лобковой сепарации [2]. Эпидуральная анальгезия и дистоция плеча или маневр Мак-Робертса также считаются возможными факторами риска [1]. Обзор историй болезни также отмечает более высокую заболеваемость среди скандинавских женщин.Хотя повышенные уровни гормона релаксина в сыворотке крови были выявлены у женщин с диастазом лобкового симфиза, прямой корреляции между этими повышенными уровнями и повышенной частотой послеродового разделения не доказано. Другие теоретические причины или предрасполагающие факторы к диастазу лонного симфиза включают: [3]
-
Биомеханическое напряжение связок таза и связанный с ним гиперлордоз; анатомические изменения таза и «сжатый таз»
-
Метаболические (кальций) и гормональные (релаксин и прогестерон) изменения, ведущие к слабости связок
-
Чрезвычайное ослабление сустава
-
Разрыв фиброзно-хрящевого диска
-
Сужение, склероз и дегенерация лонного сустава
-
Мышечная слабость
-
Увеличение веса, связанное с беременностью
-
Очень долгий или очень короткий второй период родов
во время родов
Эпидемиология
Сообщается, что частота патологического полного разделения лонного симфиза после беременности находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются.[4] В опубликованной серии случаев из Медицинской школы Университета Пенсильвании они сообщили, что заболеваемость в одном учреждении составляла 1 случай на 569 родов за два года. Вероятно занижение сведений из-за несоответствий в диагнозе и из-за пациентов, часто проявляющих легкие симптомы и ограниченную слабость. Исследования магнитного резонанса показывают высокую частоту поражений лобка после родов через естественные родовые пути даже при беременности с низким риском (отек костного мозга, перелом костей, перелом капсулы), но обычно они имеют тенденцию к выздоровлению и не связаны с пролапсом или недержанием мочи.[5] [6] [7]
Патофизиология
Релаксин, гормон, выделяемый плацентой во время беременности, достигает пика в первом триместре, а затем в послеродовом периоде у женщин. [8] Модулятор податливости артерий и сердечного выброса во время беременности, релаксин также служит для расслабления связок таза и способствует размягчению хряща лонного симфиза для подготовки родовых путей к родам [8]. Как видно из большинства травм тазового кольца, которые отделяются кпереди от лонного симфиза, часто также имеется связанное с ним повреждение заднего тазового кольца с растяжением, частичным или полным разрывом крестцово-подвздошных связок.Осложненные роды (сжатый таз, макросомия, дистоция плеча, длительный второй период родов) подвержены поражению мягких тканей (поднимающая анис) и костей из-за растягивающих сил.
История и физика
Пациенты могут иметь диастаз лобкового симфиза до родов, во время родов или, как правило, в послеродовом периоде. Послеродовое предлежание является наиболее распространенным, и при его появлении может возникнуть задержка, поскольку спинальная эпидуральная анестезия, проводимая во время родов, может замаскировать симптомы.Типичное проявление диастаза лонного симфиза после беременности — это неослабевающая боль в переднем тазу и надлобковой области, с локализацией боли в крестцово-подвздошных суставах или без нее из-за связанного повреждения связки заднего тазового кольца. Боль в передней части таза может отдавать и проявляться в тазобедренных суставах, а также распространяться вниз по ногам. Пациенты часто испытывают серьезные трудности с переносом веса и могут удерживать мочу, часто требуя использования постоянного катетера Фолея.
Пациенты будут испытывать трудности как с активным, так и с пассивным поднятием прямых ног и сменой положения кровати. При физикальном обследовании пациенты часто испытывают дистресс, вызванный болью, болью при пальпации или попытках манипулирования тазовым поясом, а также болью при попытке держать вес или передвигаться. В литературе описывается отек мягких тканей или гематома на лобке и промежности [9], а также ощутимая щель в лобковом симфизе в нескольких тематических исследованиях [4]. В литературе не описывается сопутствующее повреждение нервов и сосудов.
Оценка
При клиническом подозрении на послеродовой диастаз лонной кости ультразвуковое сканирование может быть диагностическим и использоваться для скрининга [10], но затем должна быть получена стандартная передняя рентгенограмма таза. При оценке простой кинопленки диастаз лобкового симфиза более 1 см указывает на патологический процесс тазового пояса. [11] Двусторонние крестцовые подвздошные суставы также следует обследовать при простой рентгенографии на предмет зазора или грубого разделения. Компьютерная томография (КТ) с трехмерной реконструкцией также полезна для дальнейшей оценки лобкового симфиза и крестцовых подвздошных суставов.Если обычные рентгенограммы показывают значительное лобковое расстояние более 4 см, алгоритмы лечения поддерживают получение неконтрастной магнитно-резонансной томографии для оценки повреждения окружающих мягких тканей [12].
Лечение / ведение
Описанные методы лечения диастаза таза включают неоперативное лечение с наложением тазового бандажа в сочетании с физиотерапией и немедленной нагрузкой, ненагруженная нагрузка с постельным бельем, закрытая репозиция с наложением связующего, наложение переднего наружного фиксатор с или без крестцово-подвздошной винтовой фиксации и передняя внутренняя фиксация пластиной и винтами.В большинстве случаев рекомендуется консервативное безоперационное лечение, которое дает хорошие функциональные результаты. В то время как раннее оперативное лечение рекомендуется в случаях, когда диастаз лобка превышает 4 см, пациентка подвергается повышенному риску периоперационных осложнений в послеродовом состоянии. Искаженная анатомия таза, повышенная васкуляризация таза и послеродовая гиперкоагуляция осложняют хирургическое вмешательство и должны приниматься во внимание.
Дифференциальный диагноз
Диагностика диастаза лонного симфиза часто проста, однако другие причины боли в бедре, спине и ногах требуют рассмотрения лечащим врачом.Обследование включает обследование на предмет разрывов и разрывов губ и перианальной области, эмболий венозных тромбов, скелетно-мышечной боли в пояснице и пояснично-крестцовой радикулопатии. Кроме того, следует учитывать лобковый остеолиз, лобковый остит, инфекцию костей (остеомиелит, туберкулез, сифилис), опухоли, послеродовой перелом, абсцесс и остеомиелит [3]. Тщательный сбор анамнеза, клиническое обследование и ультразвуковое исследование или простая пленочная рентгенография могут помочь в диагностическом процессе.
Прогноз
Прогноз очень хороший для большинства пациентов, у которых наблюдается послеродовой диастаз лонного симфиза, и в большинстве случаев ожидается полное выздоровление без постоянной боли.[1] Последующие рентгенограммы в большинстве исследований показывают почти полное закрытие лобкового симфиза и полное исчезновение симптомов в течение 3 месяцев. Некоторым пациентам требуется дополнительная физиотерапия на срок до 6 месяцев. Существенных отдаленных последствий выявлено не было. Окончательных рекомендаций относительно изменения ухода за будущими беременностями не существует, и это было бы хорошей областью для будущих исследований.
Осложнения
Сообщаемые осложнения в результате разделения лонного симфиза во время беременности редки.Обструкция оттока мочи, образование гематом и длительное болезненное передвижение являются наиболее частыми жалобами в тематических исследованиях. Также сообщается об эмболии венозного тромба, которая, вероятно, связана с длительной иммобилизацией.
Сдерживание и обучение пациентов
Женщины должны пройти обучение, информирующее их о том, что PSD — редкое событие, а поражения лобка — часты. Предрасполагающими факторами являются как эмбриональный, так и материнский, в основном из-за макросомии и дисбаланса тазовых органов, нарушающих процесс родов.Неразрешенные поражения таза от прошлых родов или пояснично-тазовая боль во время беременности являются предотвратимым фактором риска дистоции. [2]
Жемчуг и другие проблемы
PSD возникает самопроизвольно во время сложных родов, но симфизиотомия выполняется для лечения затрудненных родов и дистоции плеча в странах, где кесарево сечение недоступно немедленно, а материнская смертность от кесарева сечения остается высокой. [13] Ретроспективное исследование показывает, что это безопасная процедура, обеспечивающая постоянное увеличение входного и выходного отверстий таза, что облегчает роды через естественные родовые пути при будущих беременностях, и является операцией, спасающей жизнь ребенка; тяжелые осложнения редки.[14] Хроническая боль во время движения или полового акта может быть результатом остаточного разделения более 2,5 см. [13]
Улучшение результатов команды здравоохранения
Улучшение результатов, связанных с послеродовым диастазом лонного симфиза, зависит от знаний клиницистов о травме, что позволяет раннее выявить, диагностировать и лечить. В случае устойчивой или непропорциональной боли в области таза после родов следует рассмотреть возможность проведения ранних визуальных исследований, включая УЗИ и стандартную рентгенограмму малого таза.Межпрофессиональное общение между акушерами и ортопедами важно для ранней диагностики. Для оптимизации результатов следует использовать коллективный уход за пациентом, включая физиотерапию и реабилитацию, а также физиотерапию и трудотерапию.
Ссылки
- 1.
- Чавла Дж. Дж., Арора Д., Сандху Н., Джайн М., Кумари А. Диастаз лобкового симфиза: серия случаев и обзор литературы. Oman Med J. 2017, ноябрь; 32 (6): 510-514. [Бесплатная статья PMC: PMC5702981] [PubMed: 29218129]
- 2.
- Ю Дж.Дж., Ха Ю.С., Ли Ю.К., Хон Дж.С., Кан Би Джей, Ку К.Х. Заболеваемость и факторы риска симптоматического послеродового диастаза лонного симфиза. J Korean Med Sci. 2014 Февраль; 29 (2): 281-6. [Бесплатная статья PMC: PMC3924011] [PubMed: 24550659]
- 3.
- Howell ER. Связанное с беременностью лечение дисфункции лобкового симфиза и послеродовая реабилитация: два клинических случая. J Can Chiropr Assoc. 2012 июн; 56 (2): 102-11. [Бесплатная статья PMC: PMC3364059] [PubMed: 22675223]
- 4.
- Hines KN, Badlani GH, Matthews CA.Перипартальная грыжа промежности: отчет о болезни и обзор литературы. Женский таз Med Reconstr Surg. 2018 сентябрь / октябрь; 24 (5): e38-e41. [PubMed: 29300255]
- 5.
- Shi M, Shang S, Xie B, Wang J, Hu B, Sun X, Wu J, Hong N. Изменения МРТ тазового дна и лобковой кости, наблюдаемые у первородящих женщин после родов нормальные вагинальные роды. Arch Gynecol Obstet. 2016 август; 294 (2): 285-9. [Бесплатная статья PMC: PMC4937070] [PubMed: 26861464]
- 6.
- Brandon C, Jacobson JA, Low LK, Park L, DeLancey J, Miller J.Травмы лобковой кости у первородящих женщин: магнитно-резонансная томография в выявлении и дифференциальной диагностике структурных повреждений. Ультразвуковой акушерский гинекол. 2012 Апрель; 39 (4): 444-51. [Бесплатная статья PMC: PMC3625969] [PubMed: 21728205]
- 7.
- Miller JM, Low LK, Zielinski R, Smith AR, DeLancey JO, Brandon C. Оценка выздоровления матери после родов и родоразрешения: травмы костей и леватора заднего прохода. Am J Obstet Gynecol. 2015 август; 213 (2): 188.e1-188.e11. [Бесплатная статья PMC: PMC4519404] [PubMed: 25957022]
- 8.
- Hagen R. Расслабление тазового пояса с ортопедической точки зрения. Acta Orthop Scand. 1974; 45 (4): 550-63. [PubMed: 4451061]
- 9.
- Gräf C, Sellei RM, Schrading S, Bauerschlag DO. Лечение вызванного родами разрыва лонного симфиза после самопроизвольных родов через естественные родовые пути. Представитель дела Obstet Gynecol. 2014; 2014: 485916. [Бесплатная статья PMC: PMC3914324] [PubMed: 24551465]
- 10.
- Скривен М.В., Джонс Д.А., Макнайт Л. Важность лобковой боли после родов: клиническое и ультразвуковое исследование диастаза лобкового симфиза.JR Soc Med. 1995 Янв; 88 (1): 28-30. [Бесплатная статья PMC: PMC1295070] [PubMed: 7884766]
- 11.
- Jain N, Sternberg LB. Симфизное разделение. Obstet Gynecol. 2005 Май; 105 (5 Пт 2): 1229-32. [PubMed: 15863592]
- 12.
- Herren C, Sobottke R, Dadgar A, Ringe MJ, Graf M, Keller K, Eysel P, Mallmann P, Siewe J. Перипартальное разделение лобкового симфиза — Современные стратегии диагностики и терапии и представление двух кейсов. Травма, повреждение. 2015; 46 (6): 1074-80. [PubMed: 25816704]
- 13.
- Андерсон Дж., Хэмптон Р.М., Луго Дж. Послеоперационный уход после симфизиотомии, выполненной при тяжелой дистоции плеча с гибелью плода. Case Rep Womens Health. 2017 Апрель; 14: 6-7. [Бесплатная статья PMC: PMC5842967] [PubMed: 29593989]
- 14.
- Björklund K. Минимально инвазивная хирургия затрудненных родов: обзор симфизиотомии в течение двадцатого века (включая 5000 случаев). BJOG. 2002 Март; 109 (3): 236-48. [PubMed: 11950177]
Послеродовой диастаз лобкового симфиза — StatPearls
Непрерывное обучение
Диастаз лобкового симфиза (PSD) после родов через естественные родовые пути — редкое, но изнурительное состояние.Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 сантиметра), могут вызывать у матерей слабость и сильную боль. Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются. В этом упражнении рассматривается оценка, лечение и осложнения послеродового диастаза лобкового симфиза и подчеркивается роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Целей:
-
Опишите типичные признаки послеродового диастаза лобкового симфиза.
-
Обзор оценки послеродового диастаза лонного симфиза.
-
Краткое описание лечения послеродового диастаза лонного симфиза.
-
Обобщите, как улучшенная координация межпрофессиональной команды может привести к более быстрому распознаванию послеродового диастаза лобкового симфиза и, как следствие, сокращению времени до лечения.
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Введение
Диастаз лобкового симфиза (PSD) после родов через естественные родовые пути — редкое, но изнурительное состояние. Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов [1]. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 см), могут привести к ослаблению матери и сильной боли.Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не будут диагностированы [1]. Хирургу-ортопеду приходится принимать трудное решение при ведении таких пациентов, поскольку женщины являются кандидатами на хирургическое вмешательство в период беременности, а длительная слабость может повлиять на их способность ухаживать за новорожденным. В литературе обсуждается несколько вариантов лечения, включая безоперационное лечение с применением тазового фиксатора в сочетании с физиотерапией и немедленной нагрузкой, без нагрузки с фиксатором, закрытое вправление с наложением связующего, применение переднего внешнего фиксатора с или без крестцово-подвздошная винтовая фиксация и передняя внутренняя фиксация пластиной и винтами.Межпрофессиональный командный подход имеет важное значение как для раннего выявления, так и для лечения удовлетворительных результатов для пациентов.
Этиология
Установленные факторы риска послеродового диастаза лобкового симфиза включают первородящих женщин, многоплодную беременность и длительные активные роды [2]. Роды щипцами, роды новорожденных с массой тела более 4000 г и макросомия младенцев также являются возможной этиологией в случаях лобковой сепарации [2]. Эпидуральная анальгезия и дистоция плеча или маневр Мак-Робертса также считаются возможными факторами риска.[1] Обзор историй болезни также отмечает более высокую заболеваемость среди скандинавских женщин. Хотя повышенные уровни гормона релаксина в сыворотке крови были выявлены у женщин с диастазом лобкового симфиза, прямой корреляции между этими повышенными уровнями и повышенной частотой послеродового разделения не доказано. Другие теоретические причины или предрасполагающие факторы к диастазу лонного симфиза включают: [3]
-
Биомеханическое напряжение связок таза и связанный с ним гиперлордоз; анатомические изменения таза и «сжатый таз»
-
Метаболические (кальций) и гормональные (релаксин и прогестерон) изменения, ведущие к слабости связок
-
Чрезвычайное ослабление сустава
-
Разрыв фиброзно-хрящевого диска
-
Сужение, склероз и дегенерация лонного сустава
-
Мышечная слабость
-
Увеличение веса, связанное с беременностью
-
Очень долгий или очень короткий второй период родов
во время родов
Эпидемиология
Сообщается, что частота патологического полного разделения лонного симфиза после беременности находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются.[4] В опубликованной серии случаев из Медицинской школы Университета Пенсильвании они сообщили, что заболеваемость в одном учреждении составляла 1 случай на 569 родов за два года. Вероятно занижение сведений из-за несоответствий в диагнозе и из-за пациентов, часто проявляющих легкие симптомы и ограниченную слабость. Исследования магнитного резонанса показывают высокую частоту поражений лобка после родов через естественные родовые пути даже при беременности с низким риском (отек костного мозга, перелом костей, перелом капсулы), но обычно они имеют тенденцию к выздоровлению и не связаны с пролапсом или недержанием мочи.[5] [6] [7]
Патофизиология
Релаксин, гормон, выделяемый плацентой во время беременности, достигает пика в первом триместре, а затем в послеродовом периоде у женщин. [8] Модулятор податливости артерий и сердечного выброса во время беременности, релаксин также служит для расслабления связок таза и способствует размягчению хряща лонного симфиза для подготовки родовых путей к родам [8]. Как видно из большинства травм тазового кольца, которые отделяются кпереди от лонного симфиза, часто также имеется связанное с ним повреждение заднего тазового кольца с растяжением, частичным или полным разрывом крестцово-подвздошных связок.Осложненные роды (сжатый таз, макросомия, дистоция плеча, длительный второй период родов) подвержены поражению мягких тканей (поднимающая анис) и костей из-за растягивающих сил.
История и физика
Пациенты могут иметь диастаз лобкового симфиза до родов, во время родов или, как правило, в послеродовом периоде. Послеродовое предлежание является наиболее распространенным, и при его появлении может возникнуть задержка, поскольку спинальная эпидуральная анестезия, проводимая во время родов, может замаскировать симптомы.Типичное проявление диастаза лонного симфиза после беременности — это неослабевающая боль в переднем тазу и надлобковой области, с локализацией боли в крестцово-подвздошных суставах или без нее из-за связанного повреждения связки заднего тазового кольца. Боль в передней части таза может отдавать и проявляться в тазобедренных суставах, а также распространяться вниз по ногам. Пациенты часто испытывают серьезные трудности с переносом веса и могут удерживать мочу, часто требуя использования постоянного катетера Фолея.
Пациенты будут испытывать трудности как с активным, так и с пассивным поднятием прямых ног и сменой положения кровати. При физикальном обследовании пациенты часто испытывают дистресс, вызванный болью, болью при пальпации или попытках манипулирования тазовым поясом, а также болью при попытке держать вес или передвигаться. В литературе описывается отек мягких тканей или гематома на лобке и промежности [9], а также ощутимая щель в лобковом симфизе в нескольких тематических исследованиях [4]. В литературе не описывается сопутствующее повреждение нервов и сосудов.
Оценка
При клиническом подозрении на послеродовой диастаз лонной кости ультразвуковое сканирование может быть диагностическим и использоваться для скрининга [10], но затем должна быть получена стандартная передняя рентгенограмма таза. При оценке простой кинопленки диастаз лобкового симфиза более 1 см указывает на патологический процесс тазового пояса. [11] Двусторонние крестцовые подвздошные суставы также следует обследовать при простой рентгенографии на предмет зазора или грубого разделения. Компьютерная томография (КТ) с трехмерной реконструкцией также полезна для дальнейшей оценки лобкового симфиза и крестцовых подвздошных суставов.Если обычные рентгенограммы показывают значительное лобковое расстояние более 4 см, алгоритмы лечения поддерживают получение неконтрастной магнитно-резонансной томографии для оценки повреждения окружающих мягких тканей [12].
Лечение / ведение
Описанные методы лечения диастаза таза включают неоперативное лечение с наложением тазового бандажа в сочетании с физиотерапией и немедленной нагрузкой, ненагруженная нагрузка с постельным бельем, закрытая репозиция с наложением связующего, наложение переднего наружного фиксатор с или без крестцово-подвздошной винтовой фиксации и передняя внутренняя фиксация пластиной и винтами.В большинстве случаев рекомендуется консервативное безоперационное лечение, которое дает хорошие функциональные результаты. В то время как раннее оперативное лечение рекомендуется в случаях, когда диастаз лобка превышает 4 см, пациентка подвергается повышенному риску периоперационных осложнений в послеродовом состоянии. Искаженная анатомия таза, повышенная васкуляризация таза и послеродовая гиперкоагуляция осложняют хирургическое вмешательство и должны приниматься во внимание.
Дифференциальный диагноз
Диагностика диастаза лонного симфиза часто проста, однако другие причины боли в бедре, спине и ногах требуют рассмотрения лечащим врачом.Обследование включает обследование на предмет разрывов и разрывов губ и перианальной области, эмболий венозных тромбов, скелетно-мышечной боли в пояснице и пояснично-крестцовой радикулопатии. Кроме того, следует учитывать лобковый остеолиз, лобковый остит, инфекцию костей (остеомиелит, туберкулез, сифилис), опухоли, послеродовой перелом, абсцесс и остеомиелит [3]. Тщательный сбор анамнеза, клиническое обследование и ультразвуковое исследование или простая пленочная рентгенография могут помочь в диагностическом процессе.
Прогноз
Прогноз очень хороший для большинства пациентов, у которых наблюдается послеродовой диастаз лонного симфиза, и в большинстве случаев ожидается полное выздоровление без постоянной боли.[1] Последующие рентгенограммы в большинстве исследований показывают почти полное закрытие лобкового симфиза и полное исчезновение симптомов в течение 3 месяцев. Некоторым пациентам требуется дополнительная физиотерапия на срок до 6 месяцев. Существенных отдаленных последствий выявлено не было. Окончательных рекомендаций относительно изменения ухода за будущими беременностями не существует, и это было бы хорошей областью для будущих исследований.
Осложнения
Сообщаемые осложнения в результате разделения лонного симфиза во время беременности редки.Обструкция оттока мочи, образование гематом и длительное болезненное передвижение являются наиболее частыми жалобами в тематических исследованиях. Также сообщается об эмболии венозного тромба, которая, вероятно, связана с длительной иммобилизацией.
Сдерживание и обучение пациентов
Женщины должны пройти обучение, информирующее их о том, что PSD — редкое событие, а поражения лобка — часты. Предрасполагающими факторами являются как эмбриональный, так и материнский, в основном из-за макросомии и дисбаланса тазовых органов, нарушающих процесс родов.Неразрешенные поражения таза от прошлых родов или пояснично-тазовая боль во время беременности являются предотвратимым фактором риска дистоции. [2]
Жемчуг и другие проблемы
PSD возникает самопроизвольно во время сложных родов, но симфизиотомия выполняется для лечения затрудненных родов и дистоции плеча в странах, где кесарево сечение недоступно немедленно, а материнская смертность от кесарева сечения остается высокой. [13] Ретроспективное исследование показывает, что это безопасная процедура, обеспечивающая постоянное увеличение входного и выходного отверстий таза, что облегчает роды через естественные родовые пути при будущих беременностях, и является операцией, спасающей жизнь ребенка; тяжелые осложнения редки.[14] Хроническая боль во время движения или полового акта может быть результатом остаточного разделения более 2,5 см. [13]
Улучшение результатов команды здравоохранения
Улучшение результатов, связанных с послеродовым диастазом лонного симфиза, зависит от знаний клиницистов о травме, что позволяет раннее выявить, диагностировать и лечить. В случае устойчивой или непропорциональной боли в области таза после родов следует рассмотреть возможность проведения ранних визуальных исследований, включая УЗИ и стандартную рентгенограмму малого таза.Межпрофессиональное общение между акушерами и ортопедами важно для ранней диагностики. Для оптимизации результатов следует использовать коллективный уход за пациентом, включая физиотерапию и реабилитацию, а также физиотерапию и трудотерапию.
Ссылки
- 1.
- Чавла Дж. Дж., Арора Д., Сандху Н., Джайн М., Кумари А. Диастаз лобкового симфиза: серия случаев и обзор литературы. Oman Med J. 2017, ноябрь; 32 (6): 510-514. [Бесплатная статья PMC: PMC5702981] [PubMed: 29218129]
- 2.
- Ю Дж.Дж., Ха Ю.С., Ли Ю.К., Хон Дж.С., Кан Би Джей, Ку К.Х. Заболеваемость и факторы риска симптоматического послеродового диастаза лонного симфиза. J Korean Med Sci. 2014 Февраль; 29 (2): 281-6. [Бесплатная статья PMC: PMC3924011] [PubMed: 24550659]
- 3.
- Howell ER. Связанное с беременностью лечение дисфункции лобкового симфиза и послеродовая реабилитация: два клинических случая. J Can Chiropr Assoc. 2012 июн; 56 (2): 102-11. [Бесплатная статья PMC: PMC3364059] [PubMed: 22675223]
- 4.
- Hines KN, Badlani GH, Matthews CA.Перипартальная грыжа промежности: отчет о болезни и обзор литературы. Женский таз Med Reconstr Surg. 2018 сентябрь / октябрь; 24 (5): e38-e41. [PubMed: 29300255]
- 5.
- Shi M, Shang S, Xie B, Wang J, Hu B, Sun X, Wu J, Hong N. Изменения МРТ тазового дна и лобковой кости, наблюдаемые у первородящих женщин после родов нормальные вагинальные роды. Arch Gynecol Obstet. 2016 август; 294 (2): 285-9. [Бесплатная статья PMC: PMC4937070] [PubMed: 26861464]
- 6.
- Brandon C, Jacobson JA, Low LK, Park L, DeLancey J, Miller J.Травмы лобковой кости у первородящих женщин: магнитно-резонансная томография в выявлении и дифференциальной диагностике структурных повреждений. Ультразвуковой акушерский гинекол. 2012 Апрель; 39 (4): 444-51. [Бесплатная статья PMC: PMC3625969] [PubMed: 21728205]
- 7.
- Miller JM, Low LK, Zielinski R, Smith AR, DeLancey JO, Brandon C. Оценка выздоровления матери после родов и родоразрешения: травмы костей и леватора заднего прохода. Am J Obstet Gynecol. 2015 август; 213 (2): 188.e1-188.e11. [Бесплатная статья PMC: PMC4519404] [PubMed: 25957022]
- 8.
- Hagen R. Расслабление тазового пояса с ортопедической точки зрения. Acta Orthop Scand. 1974; 45 (4): 550-63. [PubMed: 4451061]
- 9.
- Gräf C, Sellei RM, Schrading S, Bauerschlag DO. Лечение вызванного родами разрыва лонного симфиза после самопроизвольных родов через естественные родовые пути. Представитель дела Obstet Gynecol. 2014; 2014: 485916. [Бесплатная статья PMC: PMC3914324] [PubMed: 24551465]
- 10.
- Скривен М.В., Джонс Д.А., Макнайт Л. Важность лобковой боли после родов: клиническое и ультразвуковое исследование диастаза лобкового симфиза.JR Soc Med. 1995 Янв; 88 (1): 28-30. [Бесплатная статья PMC: PMC1295070] [PubMed: 7884766]
- 11.
- Jain N, Sternberg LB. Симфизное разделение. Obstet Gynecol. 2005 Май; 105 (5 Пт 2): 1229-32. [PubMed: 15863592]
- 12.
- Herren C, Sobottke R, Dadgar A, Ringe MJ, Graf M, Keller K, Eysel P, Mallmann P, Siewe J. Перипартальное разделение лобкового симфиза — Современные стратегии диагностики и терапии и представление двух кейсов. Травма, повреждение. 2015; 46 (6): 1074-80. [PubMed: 25816704]
- 13.
- Андерсон Дж., Хэмптон Р.М., Луго Дж. Послеоперационный уход после симфизиотомии, выполненной при тяжелой дистоции плеча с гибелью плода. Case Rep Womens Health. 2017 Апрель; 14: 6-7. [Бесплатная статья PMC: PMC5842967] [PubMed: 29593989]
- 14.
- Björklund K. Минимально инвазивная хирургия затрудненных родов: обзор симфизиотомии в течение двадцатого века (включая 5000 случаев). BJOG. 2002 Март; 109 (3): 236-48. [PubMed: 11950177]
Послеродовой диастаз лобкового симфиза — StatPearls
Непрерывное обучение
Диастаз лобкового симфиза (PSD) после родов через естественные родовые пути — редкое, но изнурительное состояние.Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 сантиметра), могут вызывать у матерей слабость и сильную боль. Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются. В этом упражнении рассматривается оценка, лечение и осложнения послеродового диастаза лобкового симфиза и подчеркивается роль межпрофессиональной команды в уходе за пациентами с этим заболеванием.
Целей:
-
Опишите типичные признаки послеродового диастаза лобкового симфиза.
-
Обзор оценки послеродового диастаза лонного симфиза.
-
Краткое описание лечения послеродового диастаза лонного симфиза.
-
Обобщите, как улучшенная координация межпрофессиональной команды может привести к более быстрому распознаванию послеродового диастаза лобкового симфиза и, как следствие, сокращению времени до лечения.
Получите бесплатный доступ к вопросам с несколькими вариантами ответов по этой теме.
Введение
Диастаз лобкового симфиза (PSD) после родов через естественные родовые пути — редкое, но изнурительное состояние. Расширение хрящевого сустава во время беременности до родов является физиологичным и помогает расширить родовые пути для успешных родов [1]. Однако сообщения о нефизиологическом диастазе лобка, превышающем обычно необходимый для родов (обычно более 1 см), могут привести к ослаблению матери и сильной боли.Сообщается, что частота полного разделения лобкового симфиза находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не будут диагностированы [1]. Хирургу-ортопеду приходится принимать трудное решение при ведении таких пациентов, поскольку женщины являются кандидатами на хирургическое вмешательство в период беременности, а длительная слабость может повлиять на их способность ухаживать за новорожденным. В литературе обсуждается несколько вариантов лечения, включая безоперационное лечение с применением тазового фиксатора в сочетании с физиотерапией и немедленной нагрузкой, без нагрузки с фиксатором, закрытое вправление с наложением связующего, применение переднего внешнего фиксатора с или без крестцово-подвздошная винтовая фиксация и передняя внутренняя фиксация пластиной и винтами.Межпрофессиональный командный подход имеет важное значение как для раннего выявления, так и для лечения удовлетворительных результатов для пациентов.
Этиология
Установленные факторы риска послеродового диастаза лобкового симфиза включают первородящих женщин, многоплодную беременность и длительные активные роды [2]. Роды щипцами, роды новорожденных с массой тела более 4000 г и макросомия младенцев также являются возможной этиологией в случаях лобковой сепарации [2]. Эпидуральная анальгезия и дистоция плеча или маневр Мак-Робертса также считаются возможными факторами риска.[1] Обзор историй болезни также отмечает более высокую заболеваемость среди скандинавских женщин. Хотя повышенные уровни гормона релаксина в сыворотке крови были выявлены у женщин с диастазом лобкового симфиза, прямой корреляции между этими повышенными уровнями и повышенной частотой послеродового разделения не доказано. Другие теоретические причины или предрасполагающие факторы к диастазу лонного симфиза включают: [3]
-
Биомеханическое напряжение связок таза и связанный с ним гиперлордоз; анатомические изменения таза и «сжатый таз»
-
Метаболические (кальций) и гормональные (релаксин и прогестерон) изменения, ведущие к слабости связок
-
Чрезвычайное ослабление сустава
-
Разрыв фиброзно-хрящевого диска
-
Сужение, склероз и дегенерация лонного сустава
-
Мышечная слабость
-
Увеличение веса, связанное с беременностью
-
Очень долгий или очень короткий второй период родов
во время родов
Эпидемиология
Сообщается, что частота патологического полного разделения лонного симфиза после беременности находится в пределах от 1: 300 до 1: 30 000, при этом многие случаи, вероятно, не диагностируются.[4] В опубликованной серии случаев из Медицинской школы Университета Пенсильвании они сообщили, что заболеваемость в одном учреждении составляла 1 случай на 569 родов за два года. Вероятно занижение сведений из-за несоответствий в диагнозе и из-за пациентов, часто проявляющих легкие симптомы и ограниченную слабость. Исследования магнитного резонанса показывают высокую частоту поражений лобка после родов через естественные родовые пути даже при беременности с низким риском (отек костного мозга, перелом костей, перелом капсулы), но обычно они имеют тенденцию к выздоровлению и не связаны с пролапсом или недержанием мочи.[5] [6] [7]
Патофизиология
Релаксин, гормон, выделяемый плацентой во время беременности, достигает пика в первом триместре, а затем в послеродовом периоде у женщин. [8] Модулятор податливости артерий и сердечного выброса во время беременности, релаксин также служит для расслабления связок таза и способствует размягчению хряща лонного симфиза для подготовки родовых путей к родам [8]. Как видно из большинства травм тазового кольца, которые отделяются кпереди от лонного симфиза, часто также имеется связанное с ним повреждение заднего тазового кольца с растяжением, частичным или полным разрывом крестцово-подвздошных связок.Осложненные роды (сжатый таз, макросомия, дистоция плеча, длительный второй период родов) подвержены поражению мягких тканей (поднимающая анис) и костей из-за растягивающих сил.
История и физика
Пациенты могут иметь диастаз лобкового симфиза до родов, во время родов или, как правило, в послеродовом периоде. Послеродовое предлежание является наиболее распространенным, и при его появлении может возникнуть задержка, поскольку спинальная эпидуральная анестезия, проводимая во время родов, может замаскировать симптомы.Типичное проявление диастаза лонного симфиза после беременности — это неослабевающая боль в переднем тазу и надлобковой области, с локализацией боли в крестцово-подвздошных суставах или без нее из-за связанного повреждения связки заднего тазового кольца. Боль в передней части таза может отдавать и проявляться в тазобедренных суставах, а также распространяться вниз по ногам. Пациенты часто испытывают серьезные трудности с переносом веса и могут удерживать мочу, часто требуя использования постоянного катетера Фолея.
Пациенты будут испытывать трудности как с активным, так и с пассивным поднятием прямых ног и сменой положения кровати. При физикальном обследовании пациенты часто испытывают дистресс, вызванный болью, болью при пальпации или попытках манипулирования тазовым поясом, а также болью при попытке держать вес или передвигаться. В литературе описывается отек мягких тканей или гематома на лобке и промежности [9], а также ощутимая щель в лобковом симфизе в нескольких тематических исследованиях [4]. В литературе не описывается сопутствующее повреждение нервов и сосудов.
Оценка
При клиническом подозрении на послеродовой диастаз лонной кости ультразвуковое сканирование может быть диагностическим и использоваться для скрининга [10], но затем должна быть получена стандартная передняя рентгенограмма таза. При оценке простой кинопленки диастаз лобкового симфиза более 1 см указывает на патологический процесс тазового пояса. [11] Двусторонние крестцовые подвздошные суставы также следует обследовать при простой рентгенографии на предмет зазора или грубого разделения. Компьютерная томография (КТ) с трехмерной реконструкцией также полезна для дальнейшей оценки лобкового симфиза и крестцовых подвздошных суставов.Если обычные рентгенограммы показывают значительное лобковое расстояние более 4 см, алгоритмы лечения поддерживают получение неконтрастной магнитно-резонансной томографии для оценки повреждения окружающих мягких тканей [12].
Лечение / ведение
Описанные методы лечения диастаза таза включают неоперативное лечение с наложением тазового бандажа в сочетании с физиотерапией и немедленной нагрузкой, ненагруженная нагрузка с постельным бельем, закрытая репозиция с наложением связующего, наложение переднего наружного фиксатор с или без крестцово-подвздошной винтовой фиксации и передняя внутренняя фиксация пластиной и винтами.В большинстве случаев рекомендуется консервативное безоперационное лечение, которое дает хорошие функциональные результаты. В то время как раннее оперативное лечение рекомендуется в случаях, когда диастаз лобка превышает 4 см, пациентка подвергается повышенному риску периоперационных осложнений в послеродовом состоянии. Искаженная анатомия таза, повышенная васкуляризация таза и послеродовая гиперкоагуляция осложняют хирургическое вмешательство и должны приниматься во внимание.
Дифференциальный диагноз
Диагностика диастаза лонного симфиза часто проста, однако другие причины боли в бедре, спине и ногах требуют рассмотрения лечащим врачом.Обследование включает обследование на предмет разрывов и разрывов губ и перианальной области, эмболий венозных тромбов, скелетно-мышечной боли в пояснице и пояснично-крестцовой радикулопатии. Кроме того, следует учитывать лобковый остеолиз, лобковый остит, инфекцию костей (остеомиелит, туберкулез, сифилис), опухоли, послеродовой перелом, абсцесс и остеомиелит [3]. Тщательный сбор анамнеза, клиническое обследование и ультразвуковое исследование или простая пленочная рентгенография могут помочь в диагностическом процессе.
Прогноз
Прогноз очень хороший для большинства пациентов, у которых наблюдается послеродовой диастаз лонного симфиза, и в большинстве случаев ожидается полное выздоровление без постоянной боли.[1] Последующие рентгенограммы в большинстве исследований показывают почти полное закрытие лобкового симфиза и полное исчезновение симптомов в течение 3 месяцев. Некоторым пациентам требуется дополнительная физиотерапия на срок до 6 месяцев. Существенных отдаленных последствий выявлено не было. Окончательных рекомендаций относительно изменения ухода за будущими беременностями не существует, и это было бы хорошей областью для будущих исследований.
Осложнения
Сообщаемые осложнения в результате разделения лонного симфиза во время беременности редки.Обструкция оттока мочи, образование гематом и длительное болезненное передвижение являются наиболее частыми жалобами в тематических исследованиях. Также сообщается об эмболии венозного тромба, которая, вероятно, связана с длительной иммобилизацией.
Сдерживание и обучение пациентов
Женщины должны пройти обучение, информирующее их о том, что PSD — редкое событие, а поражения лобка — часты. Предрасполагающими факторами являются как эмбриональный, так и материнский, в основном из-за макросомии и дисбаланса тазовых органов, нарушающих процесс родов.Неразрешенные поражения таза от прошлых родов или пояснично-тазовая боль во время беременности являются предотвратимым фактором риска дистоции. [2]
Жемчуг и другие проблемы
PSD возникает самопроизвольно во время сложных родов, но симфизиотомия выполняется для лечения затрудненных родов и дистоции плеча в странах, где кесарево сечение недоступно немедленно, а материнская смертность от кесарева сечения остается высокой. [13] Ретроспективное исследование показывает, что это безопасная процедура, обеспечивающая постоянное увеличение входного и выходного отверстий таза, что облегчает роды через естественные родовые пути при будущих беременностях, и является операцией, спасающей жизнь ребенка; тяжелые осложнения редки.[14] Хроническая боль во время движения или полового акта может быть результатом остаточного разделения более 2,5 см. [13]
Улучшение результатов команды здравоохранения
Улучшение результатов, связанных с послеродовым диастазом лонного симфиза, зависит от знаний клиницистов о травме, что позволяет раннее выявить, диагностировать и лечить. В случае устойчивой или непропорциональной боли в области таза после родов следует рассмотреть возможность проведения ранних визуальных исследований, включая УЗИ и стандартную рентгенограмму малого таза.Межпрофессиональное общение между акушерами и ортопедами важно для ранней диагностики. Для оптимизации результатов следует использовать коллективный уход за пациентом, включая физиотерапию и реабилитацию, а также физиотерапию и трудотерапию.
Ссылки
- 1.
- Чавла Дж. Дж., Арора Д., Сандху Н., Джайн М., Кумари А. Диастаз лобкового симфиза: серия случаев и обзор литературы. Oman Med J. 2017, ноябрь; 32 (6): 510-514. [Бесплатная статья PMC: PMC5702981] [PubMed: 29218129]
- 2.
- Ю Дж.Дж., Ха Ю.С., Ли Ю.К., Хон Дж.С., Кан Би Джей, Ку К.Х. Заболеваемость и факторы риска симптоматического послеродового диастаза лонного симфиза. J Korean Med Sci. 2014 Февраль; 29 (2): 281-6. [Бесплатная статья PMC: PMC3924011] [PubMed: 24550659]
- 3.
- Howell ER. Связанное с беременностью лечение дисфункции лобкового симфиза и послеродовая реабилитация: два клинических случая. J Can Chiropr Assoc. 2012 июн; 56 (2): 102-11. [Бесплатная статья PMC: PMC3364059] [PubMed: 22675223]
- 4.
- Hines KN, Badlani GH, Matthews CA.Перипартальная грыжа промежности: отчет о болезни и обзор литературы. Женский таз Med Reconstr Surg. 2018 сентябрь / октябрь; 24 (5): e38-e41. [PubMed: 29300255]
- 5.
- Shi M, Shang S, Xie B, Wang J, Hu B, Sun X, Wu J, Hong N. Изменения МРТ тазового дна и лобковой кости, наблюдаемые у первородящих женщин после родов нормальные вагинальные роды. Arch Gynecol Obstet. 2016 август; 294 (2): 285-9. [Бесплатная статья PMC: PMC4937070] [PubMed: 26861464]
- 6.
- Brandon C, Jacobson JA, Low LK, Park L, DeLancey J, Miller J.Травмы лобковой кости у первородящих женщин: магнитно-резонансная томография в выявлении и дифференциальной диагностике структурных повреждений. Ультразвуковой акушерский гинекол. 2012 Апрель; 39 (4): 444-51. [Бесплатная статья PMC: PMC3625969] [PubMed: 21728205]
- 7.
- Miller JM, Low LK, Zielinski R, Smith AR, DeLancey JO, Brandon C. Оценка выздоровления матери после родов и родоразрешения: травмы костей и леватора заднего прохода. Am J Obstet Gynecol. 2015 август; 213 (2): 188.e1-188.e11. [Бесплатная статья PMC: PMC4519404] [PubMed: 25957022]
- 8.
- Hagen R. Расслабление тазового пояса с ортопедической точки зрения. Acta Orthop Scand. 1974; 45 (4): 550-63. [PubMed: 4451061]
- 9.
- Gräf C, Sellei RM, Schrading S, Bauerschlag DO. Лечение вызванного родами разрыва лонного симфиза после самопроизвольных родов через естественные родовые пути. Представитель дела Obstet Gynecol. 2014; 2014: 485916. [Бесплатная статья PMC: PMC3914324] [PubMed: 24551465]
- 10.
- Скривен М.В., Джонс Д.А., Макнайт Л. Важность лобковой боли после родов: клиническое и ультразвуковое исследование диастаза лобкового симфиза.JR Soc Med. 1995 Янв; 88 (1): 28-30. [Бесплатная статья PMC: PMC1295070] [PubMed: 7884766]
- 11.
- Jain N, Sternberg LB. Симфизное разделение. Obstet Gynecol. 2005 Май; 105 (5 Пт 2): 1229-32. [PubMed: 15863592]
- 12.
- Herren C, Sobottke R, Dadgar A, Ringe MJ, Graf M, Keller K, Eysel P, Mallmann P, Siewe J. Перипартальное разделение лобкового симфиза — Современные стратегии диагностики и терапии и представление двух кейсов. Травма, повреждение. 2015; 46 (6): 1074-80. [PubMed: 25816704]
- 13.
- Андерсон Дж., Хэмптон Р.М., Луго Дж. Послеоперационный уход после симфизиотомии, выполненной при тяжелой дистоции плеча с гибелью плода. Case Rep Womens Health. 2017 Апрель; 14: 6-7. [Бесплатная статья PMC: PMC5842967] [PubMed: 29593989]
- 14.
- Björklund K. Минимально инвазивная хирургия затрудненных родов: обзор симфизиотомии в течение двадцатого века (включая 5000 случаев). BJOG. 2002 Март; 109 (3): 236-48. [PubMed: 11950177]
Послеродовой диастаз лобкового симфиза
Abstract
Лонный симфиз — это несиновиальный сустав средней линии, соединяющий правую и левую верхние лонные ветви.Промежуточный фиброзно-хрящевой диск укреплен рядом прикрепляющихся к нему связок. Шарнир допускает очень ограниченное движение примерно 0,5-1 мм. При гормональной стимуляции во время беременности происходит расширение лобкового сочленения и крестцово-подвздошных суставов. Диастаз шириной более 15 мм считается субдислокацией и обычно сопровождается болью, отеком и иногда деформацией. В большинстве случаев можно лечить консервативно. Однако иногда может потребоваться внутренняя или внешняя хирургическая стабилизация.
Сокращения: МРТ, магнитно-резонансная томография; КТ, компьютерная томография
История болезни
У 27-летней миниатюрной (4prime; 9 ″, 77 фунтов) женщины G1P1 был длительный второй период родов со спонтанными вагинальными родами ребенка весом 3334 грамма. После того, как эпидуральная анестезия прекратилась, пациентка отметила сильную боль в передней части таза и не могла двигаться из-за сильной боли. Лежание на спине облегчило боль. Попытки физиотерапевтов мобилизовать пациента не увенчались успехом из-за сильной боли и дискомфорта.Она также описала крепитацию спереди над областью лонного симфиза. Учитывая тяжесть симптомов, пациент был осмотрен хирургом-ортопедом. При физикальном обследовании явной нестабильности со сдавлением обоих крыльев подвздошной кости не выявлено. Была воспроизводимая боль по средней линии и в подмышечной области и сильная болезненность в области лобкового симфиза с небольшим пальпируемым дефектом.
Были заказаны рентгенограммы таза для дальнейшей оценки лобкового сочленения и крестцово-подвздошных суставов.Первоначальные изображения таза были получены на 3-й день после родов и продемонстрировали аномальное расширение лонного сочленения до максимального поперечного размера 3,4 см (). Определенного расширения крестцово-подвздошного сустава не было.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Передняя рентгенограмма таза показывает аномальное расширение лобкового симфиза (стрелка) до максимального поперечного размера 3,4 см. Нет ни расширения, ни перелома крестцово-подвздошного сустава.
Учитывая результаты визуализации и стабильность заднего кольца, было рекомендовано консервативное лечение, и пациенту был помещен тазовый бандаж.Ей было рекомендовано выдерживать допустимый вес. Были получены последовательные изображения при слежении (,). Состояние пациента улучшилось клинически и рентгенологически. При контрольных визитах она сообщила о прогрессирующем улучшении симптомов.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Передняя рентгенограмма таза перед выпиской с надетым ортезом. Ортез рассматривается как вертикальная рентгеноплотность, проецирующаяся над лобковым симфизом. Улучшение выравнивания лонного сочленения размером 2.8 см.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. На рентгенограммах малого таза через 6 недель после родов ( A ) с корсетом и ( B ) без корсета наблюдается заметное уменьшение диастаза при нормальном расстоянии 1,2 см. Вертикальное смещение левого верхнего таза минимальное (стрелки). Нет никаких признаков рентгенологической нестабильности при снятом бандаже.
Обсуждение
Диастаз лобкового симфиза определяется как разделение сустава без перелома.Это состояние, которое допускает избыточные боковые или передние движения вокруг лобкового симфиза и может привести к дисфункции лобкового симфиза. Чаще всего это связано с беременностью и родами, хотя иногда причиной может быть травма. В целом, каждая четвертая женщина страдает в той или иной степени. Сообщаемая распространенность нетравматического диастаза колеблется от 1 на 300 беременностей до 1 на 30 000 беременностей (1). Отмечены заметные региональные различия в распространенности: зарегистрированные показатели в Норвегии достигают 37.5% (2). В последние годы некоторые авторы отмечают возможное увеличение распространенности в Соединенном Королевстве, но неясно, является ли это истинным увеличением или это просто связано с повышением осведомленности об этом диагнозе (3).
Лонный симфиз — это срединный несиновиальный амфиартродиальный фиброзно-хрящевой сустав, соединяющий верхние лобковые ветви. Сустав укреплен четырьмя связками: верхней, нижней, передней и задней лобковыми связками (4) (,).
Женщина 27 лет с послеродовым диастазом лобкового сочленения.Осевой вид лонного симфиза, демонстрирующий переднюю и заднюю лобковые связки.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Фронтальный вид лонного симфиза, демонстрирующий верхние и нижние лобковые связки.
Межлобковый хрящевой диск и передняя лонная связка являются наиболее важными структурами, поддерживающими стабильность сустава (4). Физиологическая ширина нормального расщепления различается с возрастом и колеблется от 10 мм в возрасте 3 лет, до 6 мм в возрасте 20 лет и 3 мм в возрасте 50 лет (5).У женщин более толстый фиброзно-хрящевой диск обеспечивает большую подвижность тазовых костей и больший диаметр таза для облегчения родов. Во время беременности под действием гормонов, в частности релаксина, щель в лобковом сочленении может увеличиваться не менее чем на 2–3 мм (6). При диастазе лобкового симфиза разделение правой и левой лобковых ветвей может увеличиваться до ширины более 10 мм (7). Это может быть результатом быстрых или продолжительных вагинальных родов или родов с помощью щипцов, а также внутриутробных родов.Если есть полное разделение или травматический разрыв, сустав будет совершенно нестабильным, и женщины иногда могут услышать разрыв.
Неправильно увеличенный зазор может вызвать сильную боль, за которой следует воспаление и отек. В положении лежа на спине ноги пациента непроизвольно раздвигаются. При возникновении этого состояния требуется исследование возможного поражения крестцово-подвздошных суставов. Суставы SI могут быть двусторонними или односторонними.
Диагноз может быть сделан на основании множественных исследований изображений.На рентгенограммах аномально большой разрыв между лобковыми костями, как в нашем случае. Дальнейшая нестабильность может быть продемонстрирована на пленках стоя / положение фламинго (6). На стоячих пленках вертикальное смещение более 1 см указывает на нестабильность лобкового симфиза; более 2 см тесно связаны с поражением крестцово-подвздошного сустава. Поперечные исследования, МРТ или КТ, могут дать подробную информацию о лобковом симфизе, а также о поражении подвздошных сочленений (6). МРТ лучше показывает повреждение мягких тканей и воспаление субхондральной области и костного мозга.Сканирование костей также позволяет определить участки костного воспаления. Кроме того, небольшое шведское исследование показало, что ультразвук так же точен, как и рентгенограммы, в диагностике расширения симфиза без риска облучения плода (8).
В медицинской литературе нет неопровержимых доказательств в поддержку какого-либо конкретного лечения. Однако это состояние обычно лечится консервативно, со стабилизацией таза с помощью корсета / тазового ремня и укреплением мышц. При необходимости для снятия боли используются анальгетики и противовоспалительные препараты.Иногда женщинам может помочь физиотерапия. В тяжелых случаях может потребоваться консультация хирурга-ортопеда и оперативная фиксация таза (1, 5, 9). Хотя конкретные рецидивы трудно предсказать, женщины должны быть проинформированы о высокой частоте рецидивов 68–85% при будущих беременностях (6).
Таким образом, наш случай демонстрирует крайний случай диастаза лонного симфиза, связанный с продолжительными родами. Нашему пациенту лечили консервативно, с успешными результатами. Диагноз и прогресс в выздоровлении были задокументированы рентгенограммами.
Послеродовой диастаз лобкового симфиза
Abstract
Лонный симфиз представляет собой несиновиальный сустав средней линии, соединяющий правую и левую верхние лонные ветви. Промежуточный фиброзно-хрящевой диск укреплен рядом прикрепляющихся к нему связок. Шарнир допускает очень ограниченное движение примерно 0,5-1 мм. При гормональной стимуляции во время беременности происходит расширение лобкового сочленения и крестцово-подвздошных суставов. Диастаз шириной более 15 мм считается субдислокацией и обычно сопровождается болью, отеком и иногда деформацией.В большинстве случаев можно лечить консервативно. Однако иногда может потребоваться внутренняя или внешняя хирургическая стабилизация.
Сокращения: МРТ, магнитно-резонансная томография; КТ, компьютерная томография
История болезни
У 27-летней миниатюрной (4prime; 9 ″, 77 фунтов) женщины G1P1 был длительный второй период родов со спонтанными вагинальными родами ребенка весом 3334 грамма. После того, как эпидуральная анестезия прекратилась, пациентка отметила сильную боль в передней части таза и не могла двигаться из-за сильной боли.Лежание на спине облегчило боль. Попытки физиотерапевтов мобилизовать пациента не увенчались успехом из-за сильной боли и дискомфорта. Она также описала крепитацию спереди над областью лонного симфиза. Учитывая тяжесть симптомов, пациент был осмотрен хирургом-ортопедом. При физикальном обследовании явной нестабильности со сдавлением обоих крыльев подвздошной кости не выявлено. Была воспроизводимая боль по средней линии и в подмышечной области и сильная болезненность в области лобкового симфиза с небольшим пальпируемым дефектом.
Были заказаны рентгенограммы таза для дальнейшей оценки лобкового сочленения и крестцово-подвздошных суставов. Первоначальные изображения таза были получены на 3-й день после родов и продемонстрировали аномальное расширение лонного сочленения до максимального поперечного размера 3,4 см (). Определенного расширения крестцово-подвздошного сустава не было.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Передняя рентгенограмма таза показывает аномальное расширение лобкового симфиза (стрелка) до максимального поперечного размера 3.4 см. Нет ни расширения, ни перелома крестцово-подвздошного сустава.
Учитывая результаты визуализации и стабильность заднего кольца, было рекомендовано консервативное лечение, и пациенту был помещен тазовый бандаж. Ей было рекомендовано выдерживать допустимый вес. Были получены последовательные изображения при слежении (,). Состояние пациента улучшилось клинически и рентгенологически. При контрольных визитах она сообщила о прогрессирующем улучшении симптомов.
Женщина 27 лет с послеродовым диастазом лобкового сочленения.Передняя рентгенограмма таза перед выпиской с надетым ортезом. Ортез рассматривается как вертикальная рентгеноплотность, проецирующаяся над лобковым симфизом. Улучшено выравнивание лонного сочленения размером 2,8 см.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Рентгенограммы малого таза через 6 недель после родов ( A ) с корсетом и ( B ) без корсета демонстрируют заметное уменьшение диастаза при нормальном расстоянии 1.2 см. Вертикальное смещение левого верхнего таза минимальное (стрелки). Нет никаких признаков рентгенологической нестабильности при снятом бандаже.
Обсуждение
Диастаз лобкового симфиза определяется как разделение сустава без перелома. Это состояние, которое допускает избыточные боковые или передние движения вокруг лобкового симфиза и может привести к дисфункции лобкового симфиза. Чаще всего это связано с беременностью и родами, хотя иногда причиной может быть травма.В целом, каждая четвертая женщина страдает в той или иной степени. Сообщаемая распространенность нетравматического диастаза колеблется от 1 на 300 беременностей до 1 на 30 000 беременностей (1). Отмечены заметные региональные различия в распространенности: зарегистрированные показатели в Норвегии достигают 37,5% (2). В последние годы некоторые авторы отмечают возможное увеличение распространенности в Соединенном Королевстве, но неясно, является ли это истинным увеличением или это просто связано с повышением осведомленности об этом диагнозе (3).
Лонный симфиз — это срединный несиновиальный амфиартродиальный фиброзно-хрящевой сустав, соединяющий верхние лобковые ветви. Сустав укреплен четырьмя связками: верхней, нижней, передней и задней лобковыми связками (4) (,).
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Осевой вид лонного симфиза, демонстрирующий переднюю и заднюю лобковые связки.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Фронтальный вид лонного симфиза, демонстрирующий верхние и нижние лобковые связки.
Межлобковый хрящевой диск и передняя лонная связка являются наиболее важными структурами, поддерживающими стабильность сустава (4). Физиологическая ширина нормального расщепления различается с возрастом и колеблется от 10 мм в возрасте 3 лет, до 6 мм в возрасте 20 лет и 3 мм в возрасте 50 лет (5). У женщин более толстый фиброзно-хрящевой диск обеспечивает большую подвижность тазовых костей и больший диаметр таза для облегчения родов. Во время беременности под действием гормонов, в частности релаксина, щель в лобковом сочленении может увеличиваться не менее чем на 2–3 мм (6).При диастазе лобкового симфиза разделение правой и левой лобковых ветвей может увеличиваться до ширины более 10 мм (7). Это может быть результатом быстрых или продолжительных вагинальных родов или родов с помощью щипцов, а также внутриутробных родов. Если есть полное разделение или травматический разрыв, сустав будет совершенно нестабильным, и женщины иногда могут услышать разрыв.
Неправильно увеличенный зазор может вызвать сильную боль, за которой следует воспаление и отек. В положении лежа на спине ноги пациента непроизвольно раздвигаются.При возникновении этого состояния требуется исследование возможного поражения крестцово-подвздошных суставов. Суставы SI могут быть двусторонними или односторонними.
Диагноз может быть сделан на основании множественных исследований изображений. На рентгенограммах аномально большой разрыв между лобковыми костями, как в нашем случае. Дальнейшая нестабильность может быть продемонстрирована на пленках стоя / положение фламинго (6). На стоячих пленках вертикальное смещение более 1 см указывает на нестабильность лобкового симфиза; более 2 см тесно связаны с поражением крестцово-подвздошного сустава.Поперечные исследования, МРТ или КТ, могут дать подробную информацию о лобковом симфизе, а также о поражении подвздошных сочленений (6). МРТ лучше показывает повреждение мягких тканей и воспаление субхондральной области и костного мозга. Сканирование костей также позволяет определить участки костного воспаления. Кроме того, небольшое шведское исследование показало, что ультразвук так же точен, как и рентгенограммы, в диагностике расширения симфиза без риска облучения плода (8).
В медицинской литературе нет неопровержимых доказательств в поддержку какого-либо конкретного лечения.Однако это состояние обычно лечится консервативно, со стабилизацией таза с помощью корсета / тазового ремня и укреплением мышц. При необходимости для снятия боли используются анальгетики и противовоспалительные препараты. Иногда женщинам может помочь физиотерапия. В тяжелых случаях может потребоваться консультация хирурга-ортопеда и оперативная фиксация таза (1, 5, 9). Хотя конкретные рецидивы трудно предсказать, женщины должны быть проинформированы о высокой частоте рецидивов 68–85% при будущих беременностях (6).
Таким образом, наш случай демонстрирует крайний случай диастаза лонного симфиза, связанный с продолжительными родами. Нашему пациенту лечили консервативно, с успешными результатами. Диагноз и прогресс в выздоровлении были задокументированы рентгенограммами.
Послеродовой диастаз лобкового симфиза
Abstract
Лонный симфиз представляет собой несиновиальный сустав средней линии, соединяющий правую и левую верхние лонные ветви. Промежуточный фиброзно-хрящевой диск укреплен рядом прикрепляющихся к нему связок.Шарнир допускает очень ограниченное движение примерно 0,5-1 мм. При гормональной стимуляции во время беременности происходит расширение лобкового сочленения и крестцово-подвздошных суставов. Диастаз шириной более 15 мм считается субдислокацией и обычно сопровождается болью, отеком и иногда деформацией. В большинстве случаев можно лечить консервативно. Однако иногда может потребоваться внутренняя или внешняя хирургическая стабилизация.
Сокращения: МРТ, магнитно-резонансная томография; КТ, компьютерная томография
История болезни
У 27-летней миниатюрной (4prime; 9 ″, 77 фунтов) женщины G1P1 был длительный второй период родов со спонтанными вагинальными родами ребенка весом 3334 грамма.После того, как эпидуральная анестезия прекратилась, пациентка отметила сильную боль в передней части таза и не могла двигаться из-за сильной боли. Лежание на спине облегчило боль. Попытки физиотерапевтов мобилизовать пациента не увенчались успехом из-за сильной боли и дискомфорта. Она также описала крепитацию спереди над областью лонного симфиза. Учитывая тяжесть симптомов, пациент был осмотрен хирургом-ортопедом. При физикальном обследовании явной нестабильности со сдавлением обоих крыльев подвздошной кости не выявлено.Была воспроизводимая боль по средней линии и в подмышечной области и сильная болезненность в области лобкового симфиза с небольшим пальпируемым дефектом.
Были заказаны рентгенограммы таза для дальнейшей оценки лобкового сочленения и крестцово-подвздошных суставов. Первоначальные изображения таза были получены на 3-й день после родов и продемонстрировали аномальное расширение лонного сочленения до максимального поперечного размера 3,4 см (). Определенного расширения крестцово-подвздошного сустава не было.
Женщина 27 лет с послеродовым диастазом лобкового сочленения.Передняя рентгенограмма таза показывает аномальное расширение лобкового симфиза (стрелка) до максимального поперечного размера 3,4 см. Нет ни расширения, ни перелома крестцово-подвздошного сустава.
Учитывая результаты визуализации и стабильность заднего кольца, было рекомендовано консервативное лечение, и пациенту был помещен тазовый бандаж. Ей было рекомендовано выдерживать допустимый вес. Были получены последовательные изображения при слежении (,). Состояние пациента улучшилось клинически и рентгенологически.При контрольных визитах она сообщила о прогрессирующем улучшении симптомов.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Передняя рентгенограмма таза перед выпиской с надетым ортезом. Ортез рассматривается как вертикальная рентгеноплотность, проецирующаяся над лобковым симфизом. Улучшено выравнивание лонного сочленения размером 2,8 см.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Рентгенограммы малого таза через 6 недель после родов ( A ) с корсетом и ( B ) без корсета демонстрируют заметное уменьшение диастаза при нормальном расстоянии 1.2 см. Вертикальное смещение левого верхнего таза минимальное (стрелки). Нет никаких признаков рентгенологической нестабильности при снятом бандаже.
Обсуждение
Диастаз лобкового симфиза определяется как разделение сустава без перелома. Это состояние, которое допускает избыточные боковые или передние движения вокруг лобкового симфиза и может привести к дисфункции лобкового симфиза. Чаще всего это связано с беременностью и родами, хотя иногда причиной может быть травма.В целом, каждая четвертая женщина страдает в той или иной степени. Сообщаемая распространенность нетравматического диастаза колеблется от 1 на 300 беременностей до 1 на 30 000 беременностей (1). Отмечены заметные региональные различия в распространенности: зарегистрированные показатели в Норвегии достигают 37,5% (2). В последние годы некоторые авторы отмечают возможное увеличение распространенности в Соединенном Королевстве, но неясно, является ли это истинным увеличением или это просто связано с повышением осведомленности об этом диагнозе (3).
Лонный симфиз — это срединный несиновиальный амфиартродиальный фиброзно-хрящевой сустав, соединяющий верхние лобковые ветви. Сустав укреплен четырьмя связками: верхней, нижней, передней и задней лобковыми связками (4) (,).
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Осевой вид лонного симфиза, демонстрирующий переднюю и заднюю лобковые связки.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Фронтальный вид лонного симфиза, демонстрирующий верхние и нижние лобковые связки.
Межлобковый хрящевой диск и передняя лонная связка являются наиболее важными структурами, поддерживающими стабильность сустава (4). Физиологическая ширина нормального расщепления различается с возрастом и колеблется от 10 мм в возрасте 3 лет, до 6 мм в возрасте 20 лет и 3 мм в возрасте 50 лет (5). У женщин более толстый фиброзно-хрящевой диск обеспечивает большую подвижность тазовых костей и больший диаметр таза для облегчения родов. Во время беременности под действием гормонов, в частности релаксина, щель в лобковом сочленении может увеличиваться не менее чем на 2–3 мм (6).При диастазе лобкового симфиза разделение правой и левой лобковых ветвей может увеличиваться до ширины более 10 мм (7). Это может быть результатом быстрых или продолжительных вагинальных родов или родов с помощью щипцов, а также внутриутробных родов. Если есть полное разделение или травматический разрыв, сустав будет совершенно нестабильным, и женщины иногда могут услышать разрыв.
Неправильно увеличенный зазор может вызвать сильную боль, за которой следует воспаление и отек. В положении лежа на спине ноги пациента непроизвольно раздвигаются.При возникновении этого состояния требуется исследование возможного поражения крестцово-подвздошных суставов. Суставы SI могут быть двусторонними или односторонними.
Диагноз может быть сделан на основании множественных исследований изображений. На рентгенограммах аномально большой разрыв между лобковыми костями, как в нашем случае. Дальнейшая нестабильность может быть продемонстрирована на пленках стоя / положение фламинго (6). На стоячих пленках вертикальное смещение более 1 см указывает на нестабильность лобкового симфиза; более 2 см тесно связаны с поражением крестцово-подвздошного сустава.Поперечные исследования, МРТ или КТ, могут дать подробную информацию о лобковом симфизе, а также о поражении подвздошных сочленений (6). МРТ лучше показывает повреждение мягких тканей и воспаление субхондральной области и костного мозга. Сканирование костей также позволяет определить участки костного воспаления. Кроме того, небольшое шведское исследование показало, что ультразвук так же точен, как и рентгенограммы, в диагностике расширения симфиза без риска облучения плода (8).
В медицинской литературе нет неопровержимых доказательств в поддержку какого-либо конкретного лечения.Однако это состояние обычно лечится консервативно, со стабилизацией таза с помощью корсета / тазового ремня и укреплением мышц. При необходимости для снятия боли используются анальгетики и противовоспалительные препараты. Иногда женщинам может помочь физиотерапия. В тяжелых случаях может потребоваться консультация хирурга-ортопеда и оперативная фиксация таза (1, 5, 9). Хотя конкретные рецидивы трудно предсказать, женщины должны быть проинформированы о высокой частоте рецидивов 68–85% при будущих беременностях (6).
Таким образом, наш случай демонстрирует крайний случай диастаза лонного симфиза, связанный с продолжительными родами. Нашему пациенту лечили консервативно, с успешными результатами. Диагноз и прогресс в выздоровлении были задокументированы рентгенограммами.
Послеродовой диастаз лобкового симфиза
Abstract
Лонный симфиз представляет собой несиновиальный сустав средней линии, соединяющий правую и левую верхние лонные ветви. Промежуточный фиброзно-хрящевой диск укреплен рядом прикрепляющихся к нему связок.Шарнир допускает очень ограниченное движение примерно 0,5-1 мм. При гормональной стимуляции во время беременности происходит расширение лобкового сочленения и крестцово-подвздошных суставов. Диастаз шириной более 15 мм считается субдислокацией и обычно сопровождается болью, отеком и иногда деформацией. В большинстве случаев можно лечить консервативно. Однако иногда может потребоваться внутренняя или внешняя хирургическая стабилизация.
Сокращения: МРТ, магнитно-резонансная томография; КТ, компьютерная томография
История болезни
У 27-летней миниатюрной (4prime; 9 ″, 77 фунтов) женщины G1P1 был длительный второй период родов со спонтанными вагинальными родами ребенка весом 3334 грамма.После того, как эпидуральная анестезия прекратилась, пациентка отметила сильную боль в передней части таза и не могла двигаться из-за сильной боли. Лежание на спине облегчило боль. Попытки физиотерапевтов мобилизовать пациента не увенчались успехом из-за сильной боли и дискомфорта. Она также описала крепитацию спереди над областью лонного симфиза. Учитывая тяжесть симптомов, пациент был осмотрен хирургом-ортопедом. При физикальном обследовании явной нестабильности со сдавлением обоих крыльев подвздошной кости не выявлено.Была воспроизводимая боль по средней линии и в подмышечной области и сильная болезненность в области лобкового симфиза с небольшим пальпируемым дефектом.
Были заказаны рентгенограммы таза для дальнейшей оценки лобкового сочленения и крестцово-подвздошных суставов. Первоначальные изображения таза были получены на 3-й день после родов и продемонстрировали аномальное расширение лонного сочленения до максимального поперечного размера 3,4 см (). Определенного расширения крестцово-подвздошного сустава не было.
Женщина 27 лет с послеродовым диастазом лобкового сочленения.Передняя рентгенограмма таза показывает аномальное расширение лобкового симфиза (стрелка) до максимального поперечного размера 3,4 см. Нет ни расширения, ни перелома крестцово-подвздошного сустава.
Учитывая результаты визуализации и стабильность заднего кольца, было рекомендовано консервативное лечение, и пациенту был помещен тазовый бандаж. Ей было рекомендовано выдерживать допустимый вес. Были получены последовательные изображения при слежении (,). Состояние пациента улучшилось клинически и рентгенологически.При контрольных визитах она сообщила о прогрессирующем улучшении симптомов.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Передняя рентгенограмма таза перед выпиской с надетым ортезом. Ортез рассматривается как вертикальная рентгеноплотность, проецирующаяся над лобковым симфизом. Улучшено выравнивание лонного сочленения размером 2,8 см.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Рентгенограммы малого таза через 6 недель после родов ( A ) с корсетом и ( B ) без корсета демонстрируют заметное уменьшение диастаза при нормальном расстоянии 1.2 см. Вертикальное смещение левого верхнего таза минимальное (стрелки). Нет никаких признаков рентгенологической нестабильности при снятом бандаже.
Обсуждение
Диастаз лобкового симфиза определяется как разделение сустава без перелома. Это состояние, которое допускает избыточные боковые или передние движения вокруг лобкового симфиза и может привести к дисфункции лобкового симфиза. Чаще всего это связано с беременностью и родами, хотя иногда причиной может быть травма.В целом, каждая четвертая женщина страдает в той или иной степени. Сообщаемая распространенность нетравматического диастаза колеблется от 1 на 300 беременностей до 1 на 30 000 беременностей (1). Отмечены заметные региональные различия в распространенности: зарегистрированные показатели в Норвегии достигают 37,5% (2). В последние годы некоторые авторы отмечают возможное увеличение распространенности в Соединенном Королевстве, но неясно, является ли это истинным увеличением или это просто связано с повышением осведомленности об этом диагнозе (3).
Лонный симфиз — это срединный несиновиальный амфиартродиальный фиброзно-хрящевой сустав, соединяющий верхние лобковые ветви. Сустав укреплен четырьмя связками: верхней, нижней, передней и задней лобковыми связками (4) (,).
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Осевой вид лонного симфиза, демонстрирующий переднюю и заднюю лобковые связки.
Женщина 27 лет с послеродовым диастазом лобкового сочленения. Фронтальный вид лонного симфиза, демонстрирующий верхние и нижние лобковые связки.
Межлобковый хрящевой диск и передняя лонная связка являются наиболее важными структурами, поддерживающими стабильность сустава (4). Физиологическая ширина нормального расщепления различается с возрастом и колеблется от 10 мм в возрасте 3 лет, до 6 мм в возрасте 20 лет и 3 мм в возрасте 50 лет (5). У женщин более толстый фиброзно-хрящевой диск обеспечивает большую подвижность тазовых костей и больший диаметр таза для облегчения родов. Во время беременности под действием гормонов, в частности релаксина, щель в лобковом сочленении может увеличиваться не менее чем на 2–3 мм (6).При диастазе лобкового симфиза разделение правой и левой лобковых ветвей может увеличиваться до ширины более 10 мм (7). Это может быть результатом быстрых или продолжительных вагинальных родов или родов с помощью щипцов, а также внутриутробных родов. Если есть полное разделение или травматический разрыв, сустав будет совершенно нестабильным, и женщины иногда могут услышать разрыв.
Неправильно увеличенный зазор может вызвать сильную боль, за которой следует воспаление и отек. В положении лежа на спине ноги пациента непроизвольно раздвигаются.При возникновении этого состояния требуется исследование возможного поражения крестцово-подвздошных суставов. Суставы SI могут быть двусторонними или односторонними.
Диагноз может быть сделан на основании множественных исследований изображений. На рентгенограммах аномально большой разрыв между лобковыми костями, как в нашем случае. Дальнейшая нестабильность может быть продемонстрирована на пленках стоя / положение фламинго (6). На стоячих пленках вертикальное смещение более 1 см указывает на нестабильность лобкового симфиза; более 2 см тесно связаны с поражением крестцово-подвздошного сустава.Поперечные исследования, МРТ или КТ, могут дать подробную информацию о лобковом симфизе, а также о поражении подвздошных сочленений (6). МРТ лучше показывает повреждение мягких тканей и воспаление субхондральной области и костного мозга. Сканирование костей также позволяет определить участки костного воспаления. Кроме того, небольшое шведское исследование показало, что ультразвук так же точен, как и рентгенограммы, в диагностике расширения симфиза без риска облучения плода (8).
В медицинской литературе нет неопровержимых доказательств в поддержку какого-либо конкретного лечения.Однако это состояние обычно лечится консервативно, со стабилизацией таза с помощью корсета / тазового ремня и укреплением мышц. При необходимости для снятия боли используются анальгетики и противовоспалительные препараты. Иногда женщинам может помочь физиотерапия. В тяжелых случаях может потребоваться консультация хирурга-ортопеда и оперативная фиксация таза (1, 5, 9). Хотя конкретные рецидивы трудно предсказать, женщины должны быть проинформированы о высокой частоте рецидивов 68–85% при будущих беременностях (6).